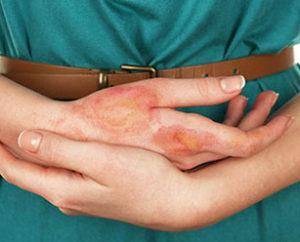
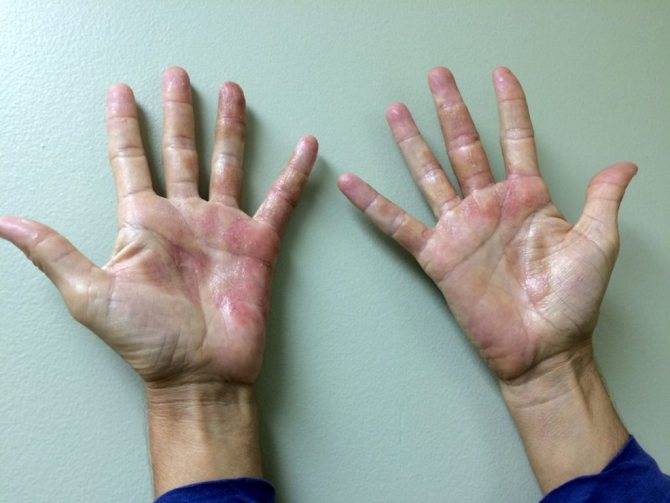
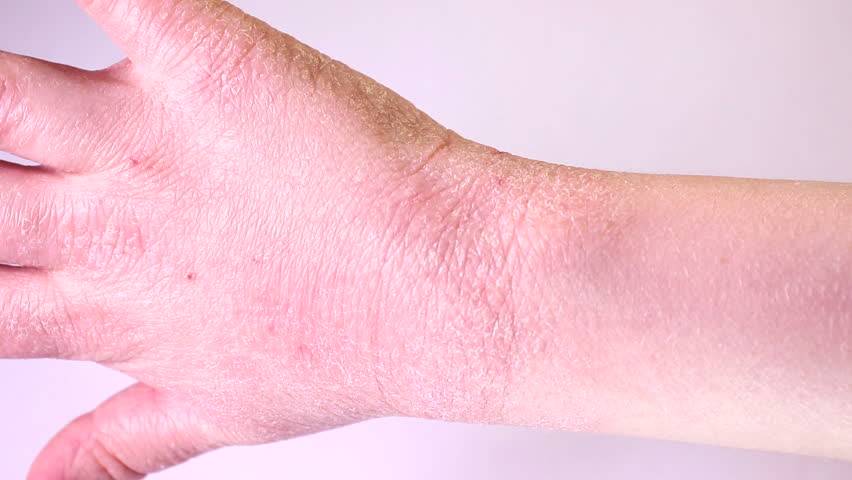
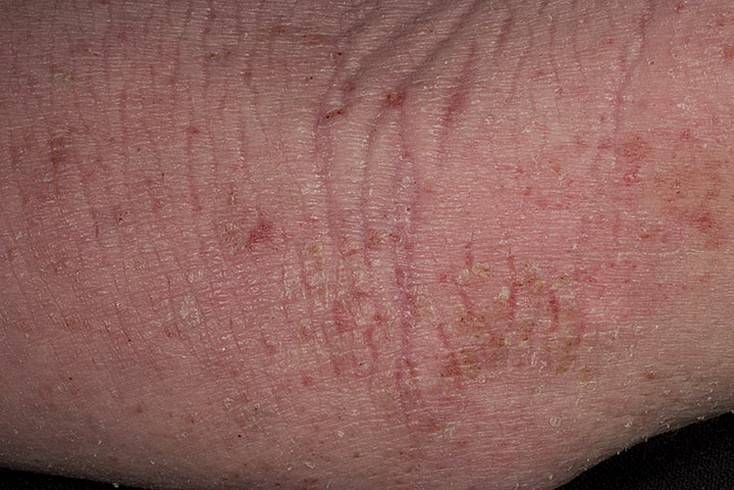
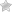Лечение
Медикаменты
- Антисептические средства. Необходимы для минимизации вреда после контакта с предполагаемым аллергеном (пылью, шестью животных и др.). Хорошо себя зарекомендовали Хлоргексидин и перекись водорода.
- Антигистаминные препараты. Лекарства используются для устранения кожного зуда, отёчности и подавления воспалительного процесса. Самые эффективные препараты – Супрастин, Кларитин, Дипразин, Диазолин.
- Противовоспалительные средства. Необходимы, чтобы избавить больного от проявлений зудящего дерматоза. Дерматологи, как правило, назначают Биопин, Дерматозоль и их аналоги.
- Гормональные противовоспалительные средства. При сильном поражении кожного покрова, когда не справляются стандартные НПВС, нужна тяжёлая артиллерия – стероиды, например, Дермозолон, Синалар, Лоринден.
- Противомикробные медикаменты. Их применение показано при образовании на коже желтовато-красноватых корочек. Популярны такие лекарственные средства, как Риванол, Бриллиантгрюн, Резорцин.
- Препараты, ускоряющие регенерацию кожи. Их действие направлено на скорейшее возвращение состояния кожного покрова к норме. Доктора назначают Каротомен, Актовегин, Солкосерил, Ретинол.
- Седативные средства. Необходимы при повышенной возбудимости и бессоннице, которые иногда возникают из-за зуда. Препараты валерианы и мелиссы, Персен и Тенотен – лучшие помощники в борьбе за спокойствие и здоровый сон при зудящем дерматозе.
Диета
- бобовых;
- жаренных, копчёных, консервированных продуктов питания;
- жирного (особенно от свинины, жирных сортов рыбы, говядины);
- икры;
- йогуртов на красителях;
- квашенной капусты;
- кофе;
- красных овощей и ягод;
- майонеза, кетчупа, приправ;
- мёда;
- молока;
- некоторых сухофруктов (изюма, инжира, фиников, кураги);
- сладких газированных напитков;
- покупных чипсов, сухариков и других закусок;
- шоколада;
- яиц.

Народные средства
- Майоран. 2 чайные ложки сушёной травы поместить в термос и залить крутым кипятком, оставить до остывания. После процеживания через мелкое сито смачивать поражённые области кожи.
- Мелисса. Рецепт призван убрать нервное напряжение вместо седативных препаратов. В тёмную посуду с притёртой крышкой насыпать 2 столовые ложки измельчённых листьев травы, залить стопкой медицинского спирта, оставить на несколько недель. После настаивания, жидкость процедить. Использовать наружно.
- Травяные ванны. При зудящих аллергических дерматозах у малышей хорошо помогают ванны с успокаивающими травами – ромашкой, календулой, зверобоем. При вторичном поражении полезно делать примочки с розовым настоем марганцовки.
- Чёрная смородина. На 3 литра воды потребуется 300 грамм свежих веточек или 150 грамм – сухих. Залить кипятком, дать настояться. Затем либо протирать кожу по несколько раз в день, либо однократно принять с полученным настоем целебную ванну.
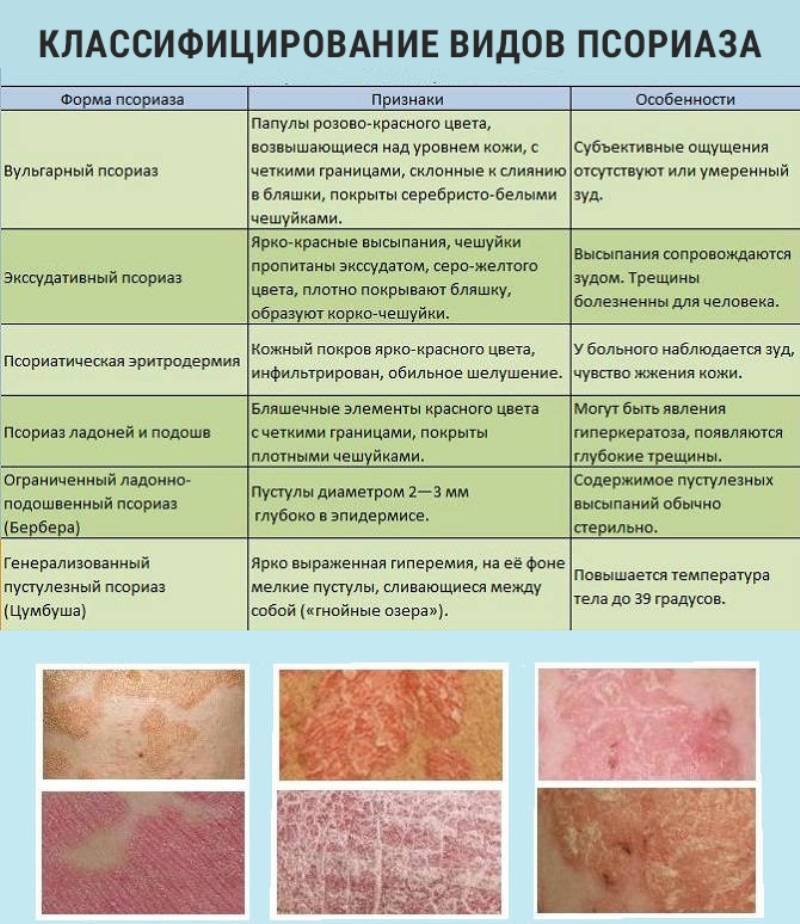
Типы дерматита
Медицина делит дерматиты на три класса.
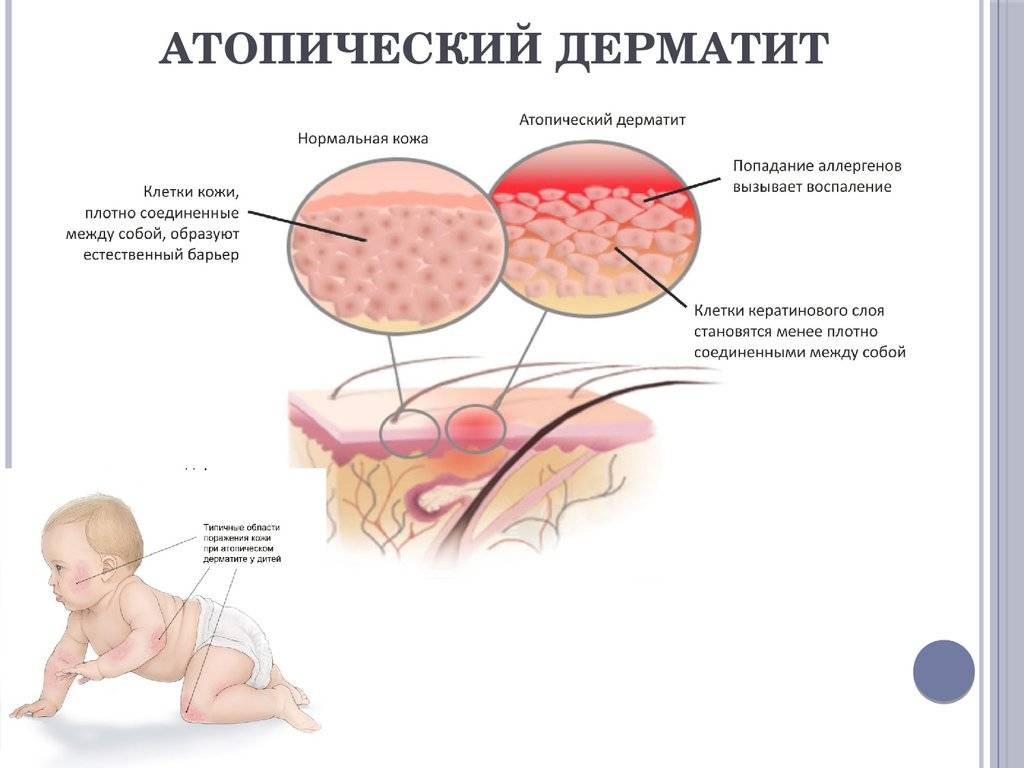
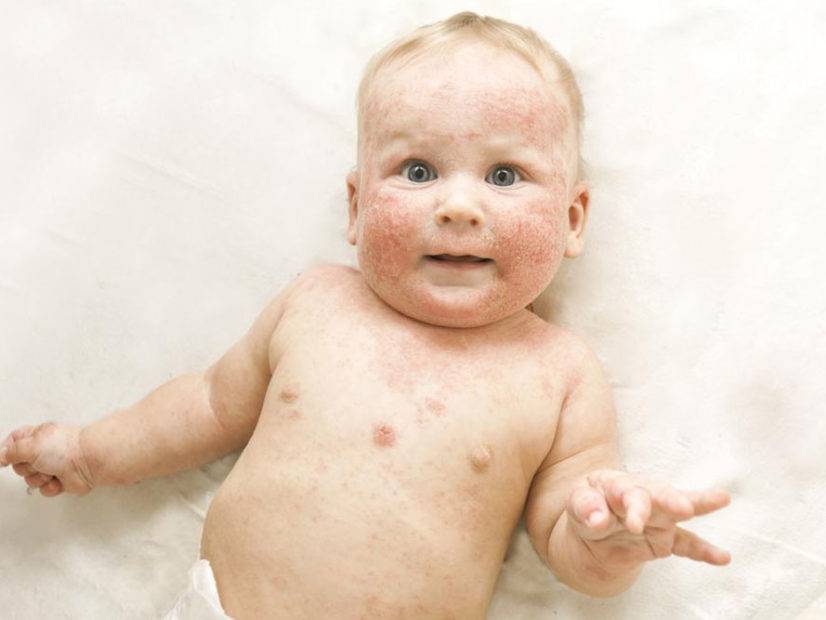
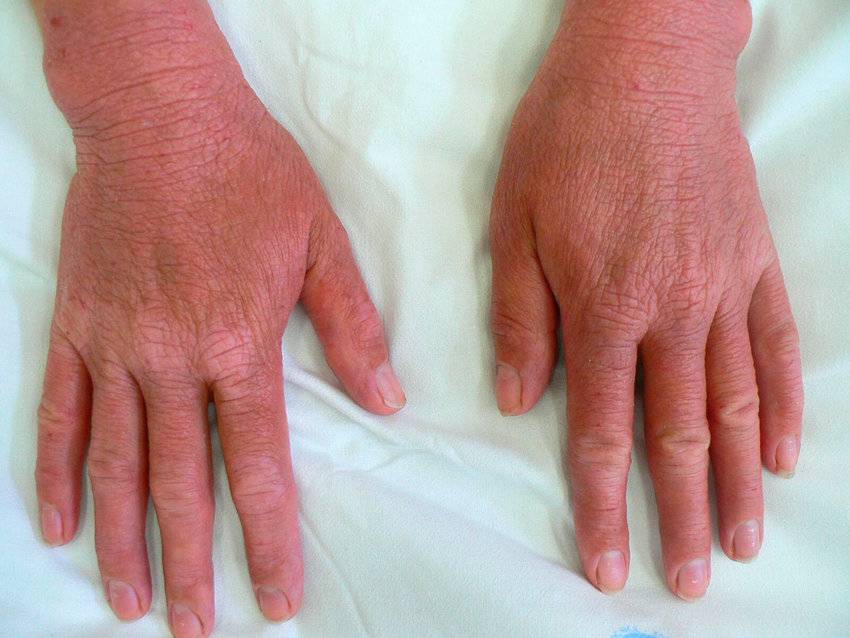
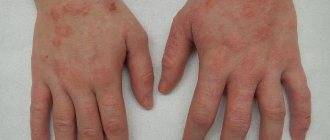
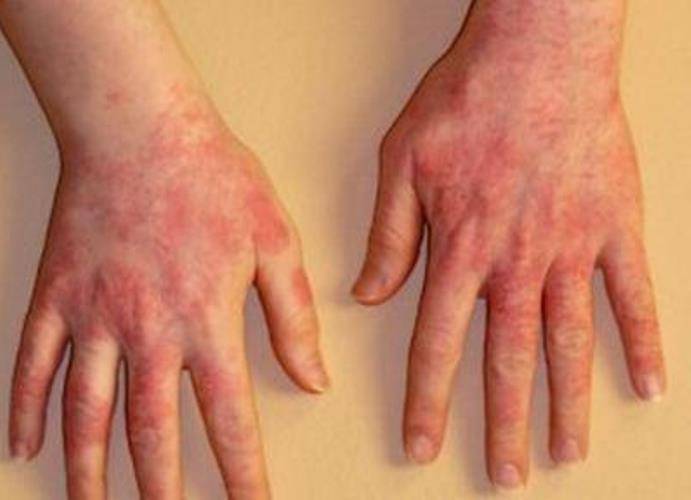
Атопический. Причины возникновения данного дерматита до конца не выяснены. Существует связь, при которой наличие у одного из родителей дерматита, гарантирует возникновение у ребенка атопического дерматита на 50%. У людей с таким типом кожного заболевания снижено количество белков, контролирующих содержание воды в дерме. Атопическом дерматитом часто болеют люди с такими заболеваниями, как бронхиальная астма, аллергия.
 Себорейный. Характеризуется образованием чешуйчатых пятен, перхоти, покраснения. Проявляется на спине и груди, часто развивается из такого заболевания как себорея. Заболевание может поражать мужчин и женщин, независимо от возраста.
Себорейный. Характеризуется образованием чешуйчатых пятен, перхоти, покраснения. Проявляется на спине и груди, часто развивается из такого заболевания как себорея. Заболевание может поражать мужчин и женщин, независимо от возраста.
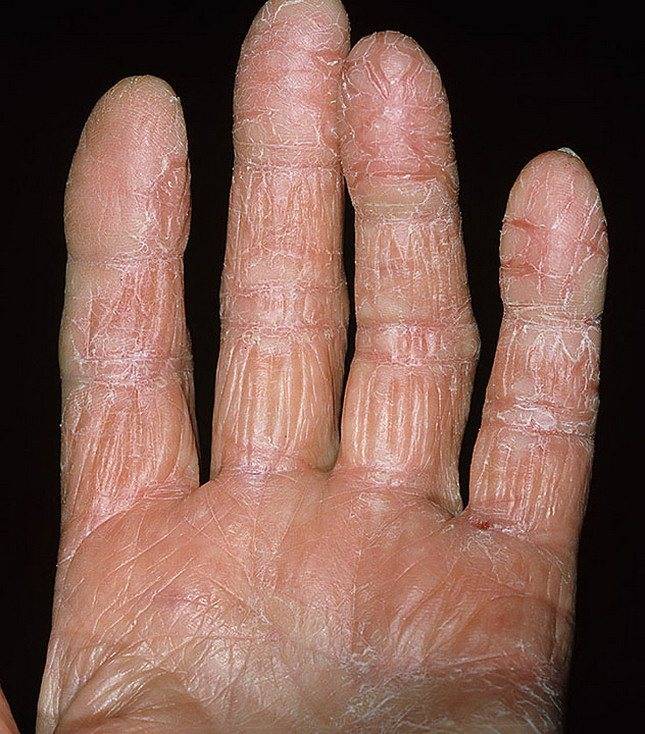
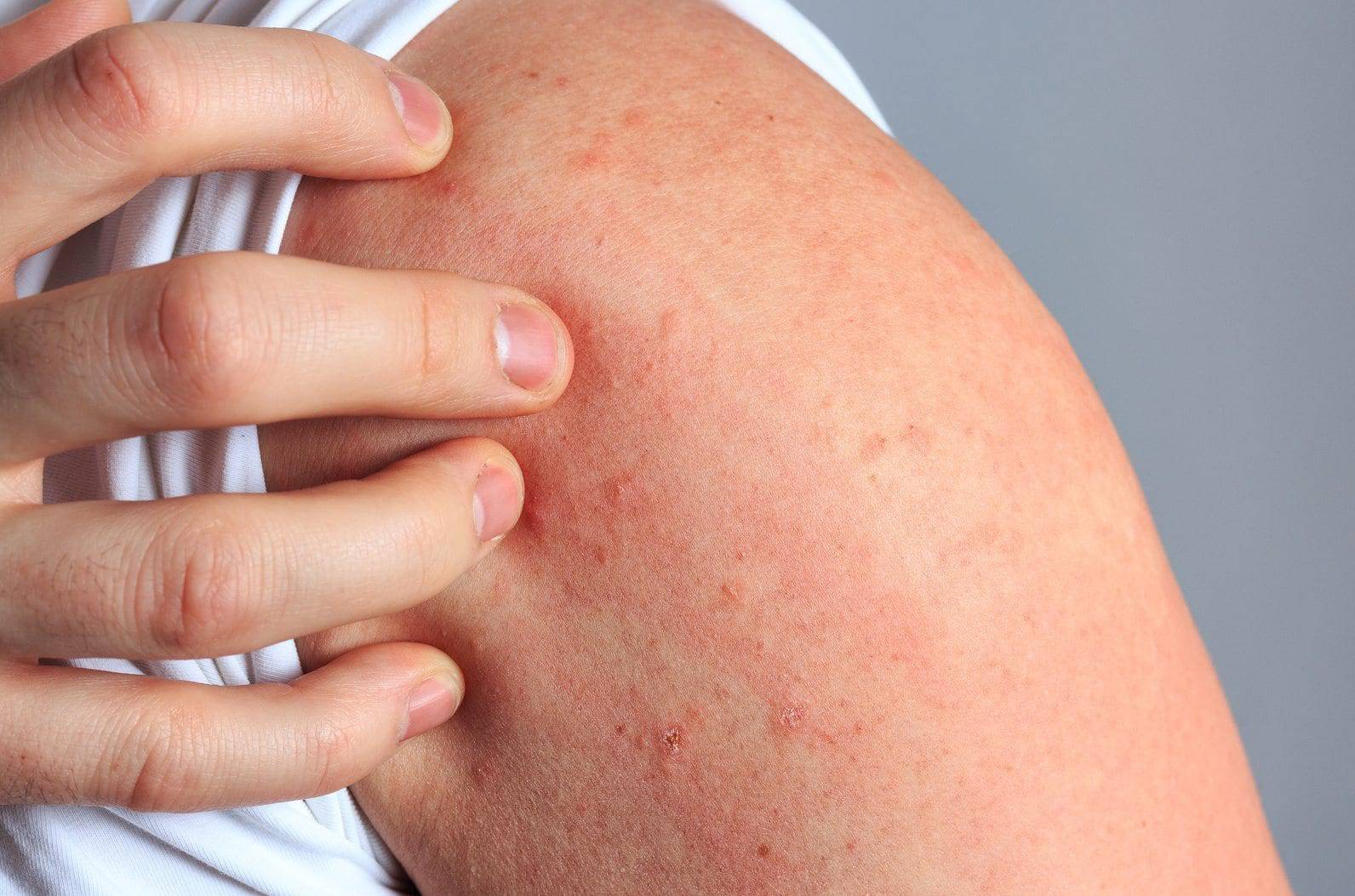
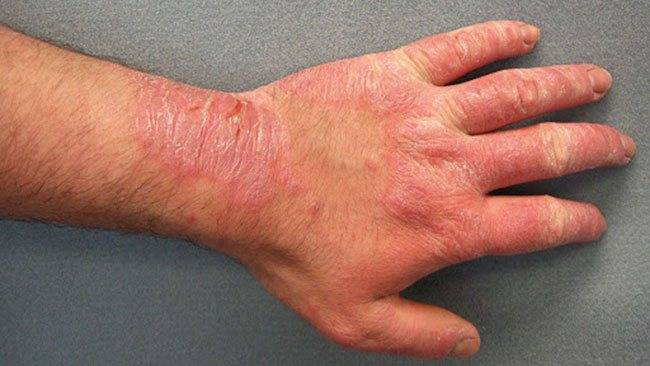
 Контактный. Соприкосновение кожи с раздражающим агентом, это может быть моющее средство для посуды, порошок, резиновые перчатки. Кстати именно латекс становится причиной того, что у молодых женщин возникает дерматит на руках. Как правильно выбрать резиновые перчатки для уборки, чтобы через месяц не ходить к дерматологу, читайте личный опыт нашего автора здесь…
Контактный. Соприкосновение кожи с раздражающим агентом, это может быть моющее средство для посуды, порошок, резиновые перчатки. Кстати именно латекс становится причиной того, что у молодых женщин возникает дерматит на руках. Как правильно выбрать резиновые перчатки для уборки, чтобы через месяц не ходить к дерматологу, читайте личный опыт нашего автора здесь…
Контактный дерматит на руках, кроме лечения требует полностью исключить раздражающий фактор: не использовать порошок, пересмотреть рацион, провести диагностику ЖКХ.
Кортикостероиды
Данная группа лекарственных средство часто используется при атопическом дерматите у взрослых. Они содержат гормоны и оказывают противовоспалительное действие. Однако длительное их использование не рекомендуется, поскольку это приведет к атрофии кожи. Наиболее эффективными являются:
- Преднизолон — это синтетический препарат, обладающий средней силой. Средство используется при тяжёлых аллергических заболеваниях, в том числе, и при дерматите. Нельзя использовать при системных грибковых инфекциях, а также при повышенной чувствительности к составляющим препарата. Особенностью является то, что он может использоваться и для терапии детей под строгим присмотром врача.
- Дексаметазон — это синтетический глюкокортикостероид, который обладает противовоспалительным и иммунодепрессивным действием. Выпускается в форме раствора для инъекций. Показан при тяжёлых аллергических реакциях. Имеется множество противопоказания, если его использовать в качестве системного препарата, поэтому самостоятельно лечить болезнь не рекомендуется.
- Флутиказон выпускается в форме назального спрея. Входит в перечень жизненно необходимых лекарственных препаратов. Он показан для профилактики и лечения аллергического ринита и дерматита у взрослых и детей. Может использоваться для лечения детей в возрасте с 4 лет. Терапевтический эффект наступает при регулярном использовании.
Особого внимания заслуживает тиосульфат натрия. Данный препарат способствует выведению токсинов. Вот почему тиосульфат натрия используется в комбинации с другими лекарствами для устранения проявлений аллергии.
При лечении любым лекарственным средство нужно менять рацион. Ежедневно больному организму нужны витамины.
Диагностика
Главенствующий метод диагностики шистосоматидного дерматита – анамнез данных, в ходе которого выясняется:
- в каком водоеме купался человек;
- продолжительность купания;
- заметил ли он следы посещения водоема водоплавающими птицами (фекалии, ух и перья, голоса птиц и пр.).
Дополнительно заболевание должно быть дифференцировано с контактными типами дерматитов, следов от укусов насекомыми. Микроскопическим анализом (или лупой) можно удостовериться о наличии в коже шистосоматид по отброшенным хвостам личинками животных.
А теперь давайте узнаем, как избавиться от зуда купальщика.
Особенности болезни
Много лет заболевание регистрировалось в странах с тропическим климатом на материках Африки, Южной Америки, Австралии. В середине 20 века учеными Поповым, Чеботаревым и Курочкиным были описаны случаи шистосоматидного дерматита в низовьях Волги, Днепра и Днестра.
В США, близ озера Мичиган, также зарегистрированы случаи паразитарного заболевания. По данным Санэпиднадзора России и Республиканского центра гигиены Белоруссии шистосоматидный дерматит перестал быть редчайшим заболеванием в умеренных широтах.
Взрослые особи шистосоматид обитают у птиц пресных водоемов в печени и кровеносных сосудах. Всего встречается 20 разновидностей шистосоматид, способных стать возбудителями церкариального дерматита. Наиболее вероятное распространение в России получили представители рода Trichobilharzia и вида Bilharziella polonika.
Взрослые паразиты выделяют в окружающую среду вместе с фекалиями своего хозяина несколько тысяч яиц за один раз. Прежде, чем шистосоматида попадет в организм промежуточного неспецифического хозяина – человека, ее яйцо развивается поэтапно в стадии личинки.
Первый этап развития яйца заканчивается формированием личинки первого уровня – мирацидия. Личинка покрыта в это время еще яйцевой оболочкой. Для дальнейшего развития мирацидий сбрасывает оболочку перед проникновением внутрь мантийной полости брюхоногих моллюсков (большого и малого прудовика и пр.). Брюхоногий моллюск до конца постнатального периода является «фабрикой» по превращению мирацидия в церкарий – личинку второго уровня.
Один моллюск способен за сутки выпустить в воду около 10 тысяч церкариев. На превращение мирацидия в церкарий, в зависимости от температуры воды, требуется 28-45 дней. Обитают церкарии в поверхностном слое воды, составляя часть планктона. В прохладной воде церкарии способны жить в течение 6 суток, в более теплой воде срок их жизни сокращается.
Контакт церкарий со специфическим основным хозяином (птица водоплавающая) и неспецифическим (человек) происходит в пресном водоеме, в поверхностном слое.
В настоящее время начинают регистрировать случаи проникновения церкарий в организм человека и в морской воде. У уток и лебедей спустя 2-3 недели из церкария устремляется личинка в стенки кровеносных сосудов или печеночные протоки, где она превращается во взрослую шистосоматиду и начинает производить яйца.
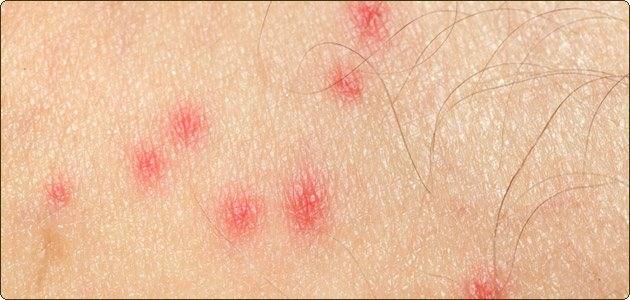
Для человека проникновение церкария в кожные покровы не является специфической природной закономерностью. Глубже подкожной жировой клетчатки паразит не проникает. В месте поражения появляются физические повреждения кожных покровов, разложение церкариев вызывает токсический дерматит аллергического типа. Открытые раны могут послужить вратами для вторжения вторичной инфекции.
Водяная крапива или зуд купальщика (фото)
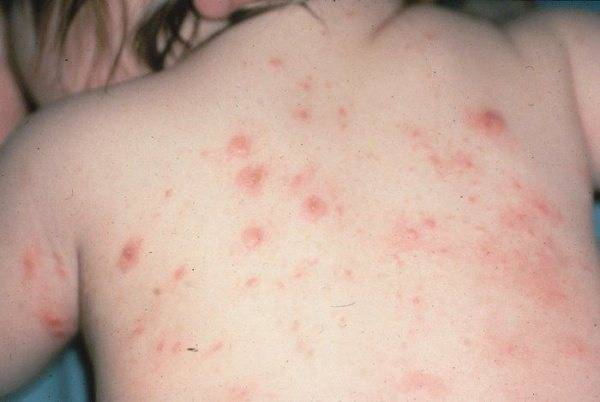
Профилактика заболевания
Комплекс профилактических мероприятий для предотвращения заражения шистосоматидами включает следующие меры:
в открытом пресном водоеме не рекомендуется находиться свыше 5 минут;
купаться следует на пляжах, оборудованных для этого и вдали от больших популяций брюхоногих моллюсков и птиц на воде;
дикие водоплавающие птицы не должны прикармливаться вблизи мест купания;
по выходе из воды следует омыть тело водой из водопровода или избавиться от влаги и возможных паразитов жестким полотенцем;
обращать внимание на информацию, размещенную на стендах вблизи мест купания;
ходьбу по побережью и вблизи водных лагун нельзя продолжать более 4 минут, по истечении этого времени ноги подлежат сухому вытиранию тканью.
Шистосоматидный дерматит (фото)
Симптомы
При патологии симптоматика возникает при повторном проникновении аллергена в организм. Заболевание имеет склонность к затуханию и обострению. Рецидив болезни обычно происходит в осенне-зимний период, когда организм испытывает недостаток полезных веществ и защитные силы ослабевают.
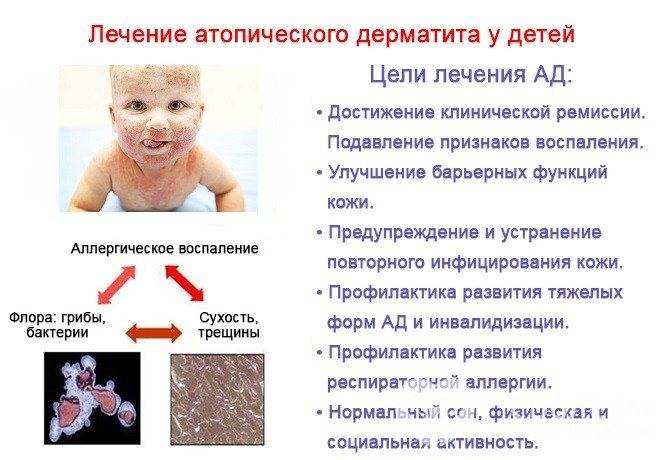
Атопический дерматит имеет следующие симптомы:
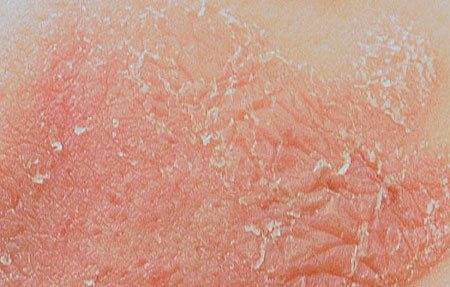
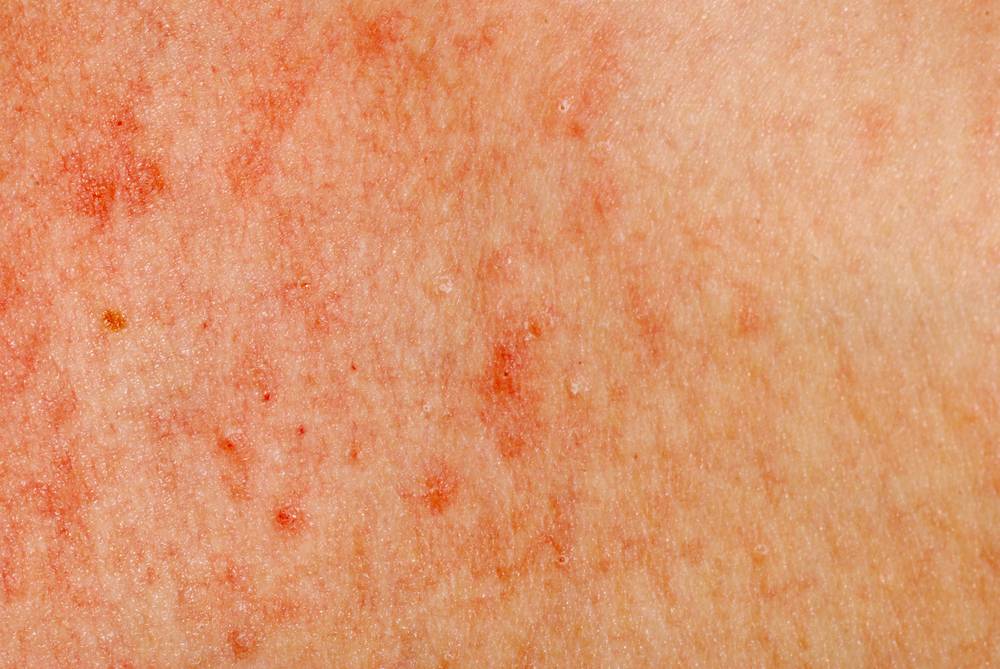
- покраснение эпидермиса;
- отечность мягких тканей;
- появление бляшек, которые имеют склонность к сливанию;
- мокнущие эрозии;
- зуд поврежденных участков кожного покрова;
- если в эпидермис попала инфекция, то на этом месте возникают нагноения.
Места локализации высыпаний – лицо, шея, складки коленок и локтей, верхние и нижние конечности. Реже сыпь появляется на животе и спине.
При своевременной терапии болезнь не проявляется в течение нескольких лет. Она может появиться в детстве и при правильном лечении обострение произойдет только у подростка в пубертатном периоде.
Если терапия была начата не вовремя или проведена неправильно, то болезнь перейдет в хроническую форму. В этом случае симптоматика будет следующей:
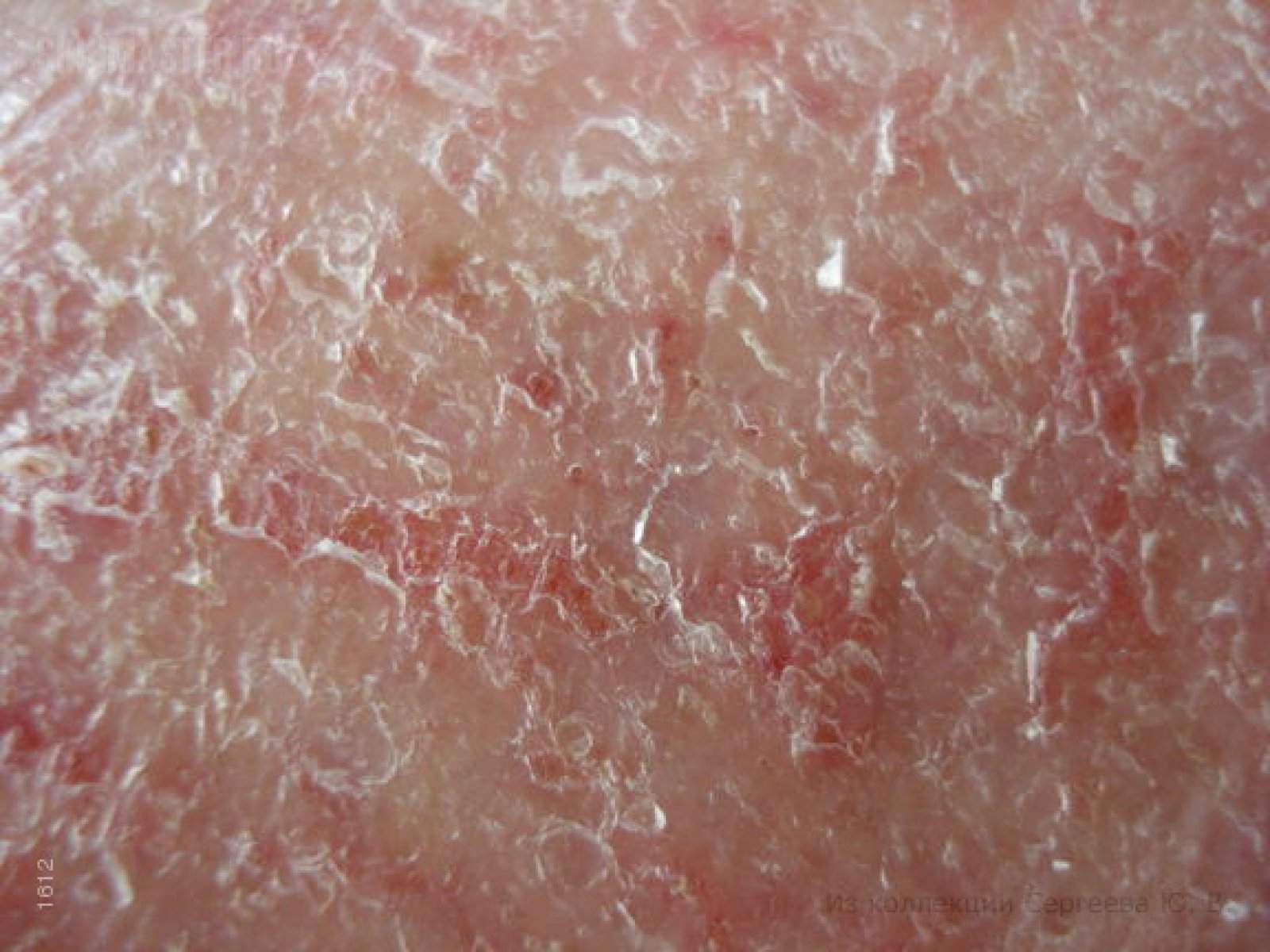
- покраснение и шелушение эпидермиса на ступнях;
- увеличение глубины складок нижних век;
- ухудшение состояние ресниц и бровей;
- выпадение волос в затылочной области головы.
При инфицировании также повышается температура, в районе поврежденных участков появляется нагноение и отечность мягких тканей.
Диагностика атопического дерматита начинается с опроса и осмотра пациента или сбора анамнеза у родителей, если патология возникла у малыша.
Далее врач назначает исследование крови на определение концентрации иммуноглобулина Е в крови. Если его уровень превышен, то специалист диагностирует предрасположенность к возникновению аллергии.
Еще одно исследование для определения заболевание – кожные аллергопробы. Они помогают выявить, на что именно организм неадекватно реагирует.
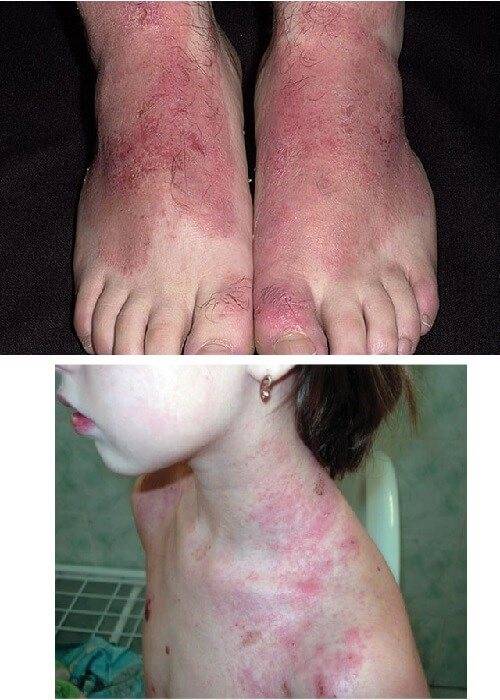
Проявления инфекционного дерматита
Болезнь возникает при развитии инфекционных заболеваний – кори, скарлатины. Нередко причиной инфекционного дерматита является неправильная обработка кожи перед проведением медицинских манипуляций. Через небольшие ранки и ссадины в организм человека могут попасть стафилококки и стрептококки, которые, на месте проникновения, вызывают воспалительные процессы. Симптоматическая картина инфекционного дерматита ярко выраженная – образование гнойником, абсцесса, кожных высыпаний.
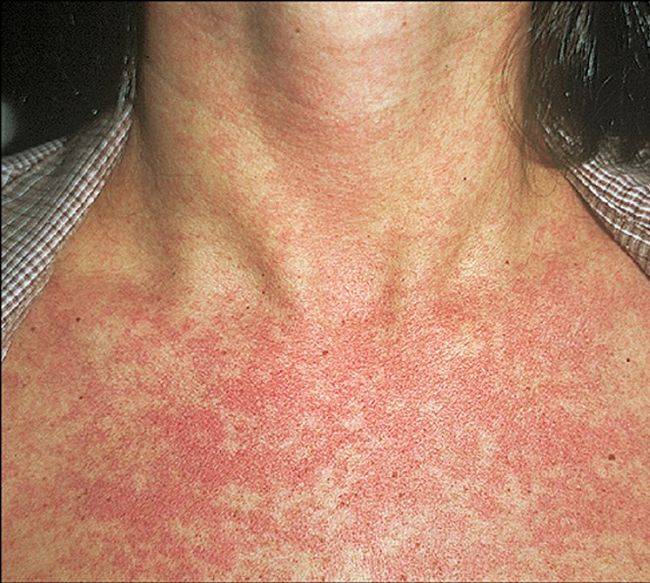
Проявления инфекционного дерматита – болезнь возникает при развитии инфекционных заболеваний – кори, скарлатины.
Лечение
Как вылечить дерматит? Комплексная терапия включает обязательный прием антигистаминных медикаментов, которые помогают снизить выраженность признаков заболевания и нейтрализовать патогенные микроорганизмы. Перед назначением лечения, проводится полная диагностика для выявления разновидности дерматита. Необходимо постараться полностью исключить из окружения фактор, который привел к развитию патологии.
Как долго будет проходить дерматит зависит от запущенности. Лечение кожного дерматита предполагает соблюдение специальной диеты, которая предполагает исключение из рациона продуктов с высокой аллергичностью. При достаточно сложных случаях заболевания необходим прием средств с противомикробной активностью, процедуры физиотерапии и курсы восстановления.
При выявлении распространенного дерматита рекомендуют исключить все сладости, фрукты, консервы и напитки с содержанием алкоголя. Также ограничивают употребление тонизирующих напитков. Терапия проводится под пристальным надзором врача.
Медикаментозная терапия
Лекарственные средства подбираются в зависимости от этиологии, стадии и выраженности признаков патологии. Лечение дерматита по всему телу может быть направленно на избавление от основного патологического процесса или затрагивать только его проявления.
Необходимо учитывать, что даже при исчезновении признаков, нужно продолжать лечение. В ином случае патологический процесс возобновится.
К гормональным средствам относят:
- Преднизол. Назначается при дерматите атопического типа. Запрещается применять при грибковых поражениях. Длительность курса лечения длится до 5 недель, не более. Дозировка препарата подбирается лечащим врачом.
- Флуцинар. Применяется почти при всех разновидностях заболевания. Применение для лечения от дерматитов не более 2-ух недель, на лице — не более 1-ой недели.
- Лоринден. Препарат с противовоспалительным действием. Назначается при атопическом дерматите. Смазывают очаги (места) высыпаний вплоть до полного исчезновения симптомов.
- Фторокорт. Средство с высокой эффективностью. Помогает вылечить аллергический дерматит за минимальный период времени. Можно применять не более 10 дней, дальнейшее использование назначается специалистом.
Все перечисленные средства помогают устранить проявления дерматита, назначаются обычно при запущенных стадиях.Их используют только короткими курсами из-за риска осложнений.
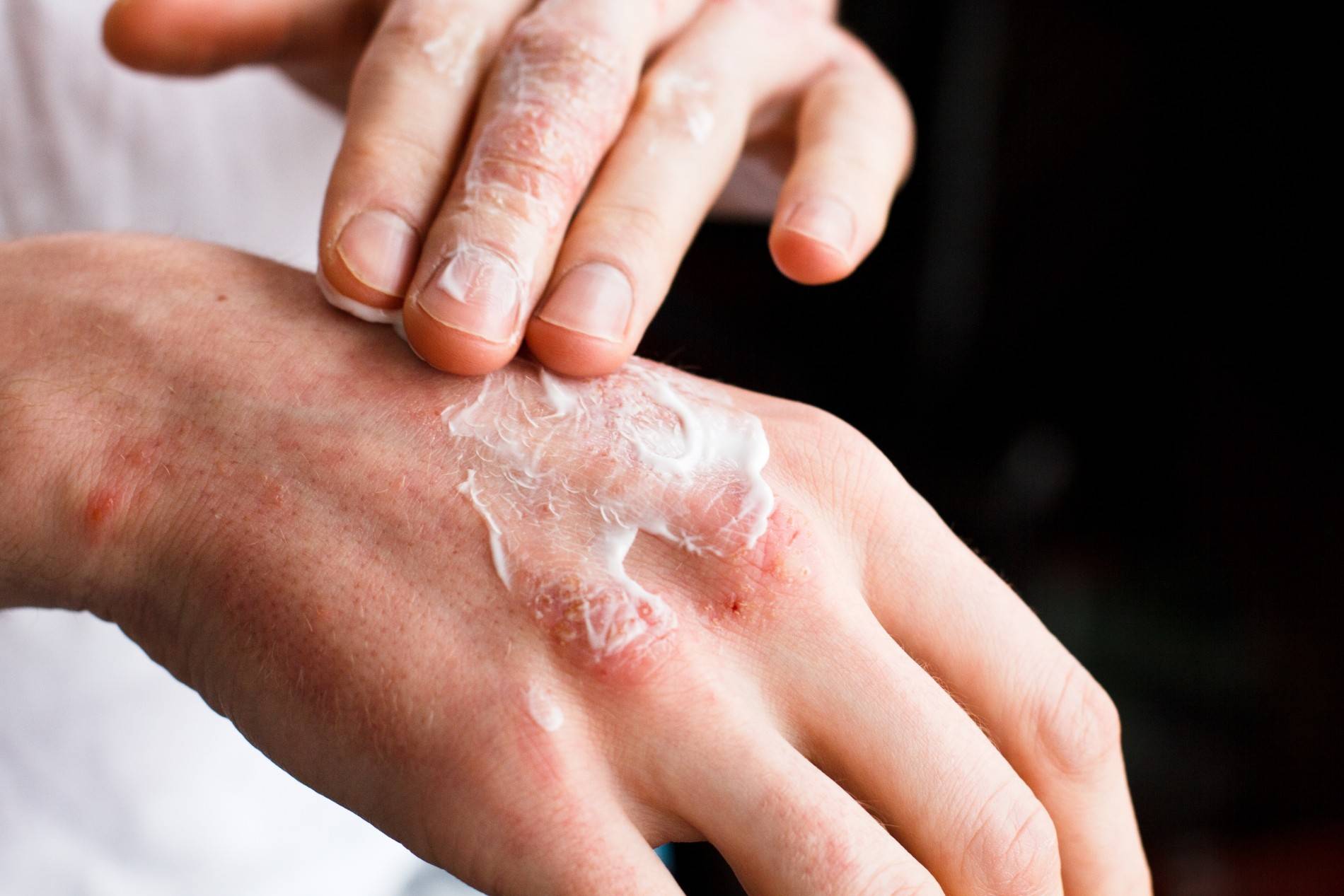
Лечение мазями
Для лечения высыпаний на коже назначают следующие медикаменты с противовоспалительным действием:
- Акридерм. Назначается при дерматитах аллергической этиологии. Возможно его применение при контактной форме. Запрещается использовать при пероральной патологии.
- Адвантан. Наносят толстым слоем на место поражения. Препарат полностью безопасен. Можно применять до трех месяцев.
- Тридерм. Также назначается в составе комплексной терапии при всех разновидностях заболевания. Отлично снимает красноту и отек. Также оказывает антибактериальное и противогрибковое воздействие. Справляется с инфекционным процессом в местах локализации дерматита. Если средство не оказывает положительного воздействия, то необходимо пройти дополнительное обследование.
Народные методы лечения
Лечение дерматита может проводиться на основе народных средств. Наибольшей популярностью пользуются средств на основе чистотела
При использовании растения важно не допускать раздражения. Обычно используют сок чистотела
Готовят его путем настаивания травы в воде. Наносят средство при помощи ватного и марлевого тампона. Достаточно прикладывать на место сыпи. Категорически запрещается использовать спиртовые настойки, они могут спровоцировать образование ранок. Это приведет к усилению боли.
Отвар на основе череды. Порошок запаривают кипятком и настаивают до появления бурого оттенка. Для нанесения используют бумажную салфетку. Ее смачивают и наносят на место сыпи. Можно оставить для воздействия на всю ночь, закрепив марлей. Компресс меняют несколько раз в сутки.
Дегтярное мыло — это известное в народе средство с высокой эффективностью, используемое для лечения многих кожных высыпаний. Можно наносить в виде компрессов, примочек и мазей. Для приготовления лекарственной формы на основе этого средства берут 100 грамм обыкновенного мыла, 2 ложки любого жира или масла, 2 ложки дегтя и доводят водой до необходимой консистенции.Средством тщательной смазывают все высыпания на теле. Применять наносить в виде компресса. Используют до полного заживления.
Срок годности
Общий срок годности препарата – 2 года, но после вскрытия алюминиевой тубы с мазью, Дайвобет можно использовать исключительно в течение 6 месяцев.
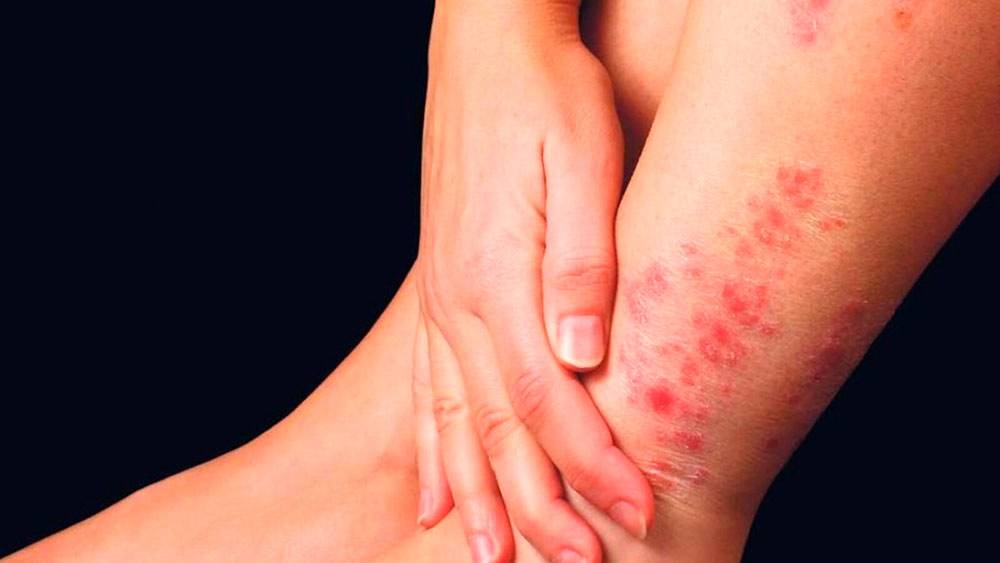
Стадии и симптомы
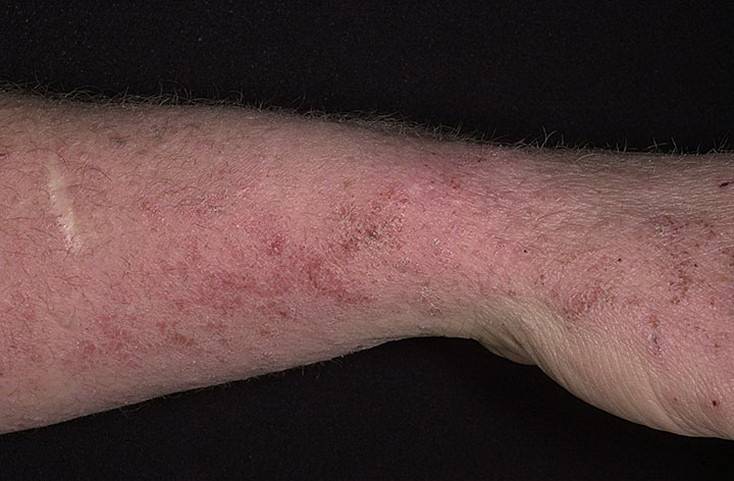
Стадии развития варикозного дерматита насчитывают 4 этапа. Признаки добавляются и наслаиваются один на другой. Первые симптомы не исчезают, к ним присоединяются дополнительные по мере распространения патологического процесса.
Изначально отмечается изменение трофики венозной ткани, потом вышерасположенной дермы. Трофическая язва появляется не во всех случаях даже при запущенном развитии. Иногда способна образоваться очень быстро.
Первая
Начальный этап развития недуга. Первые признаки при появлении варикоза:
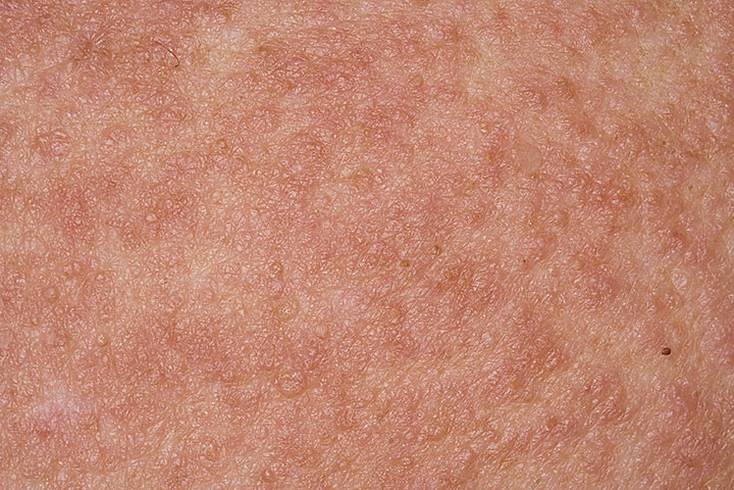
- возникают незначительные очаги покраснения кожного покрова;
- гиперемированные области начинают чесаться, однако, нередко зуд на начальном этапе отсутствует;
- эпидермис на воспаленных очагах изменяется, появляется шелушение, образуются бесцветные пузыри, схожие с герпесными высыпаниями, которые самостоятельно лопаются и исчезают;
- невзирая на гиперемию, патологические участки при ощупывании более прохладные, чем остальная кожа.
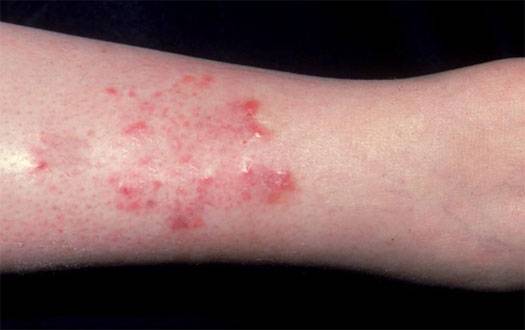
Симптоматика усиливается в основном вечером и посезонно. По статистическим данным, наиболее острый период заболевания – осень.
Вторая
Если варикозный дерматит проигнорировать на первом этапе развития, недуг переходит на другую стадию. Дополнительно к вышеописанным присоединяются следующие признаки:
- область патологической кожи становится блестящей;
- отмечается изменение оттенка дермы – уже не просто покраснения, а синюшность бордового, может быть и фиолетового цвета;
- появляется отечность, сопрягающаяся сдавливающим болевым ощущением в мышцах нижних конечностей, чувством тяжести, напряженности, ноги становятся «свинцовыми»;
- волдырей появляется все больше, после их прорыва остаются маленькие эрозии, застилающиеся корочкой;
- помимо зуда пациента мучает онемение, покалывания в ногах;
- на воспаленном участке при легком нажатии ощущаются узелки, чем-то напоминающие жировики.
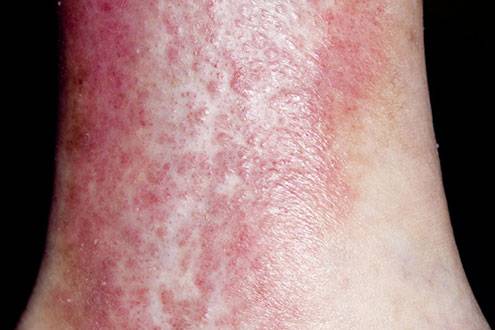
Между 1 и 2 стадией нет определенной границы. Поэтому и 3 способна возникнуть внезапно.
Третья
Характерность 3 стадии варикозного дерматита в том, что кожный покров поврежденного очага становится твердым, упругим. Под лодыжкой эпидермис испытывает атрофические изменения.
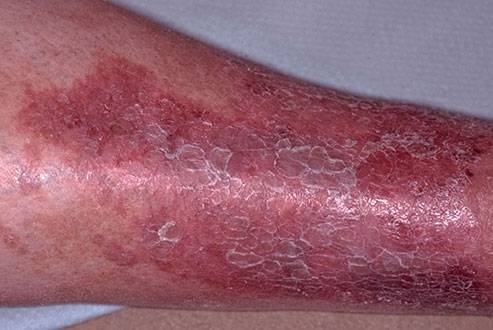
При расчесывании патологической зоны возможно появление вторичной инфекции, вследствие чего возникают гнойники, а через некоторое время и застойные изъявления.
Четвертая
Отмечаются все признаки одновременно. Однако, вследствие сложности течения дерматита на 4 стадии больному может показаться, что имеется лишь один симптом – это язвы, трещины.
Трофическая язва бывает любого диаметра – начиная с миллиметра и доходя аж до нескольких сантиметров. Представляет собой трудно заживляющую, воспаленную, зачастую кровоточащую, углубленную эрозивную рану с неровными границами.
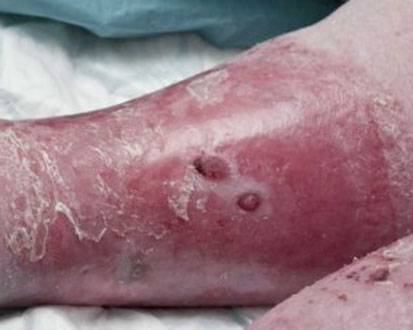
Подобные язвы имеют свойство быстро гноиться, в дальнейшем, если не предпринять лечебных мероприятий, человека ждет гниение тканей, некроз. Все это опасно риском заражения крови и смертью пациента.
При запущенной кожной патологии фиксируется:
- лихорадка;
- эрозии причиняют интенсивную боль, невыносимый зуд;
- человек подвержен неполной иммобилизации.
При наличии последней стадии развития варикозного дерматита больному понадобится госпитализация.
Действия врача при обнаружении болезни
Оказать помощь в устранении недуга сможет дерматолог, аллерголог. Если возникнет необходимость или сложности в диагностике, вас смогут направить к другим врачам – гастроэнтерологу.
Лечение сводится к обнаружению аллергена и его уничтожению.
Врач должен подробно спросить пациента о стиле его жизни, вреде профессиональной деятельности, применяемых косметических средствах. Если исключить раздражитель, симптомы болезни обычно утихают.
Лечением атопичекого дерматита занимается исключительно опытный аллерголог. Он назначает антигистаминные препараты для внутреннего и наружного применения, проводит иммунотерапию и применяет прочие методы лечения.
Диагностика

Врач диагностирует заболевание на основе клинического осмотра и изучении анамнеза.
Трудность в том, что эксфолиативный дерматит часто развивается на фоне другой кожной патологии. Вследствие этого происходит перемешивание симптоматики.
Диагностика в дерматологии базируются на:
- взятии кожных проб;
- соскобов;
- анализах крови.
Правильная диагностика особенно важна, когда патология развивается у младенца. Поскольку здесь всё может происходить крайне стремительно. Буквально в течение суток болезнь способна довести ребёнка до критического состояния.
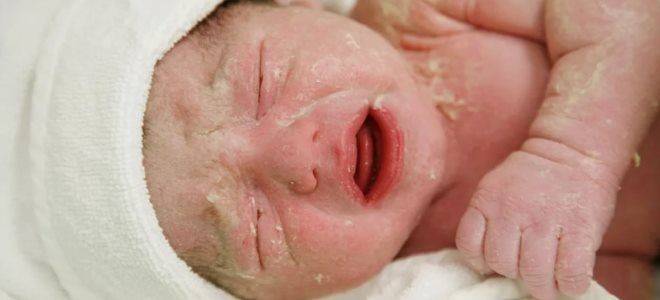
Дерматит Риттера достаточно узнаваем:
- покраснения в области пупка и уголков рта;
- может резко подняться температура (до 40 градусов);
- кожные поражения очень быстро распространяются на всё тело;
- эпидермис начинает сильно отслаиваться, младенец приобретает вид “ошпаренный кипятком”.
Дерматит Риттера определить легко, но меры нужно принимать срочно, ибо счёт идёт на часы.
Лечение дерматита народными средствами
Учитывая некоторые особенности при лечении детей и взрослых, в домашних условиях зачастую применяются народные средства, у которых состав содержит натуральные продукты, лекарственные растения. Методы оздоровления включают:
- ванны с крахмалом;
- примочек с тыквой;
- внутрь – спиртовой настойки из березовых почек;
- компрессов из протертой картофельной массы;
- мази из свежего зверобоя;
- масла прополиса для лечения гнойниковых осложнений.
У взрослых
Лечение аллергического дерматита у взрослых народными средствами отличается возможностью применения препаратов с использованием алкоголя. Целебный настой употребляется двухнедельным курсом. Необходимо пить по ложке дважды за сутки, размешав с половиной стакана воды. Для приготовления состава требуется:
- сделать травяной настой;
- довести до кипения на огне;
- добавить водку – 100 грамм;
- настоять 10 часов.
Приготовление травяного настоя в домашних условиях имеет особенности. Все растения, травы измельчаются, заливаются половиной стакана с кипятком, настаиваются сутки, процеживаются. По рецепту состав содержит компоненты в граммах:
- листья, цветки черной бузины – 10;
- корень аира обыкновенного – 15;
- трава зверобой – 10;
- кора вяза – 10;
- корень высокого девясила – 5.

У детей
При аллергическом дерматите у детей отличные результаты дает использование яичной скорлупы, которую истирают до порошка. Четверть чайной ложечки заливают ложкой лимонного сока. Принимают состав дважды за сутки. Лечение дерматита в домашних условиях народными средствами у маленького ребенка часто проводят с использованием ванночек. Выполняют курсами по 10 процедур через день. Можно чередовать:
- морскую соль – 100 грамм на небольшую ванночку;
- отвар луковой шелухи или череды;
- крахмал – заварить 4 ложки в небольшом количестве воды, добавить к воде для купания.
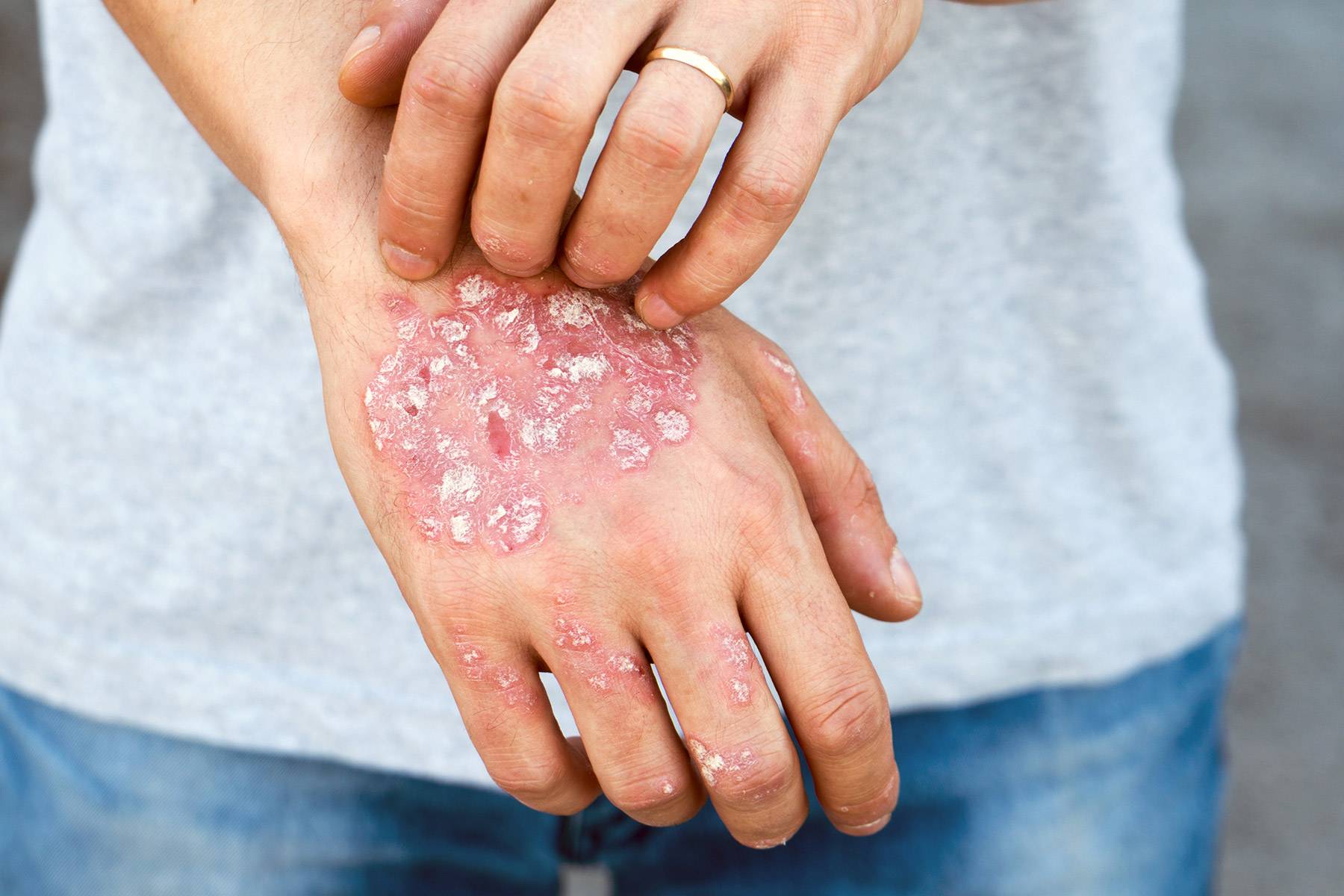
Виды дерматита
Многие пациенты задаются вопросом о том, какие виды дерматита встречаются в медицинской практике? Существует огромное количество форм недуга.
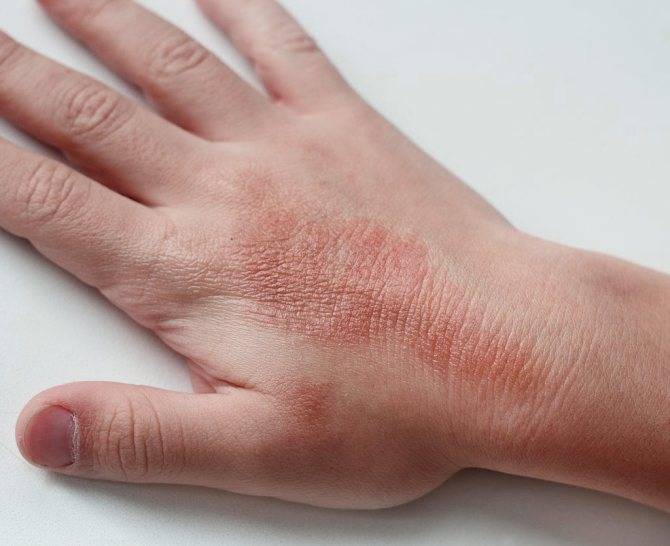
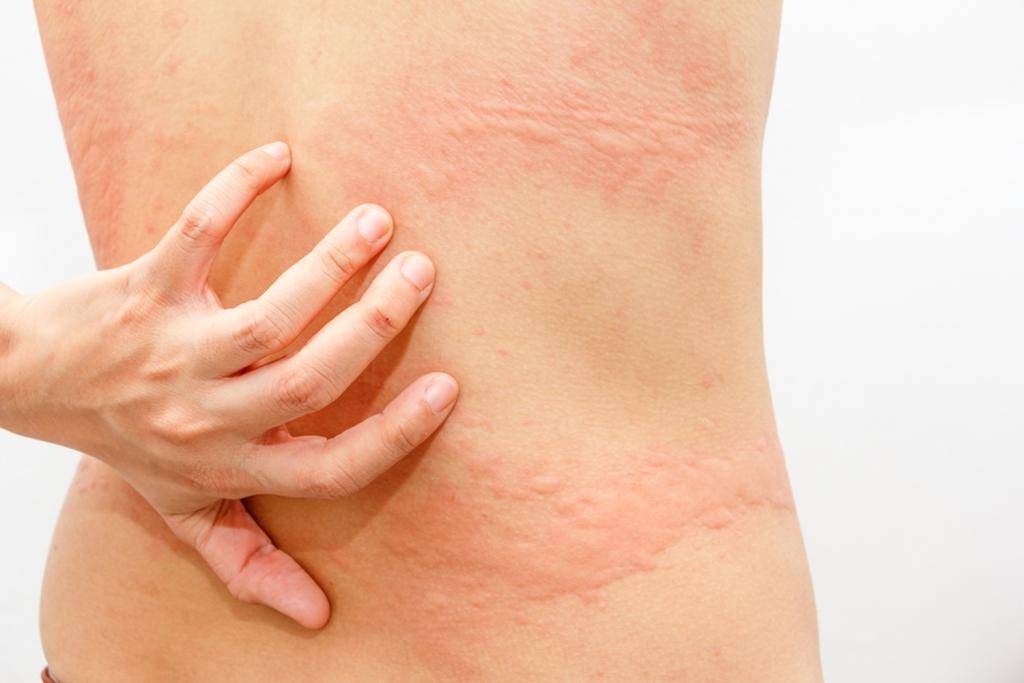
Аллергический
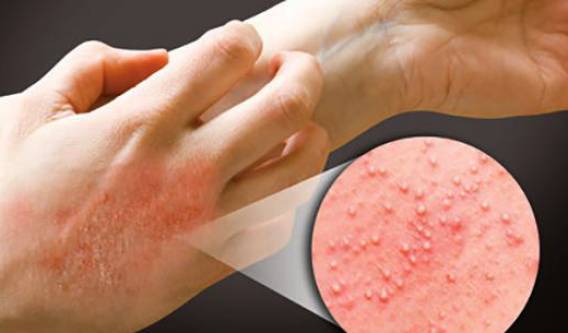
Аллергический тип болезни для окружающих людей не заразен и развивается в том случае, если пациент контактирует с каким-либо аллергеном (пыль, шерсть животных, цитрусовые, некоторые химические вещества и др.). Подробнее про аллергический дерматит→
Атопический
Атопическая форма встречается довольно часто и является хронической, ее могут провоцировать контакты с аллергенами, стрессы, нервные потрясения. Подробнее про атопический дерматит→
Грибковый
Грибковый дерматит передается окружающим, так как причиной его развития является грибок, который может расти на кожном покрове любого человека при снижении иммунной защиты.
Инфекционный
Инфекционная патология развивается в том случае, если на кожном покрове активно начинают размножаться вирусные или бактериальные частицы.
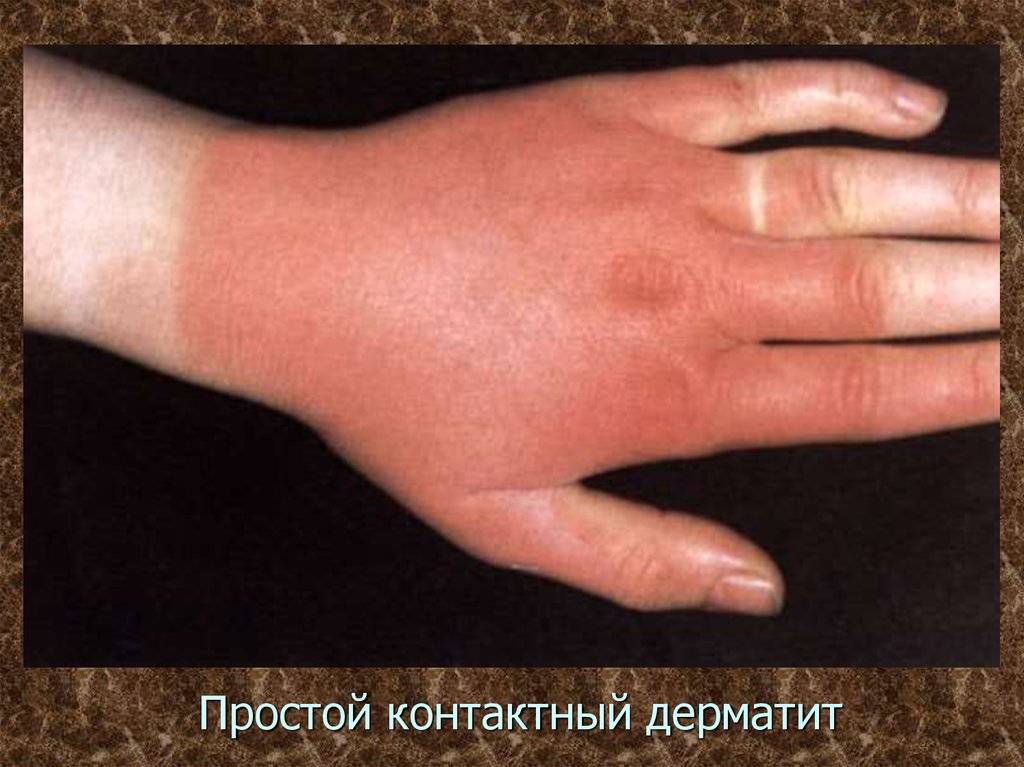
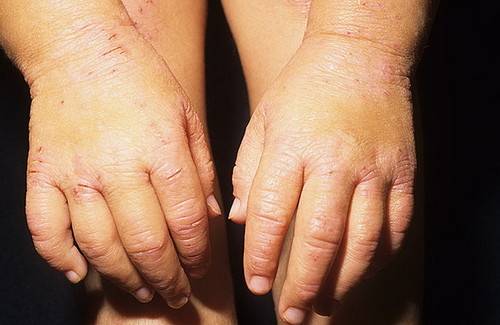
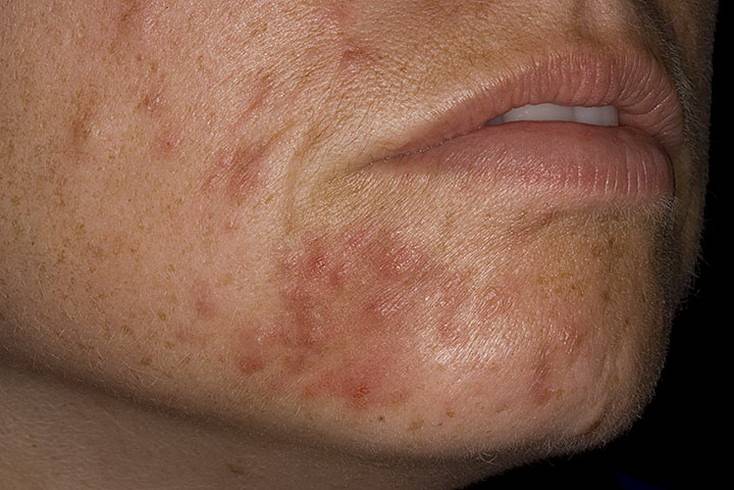
Контактный
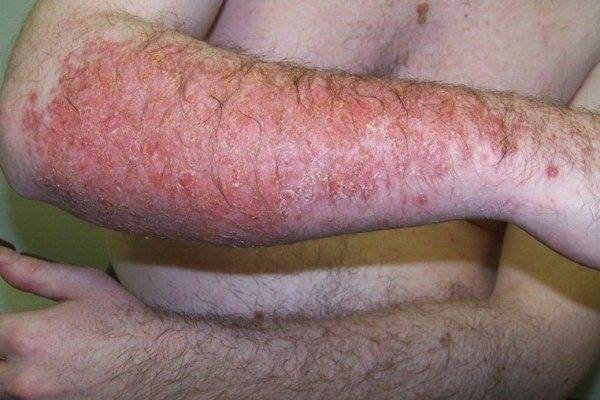
Контактный дерматит – следствие прямого контакта человека с какими-либо неблагоприятными факторами (неподходящая ткань одежды, токсические вещества и др.).
Пеллагра
Пеллагра – редкая патология, развивающаяся из-за недостатка в организме витамина PP, и сопровождающаяся в том числе поражением кожных покровов.
Перианальный
Перианальный тип характерен для маленьких детей, за гигиеной которых в области анального отверстия следят недостаточно часто. Взрослые, пренебрегающие правилами гигиены, также не застрахованы от болезни, так как каловые массы раздражающе воздействуют на кожные покровы.
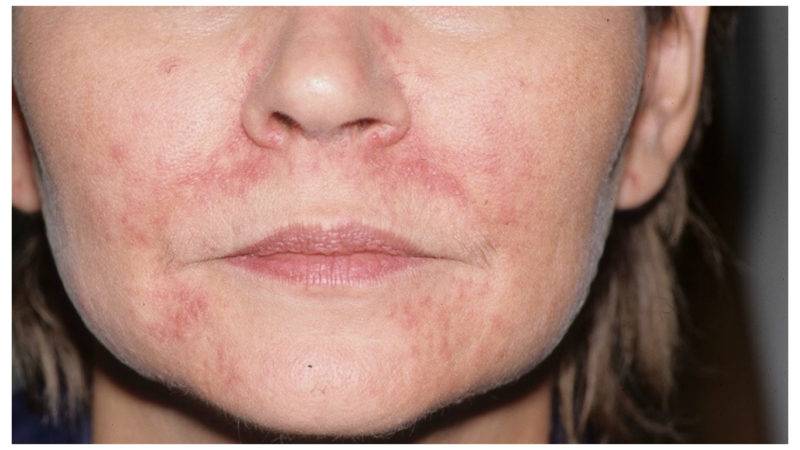
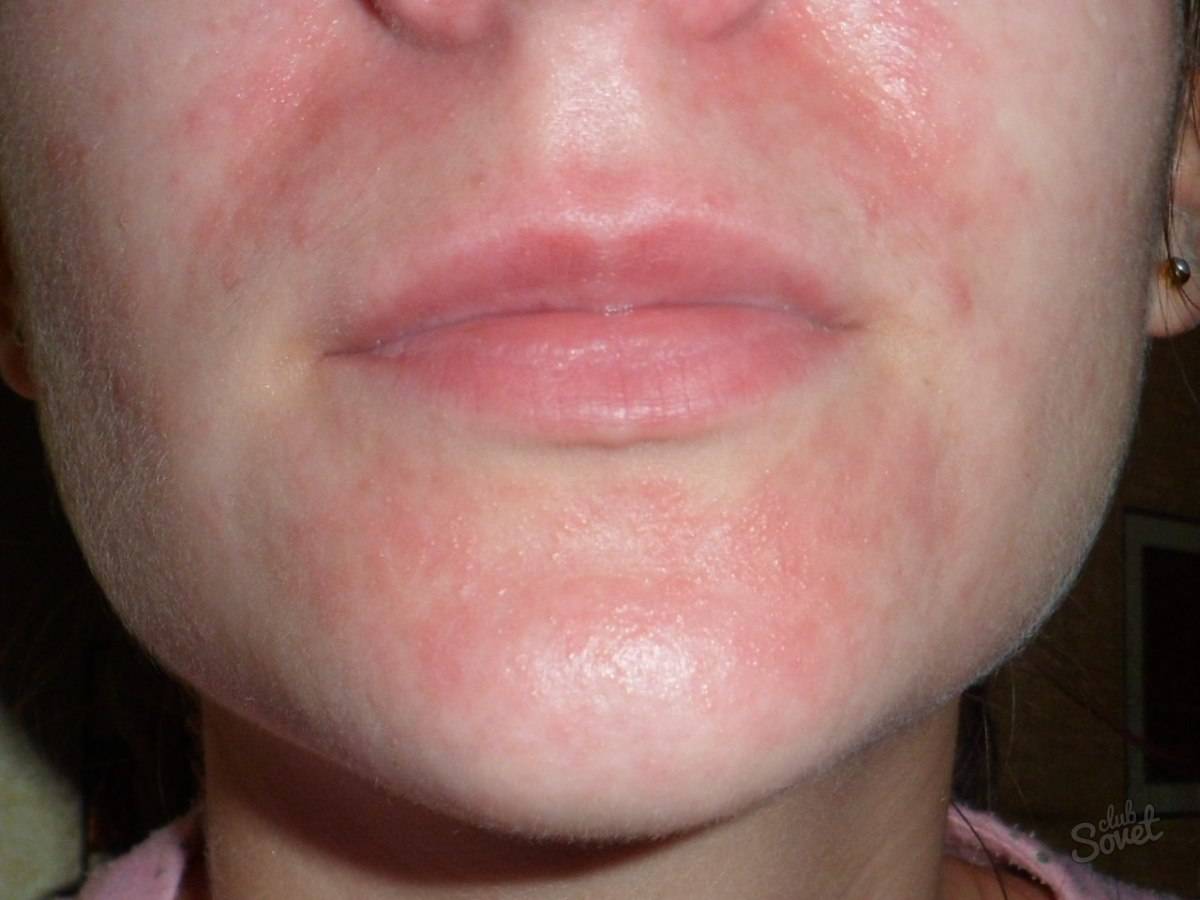
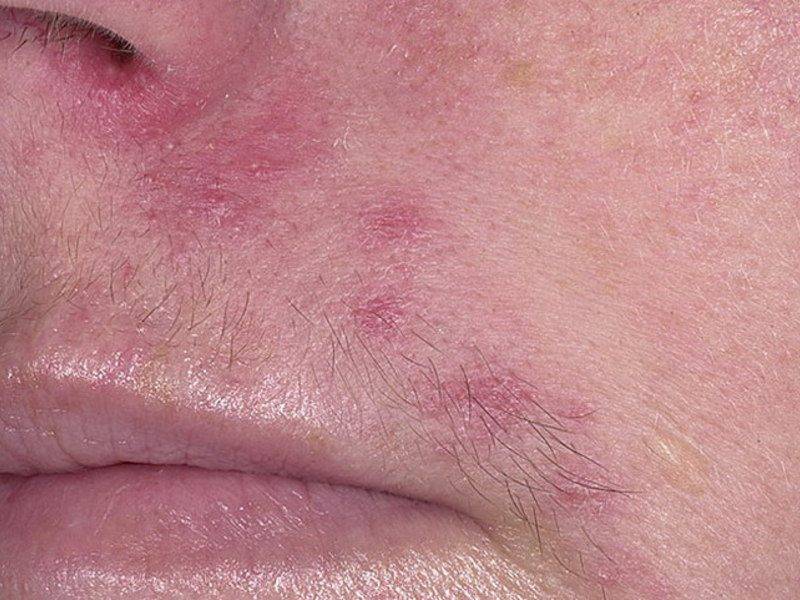
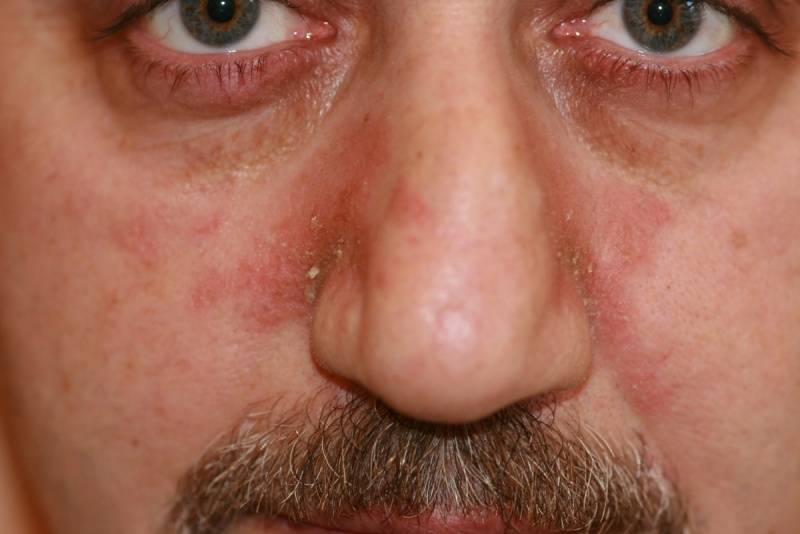
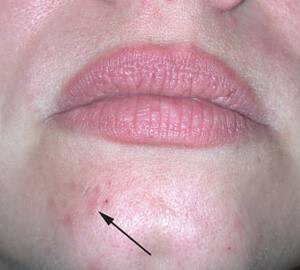
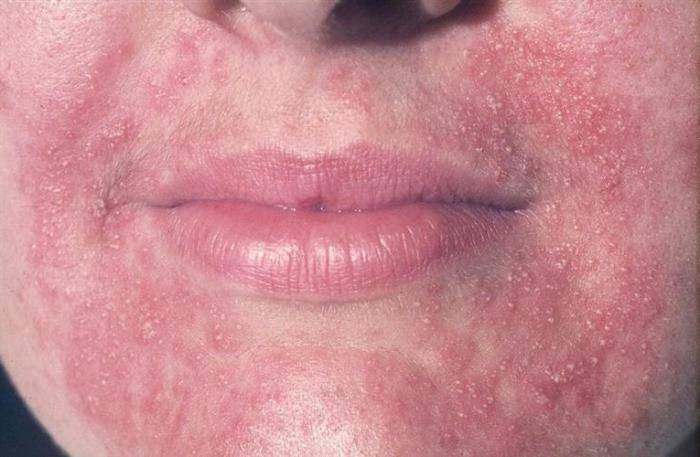
Пероральный
Пероральная форма характеризуется появлением специфических пятен вокруг губ и на них, а также иногда на веках, переносице (объясняется контактом с агрессивными химическими веществами различного происхождения).
Себорея
Себорея – следствие чрезмерно активной работы сальных желез, к которой присоединяется зачастую патогенная микрофлора, провоцируя поражения кожных покровов.
Сухой или холодовой
Сухой или холодовой дерматит – это следствие воздействия на кожные покровы низких температур (особенно часто развивается у пожилых пациентов, а также у людей с очень сухой кожей).
Ушной
Ушная форма получила свое название за характерную локализацию и характеризуется обычно жалобами пациента на сильный зуд в области ушей, покрывание их неприятными корочками.
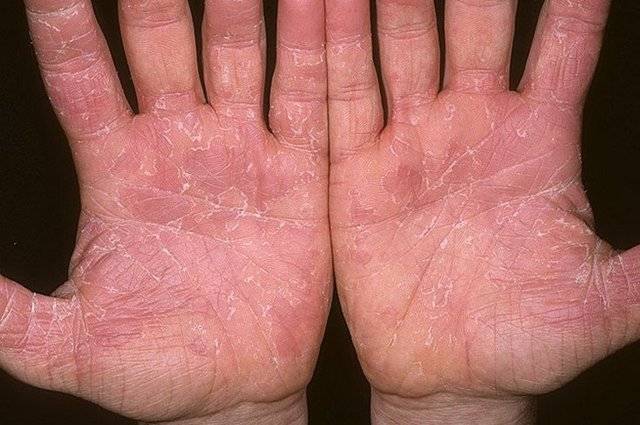
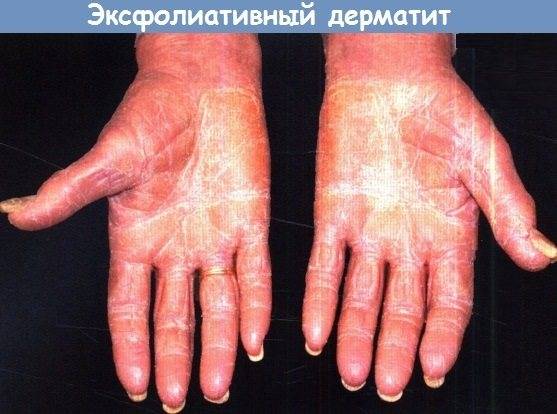
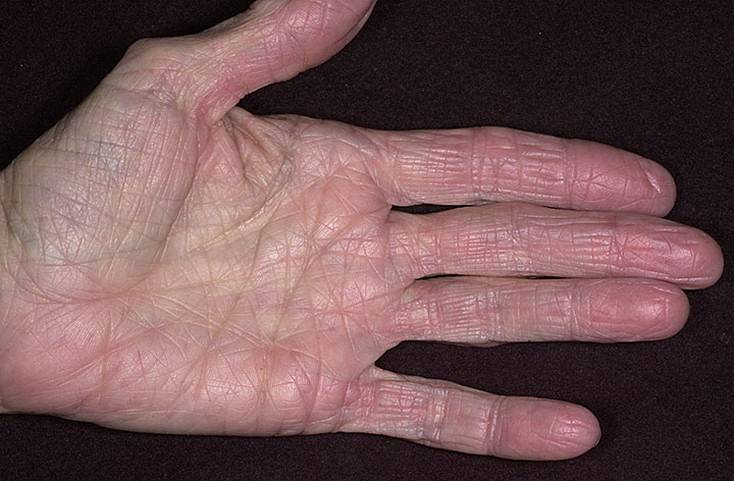
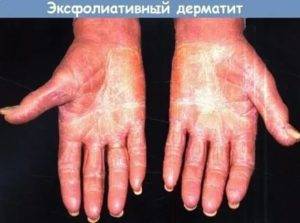
Эксфолиативный или дерматит Риттера
Эксфолиативный вид болезни встречается в том случае, если произошло заражение кожного покрова стрепто- или стафилококком (ему подвержены в основном новорожденные, причем заболевание характеризуется крайне тяжелым течением).