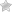Клиническая картина
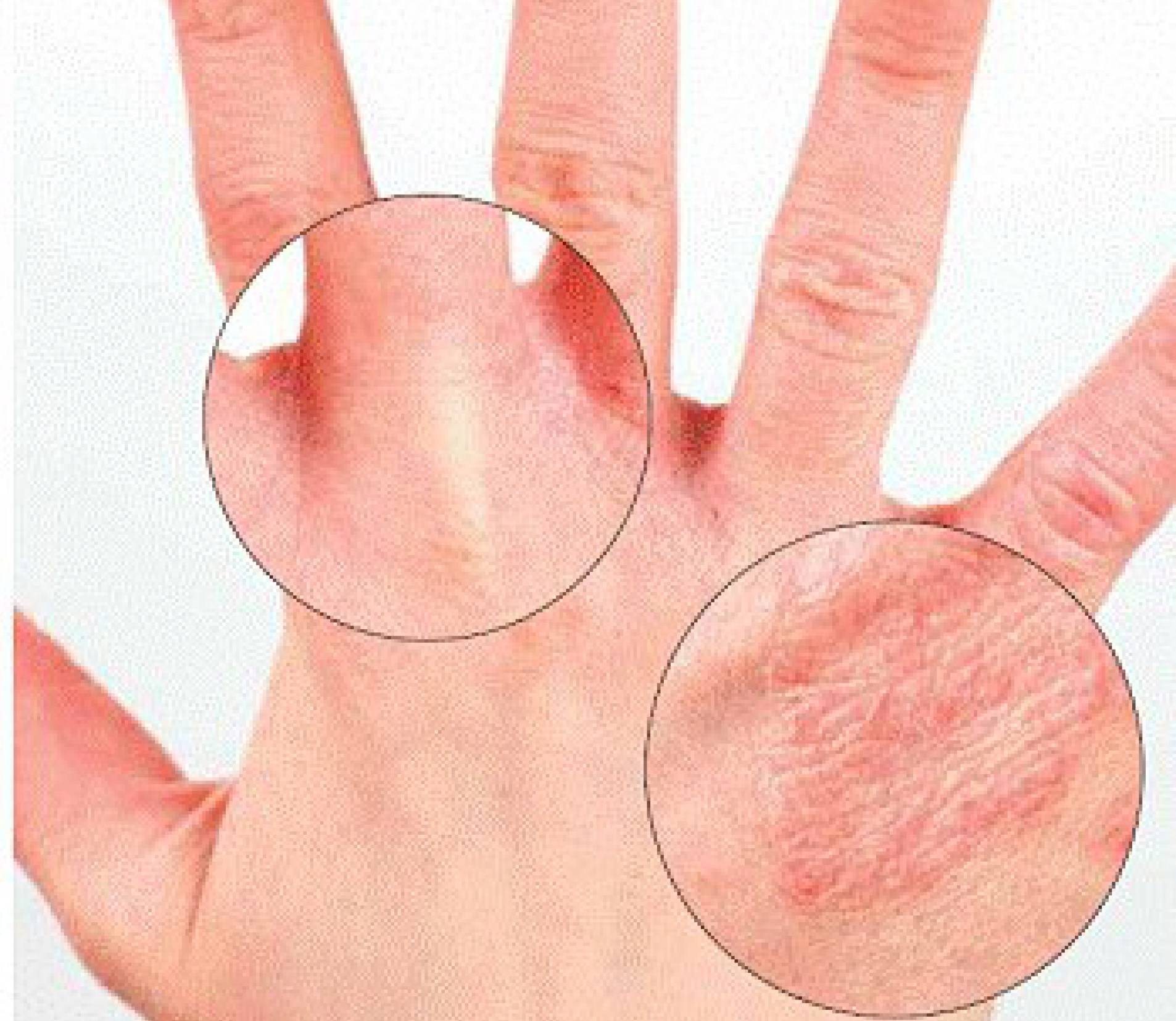
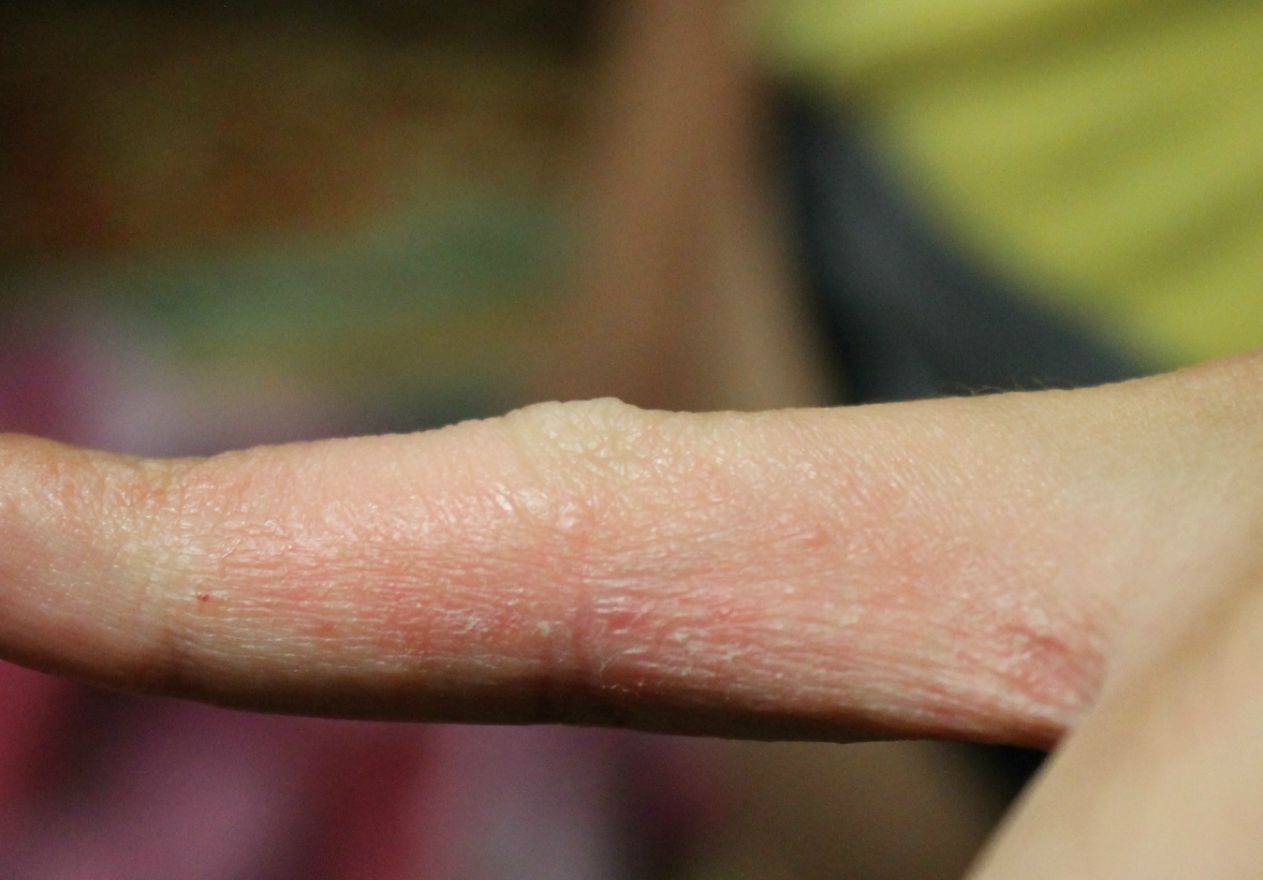
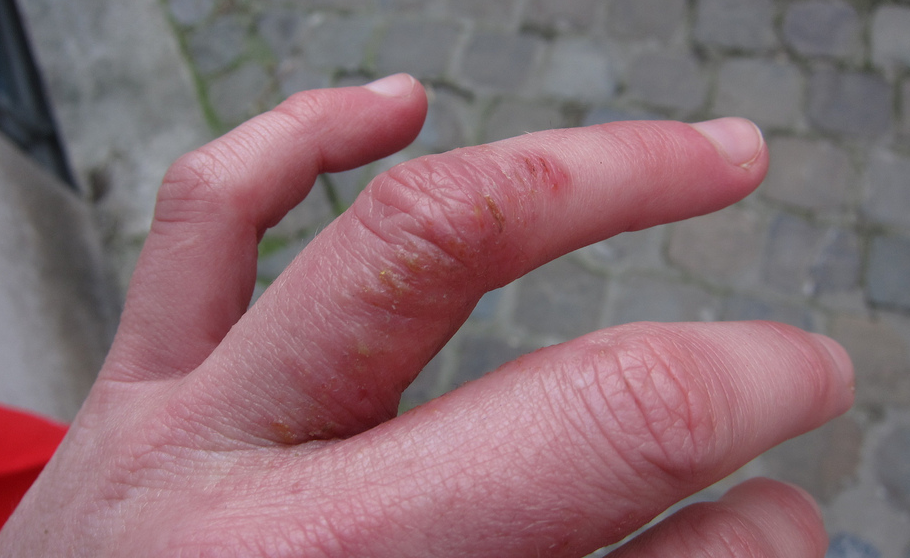
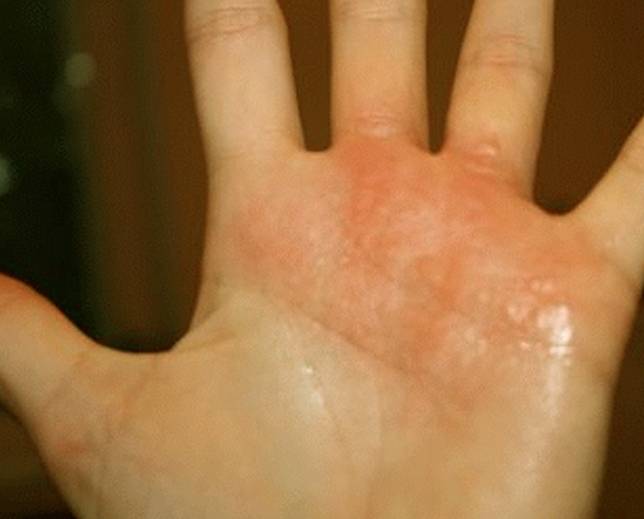
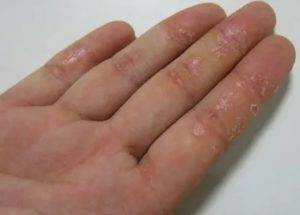
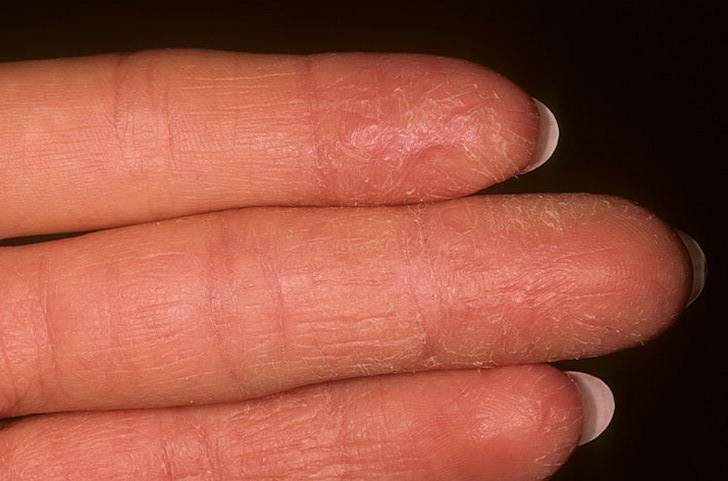
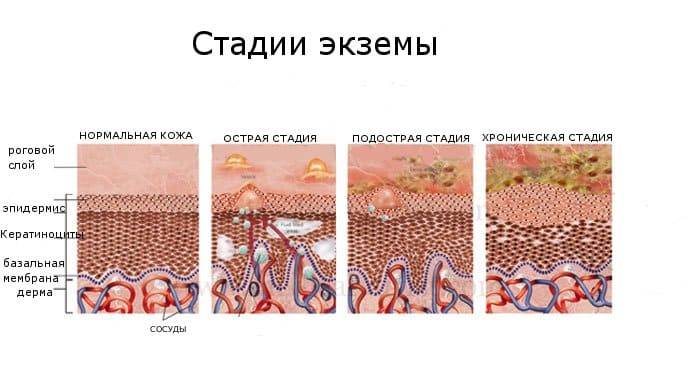
Симптомы дисгидротической экземы идентичны при ее любой локализации. На начальных этапах какие-либо видимые изменения со стороны кожных покровов отсутствуют. Человека начинает беспокоить зуд, интенсивность которого со временем нарастает. Появляются признаки воспаления — покраснение и отечность эпидермиса, местное повышение температуры тела.
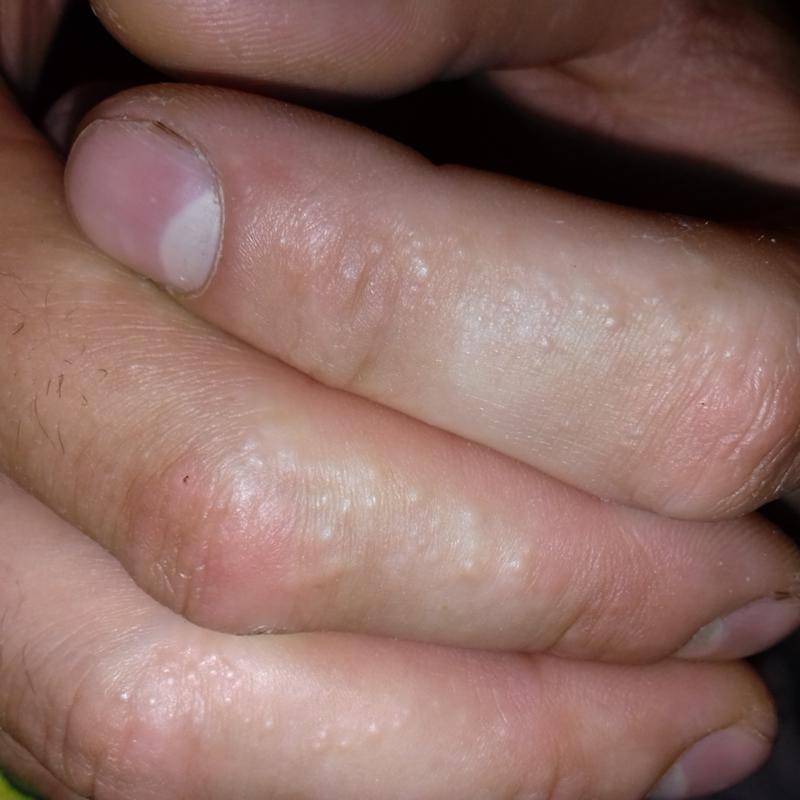
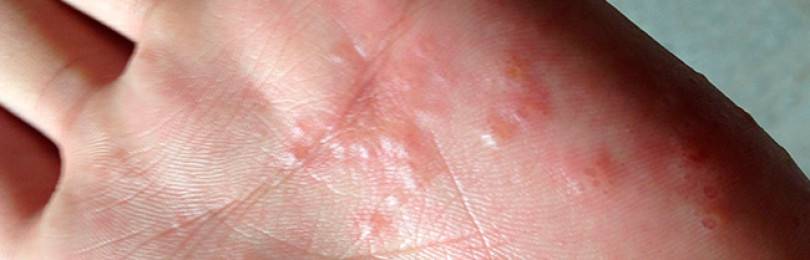
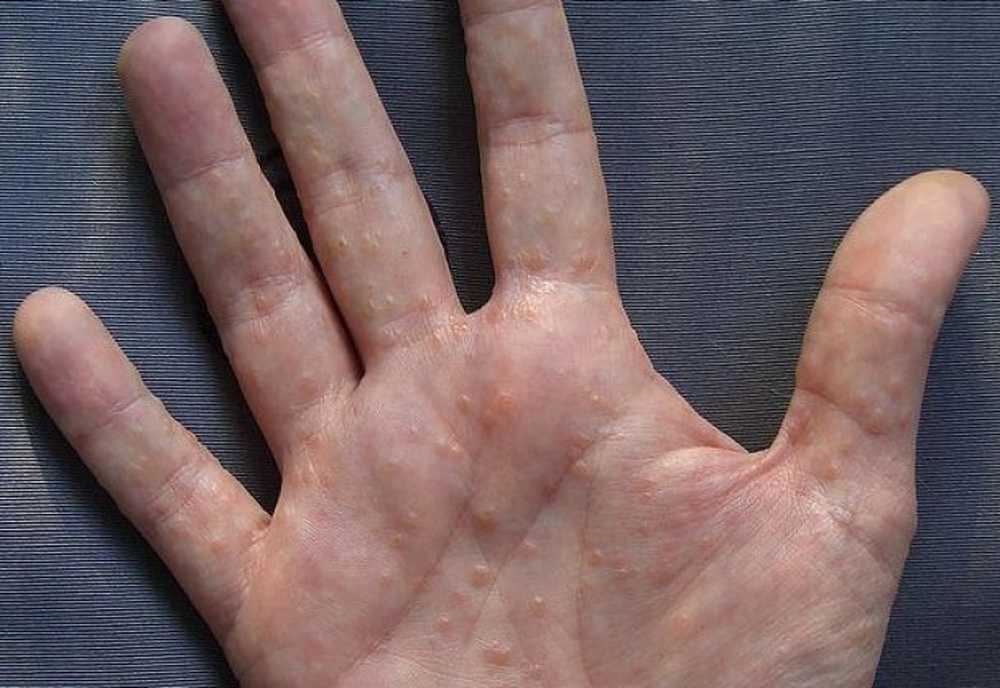
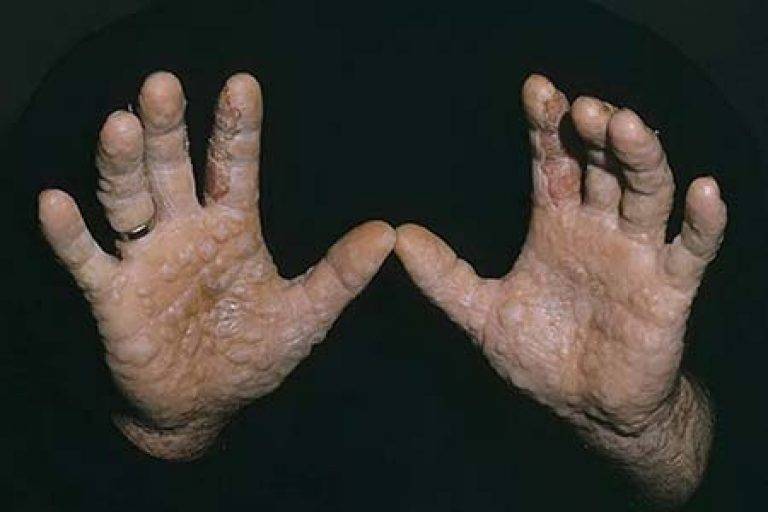
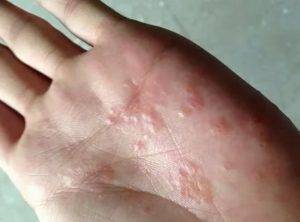
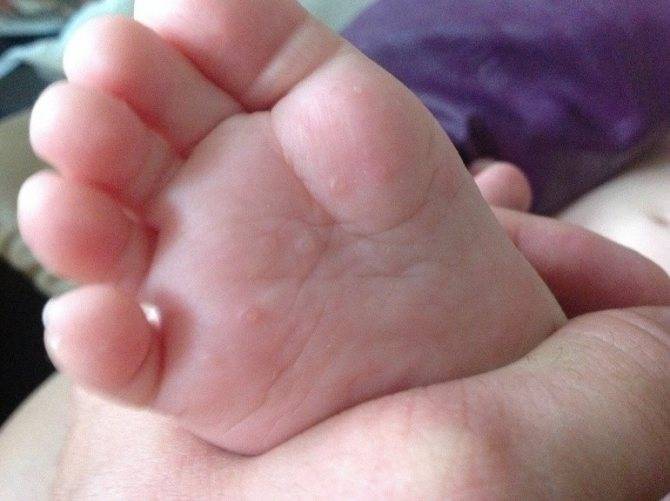
Следующий этап — формирование на измененных участках кожных покровов множественных везикулярных высыпаний. Они располагаются группами, иногда сливаются в многокамерные буллезные элементы (большие пузыри).
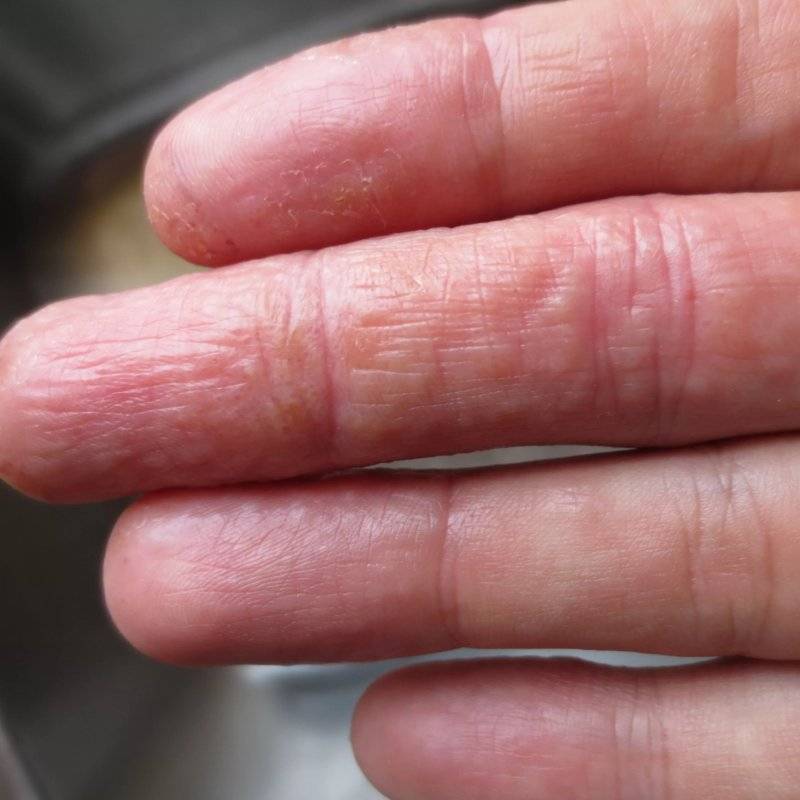
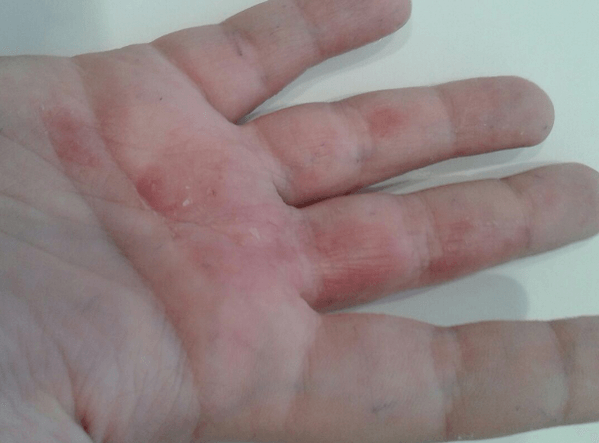
Редко встречается разрозненная локализация экземы. Пузырьки прорастают в глубокие слои эпидермиса. Имеют небольшие размеры (от 3 до 5 мм в диаметре), овальную или круглую форму, плотную поверхность и содержат прозрачную жидкость. Их поверхностная оболочка может вскрываться самостоятельно или же в результате расчесывания, а также под действием оказанного давления, например, во время ходьбы. Это приводит к появлению мокнущих эрозий, изъязвлений и трещин. Раздражение может усилиться после контакта с водой, мылом или любым другим аллергеном.
В указанный период значительно ухудшается общее состояние больного. Из-за болезненности, зуда и жжения человек страдает бессонницей, становится нервозным и раздражительным.
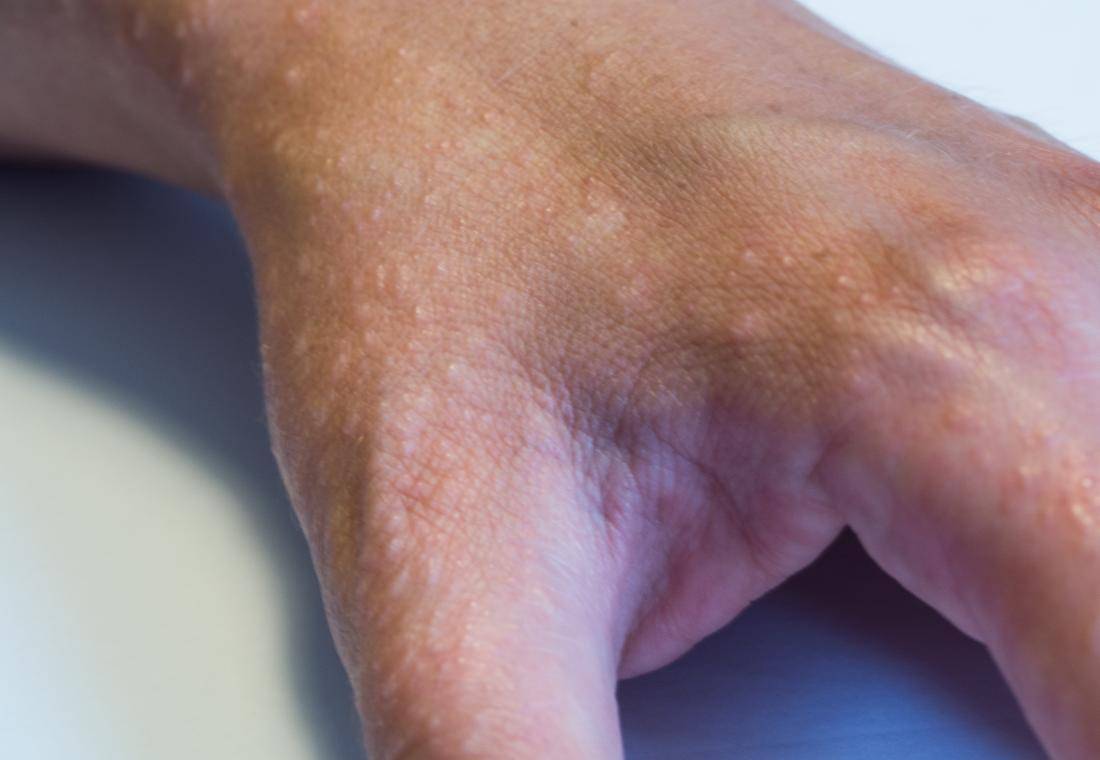
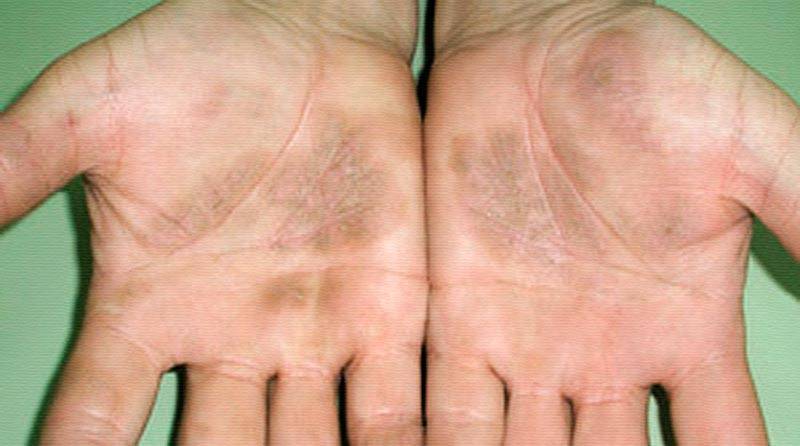
Для завершающего этапа дисгидротической экземы характерно появление на месте высыпаний корочек желтоватого или коричневого цвета. Этот процесс может наступить не ранее, чем через 3-4 недели от начала развития заболевания. Исчезновение симптоматики сопровождается формированием темных пигментных пятен, которые имеют временный характер.
Для хронической формы патологии характерно одновременное присутствие сразу нескольких элементов сыпи вне зависимости от стадии.
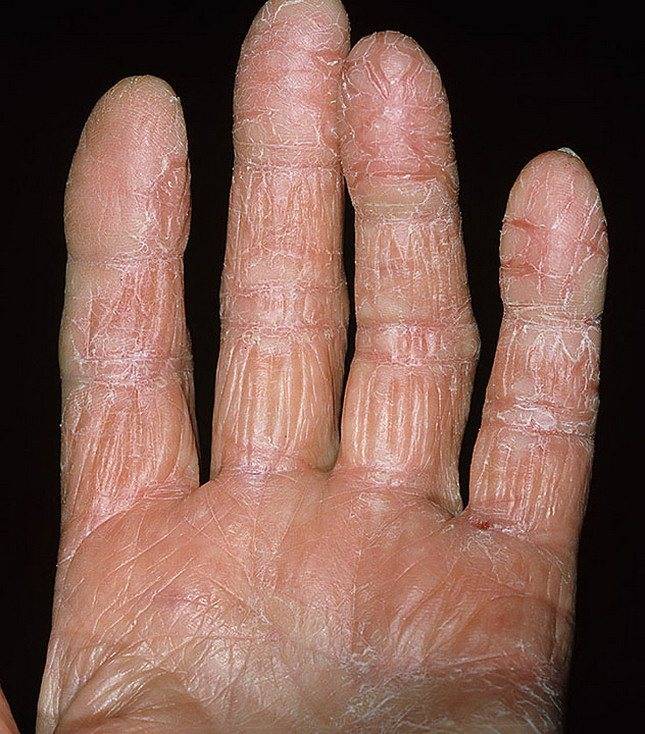
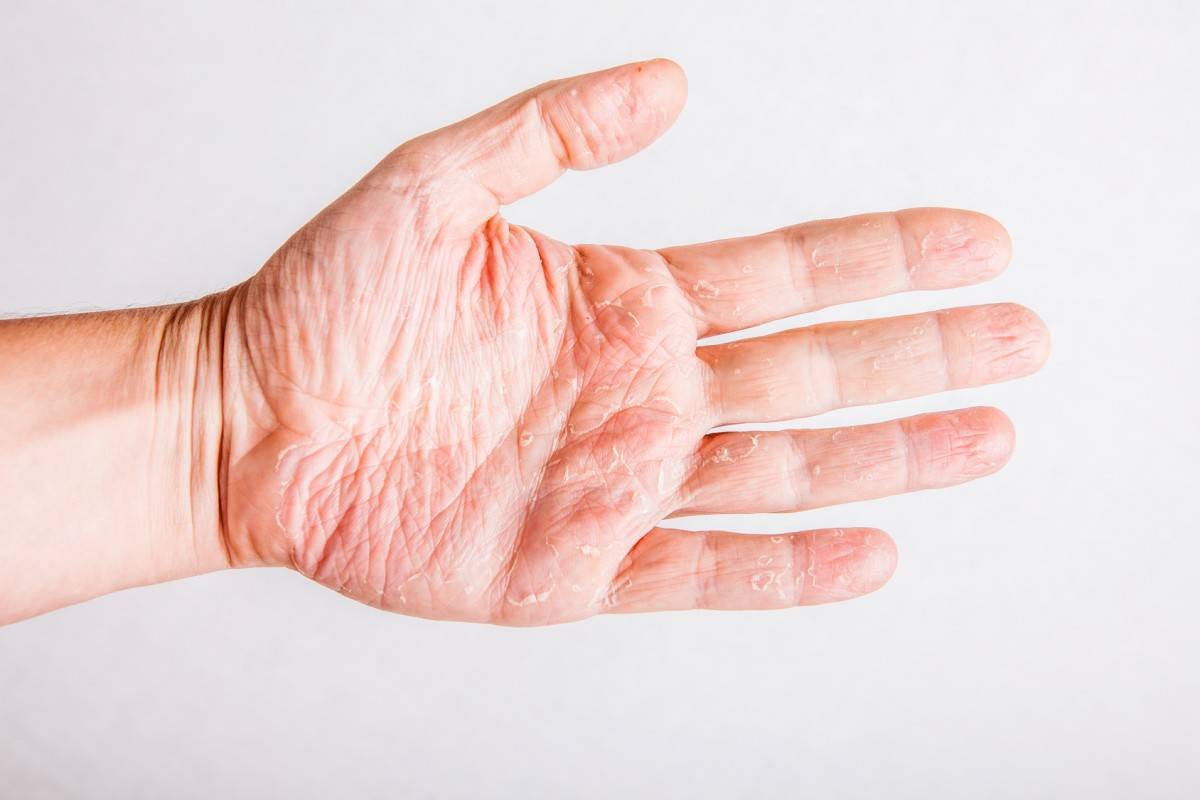
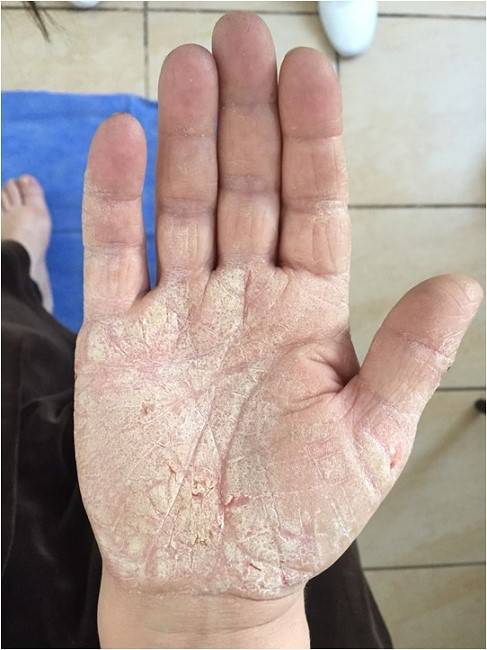
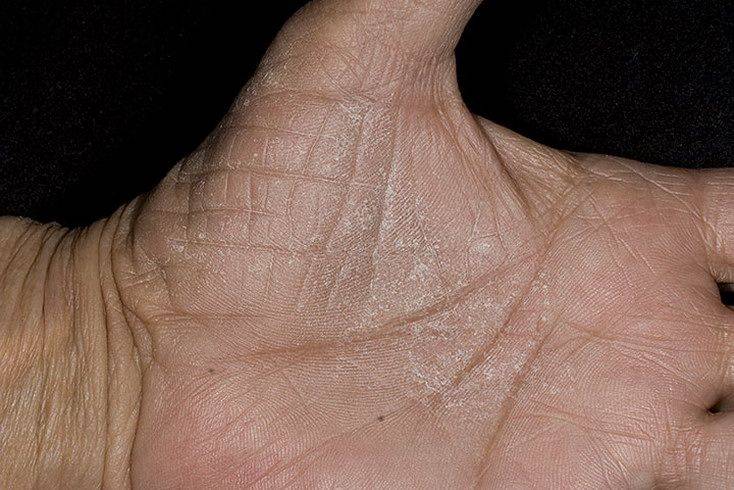
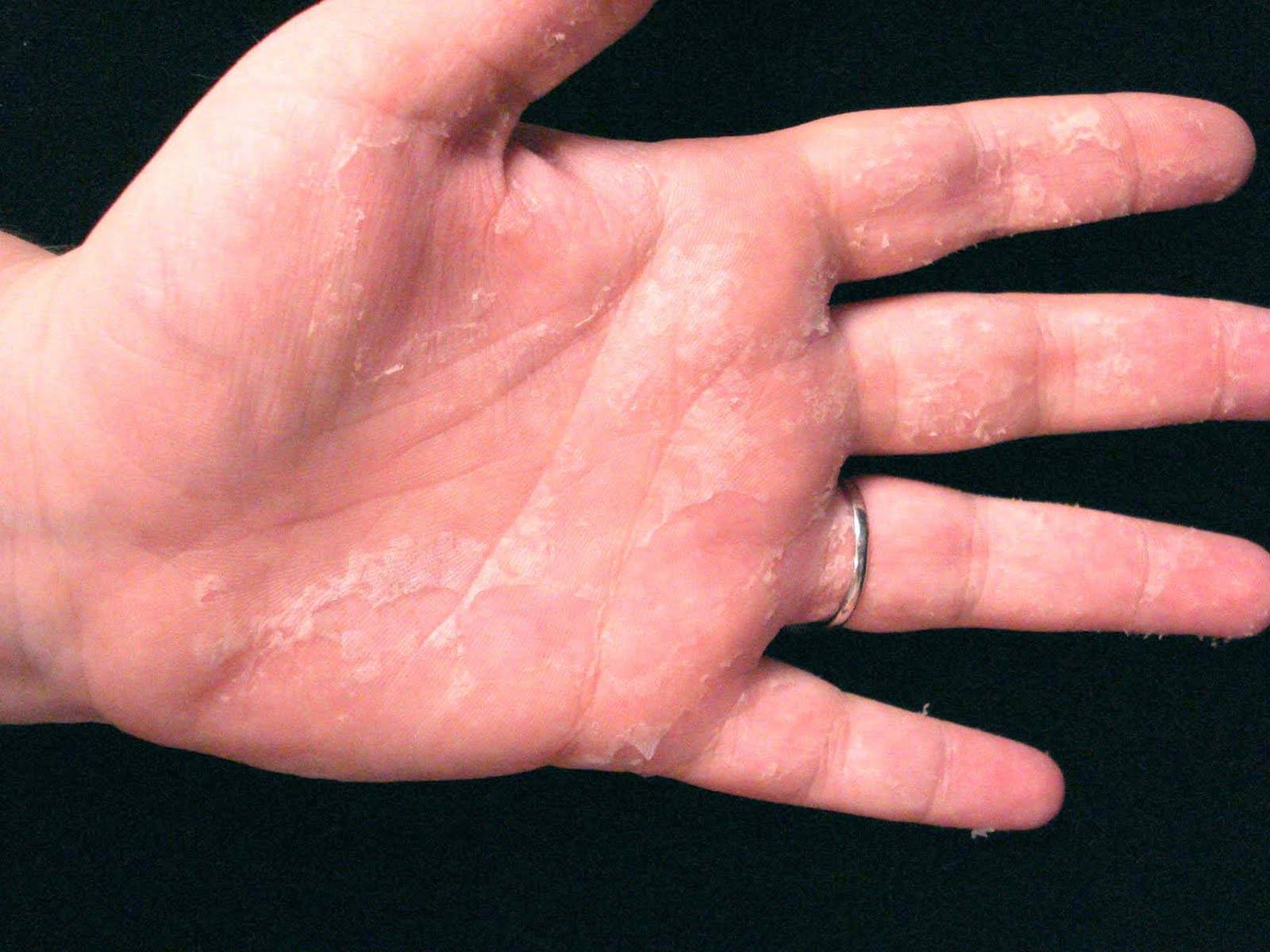
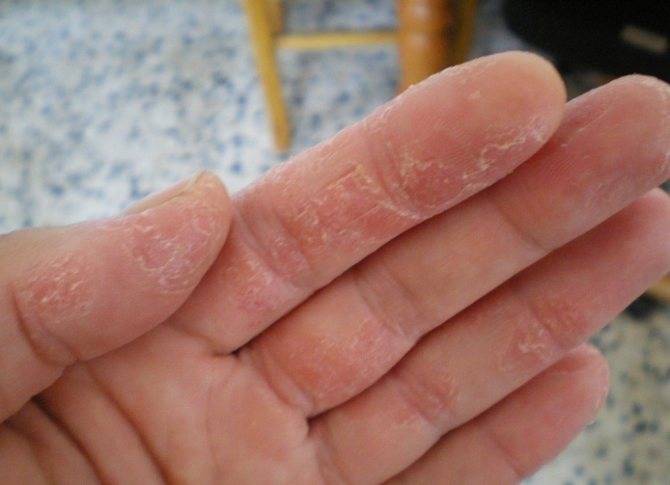
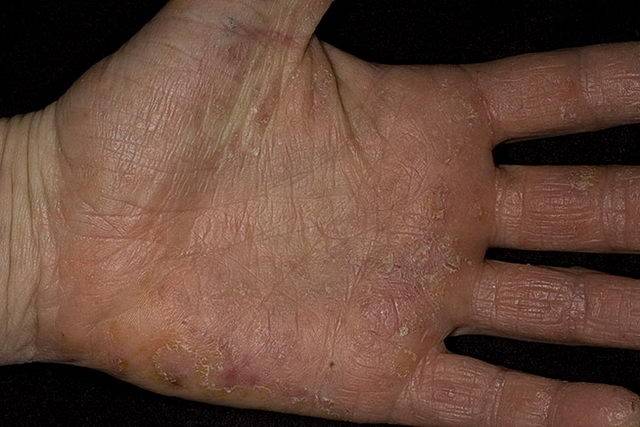
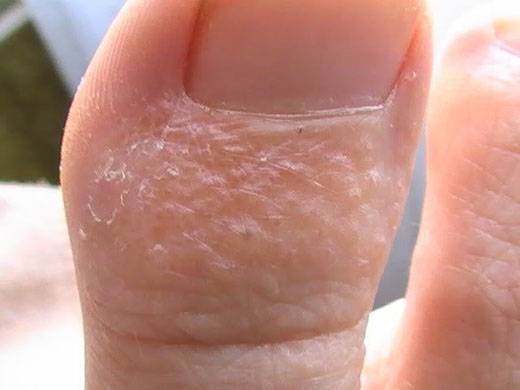
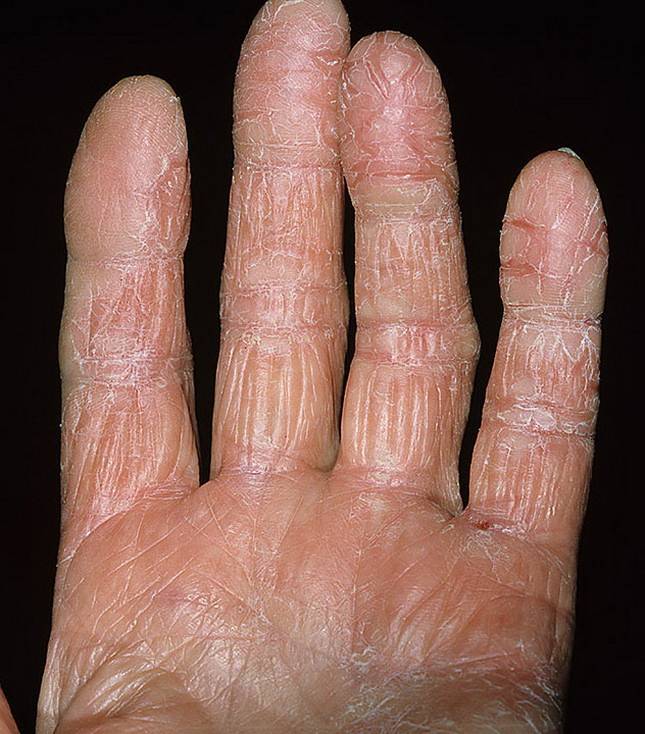
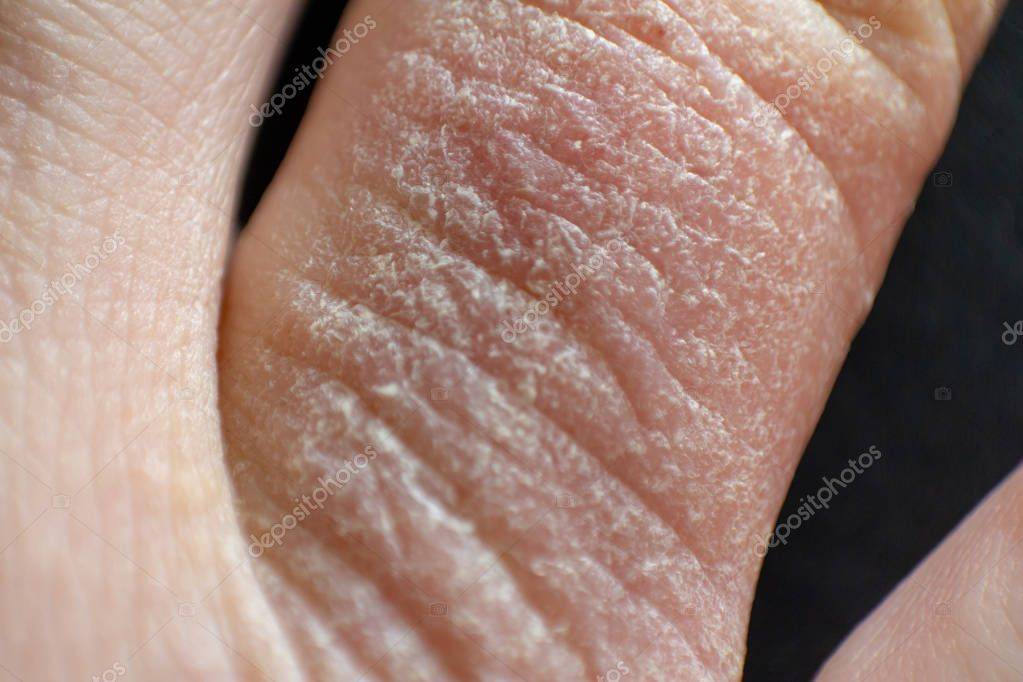
Дисгидротическая экзема не исчезает бесследно. При длительном течении происходят изменения в структуре кожи. Она утолщается, поверхность становится сухой, иногда шелушится, усиливается кожный рисунок. Частые рецидивы нередко вызывают деформацию ногтевой пластины.
На руках
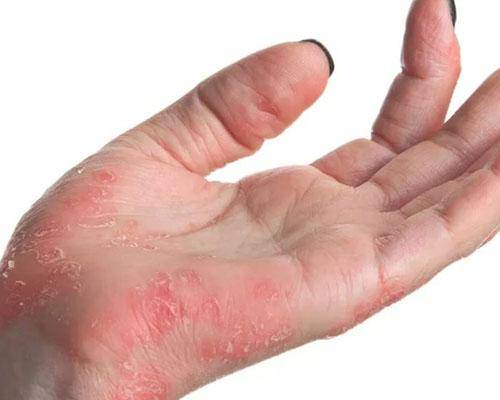
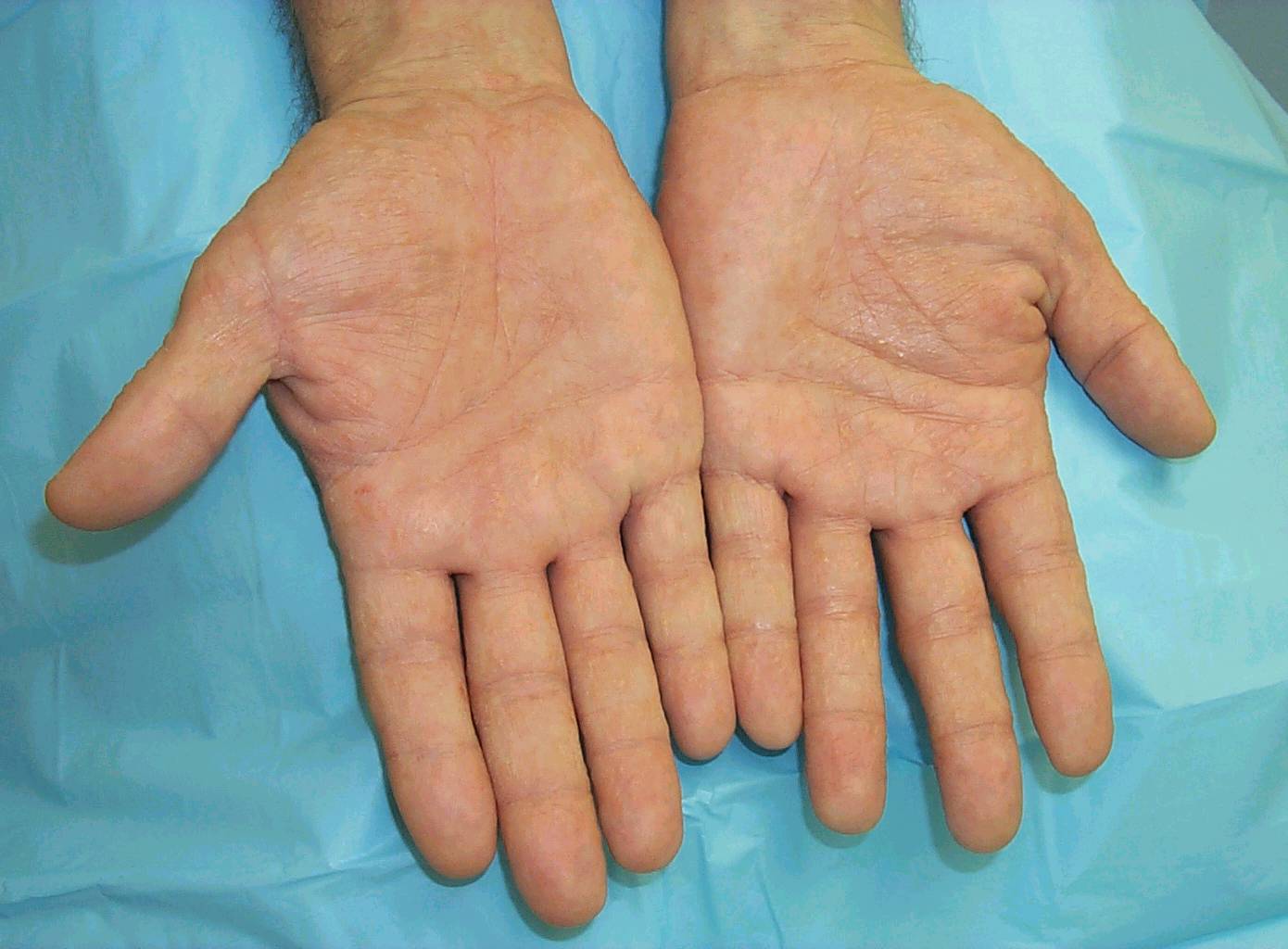
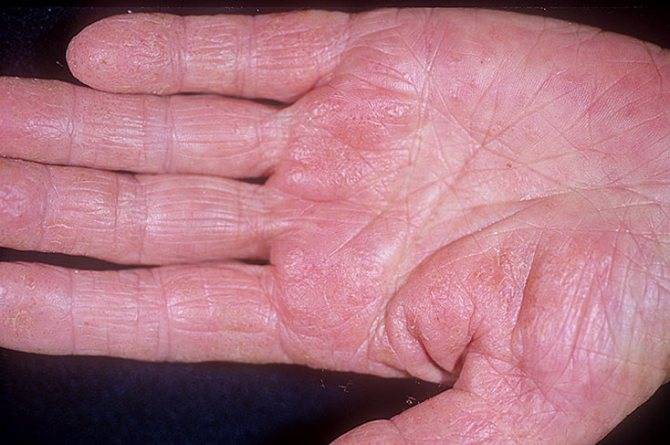
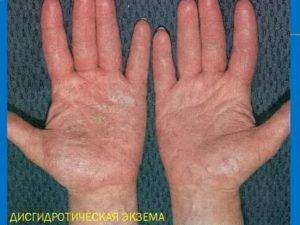
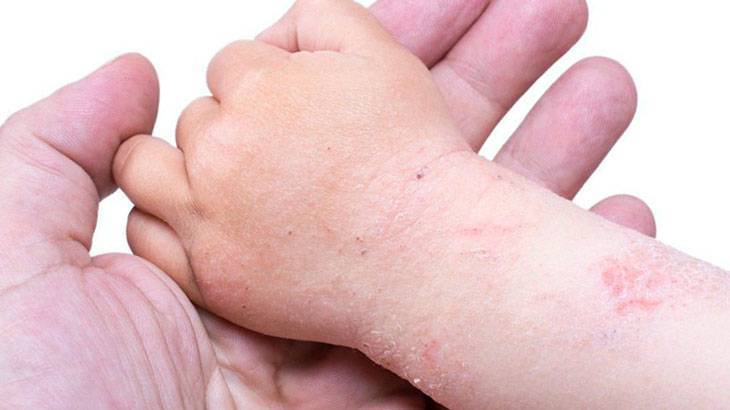
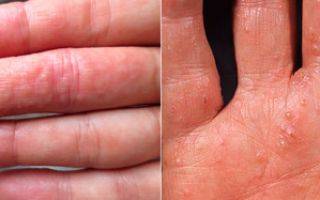
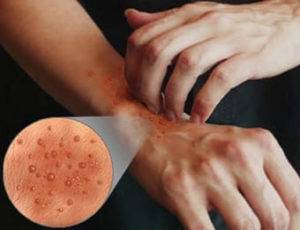
Наиболее частая локализация экземы. Высыпания в основном вызваны непосредственным контактом аллергена с кожей. Это могут быть моющие средства (мыло, гели, стиральные порошки), бытовая химия (средства для мытья посуды, стекол, пола) или косметика (крем для рук и ног, лак для ногтей, жидкость для его снятия), парфюмерия.
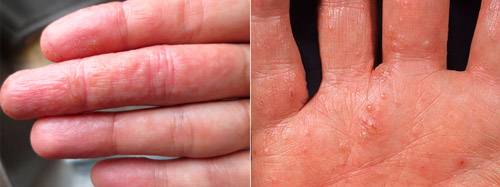
Экзема располагается на поверхности ладоней, на пальцах, изменяются ногти. Часто встречается у людей, которые пользуются латексными перчатками — медсестер, санитарок, сотрудников бьюти-индустрии.
На ногах
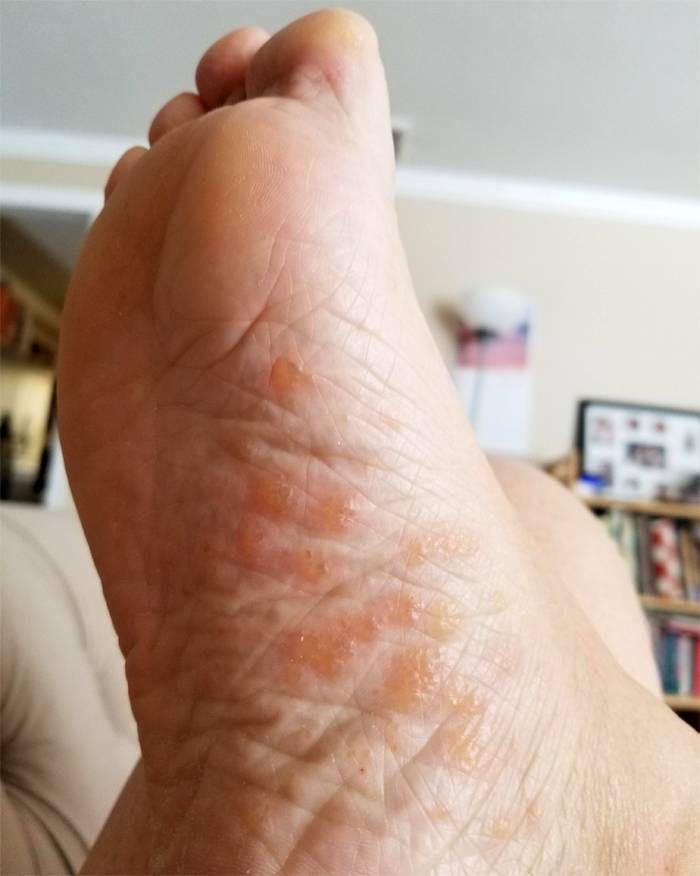
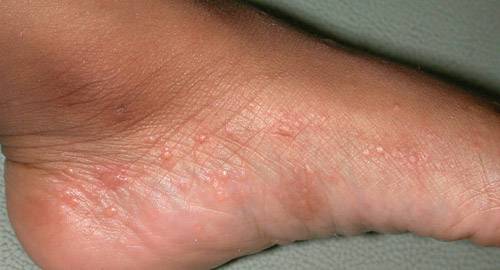
Дисгидротическая экзема на ступнях развивается в 20% случаев. Характерные изменения на щиколотках и подошвенной поверхности стоп часто возникают вследствие несоблюдения правил личной гигиены, наличия грибкового поражения, гипергидроза, ношения неправильно подобранной обуви из некачественного материала (нередко регистрируется у военных из-за постоянного ношения сапог в армии, у спортсменов).
Экзема на стопах распространена среди лиц с сахарным диабетом, заболеваниями опорно-двигательного аппарата (при остеоартрозе, плоскостопии), у работников некоторых профессий, которые вынуждены длительное время находиться в положении стоя (парикмахеры, продавцы, хирурги).
На лице
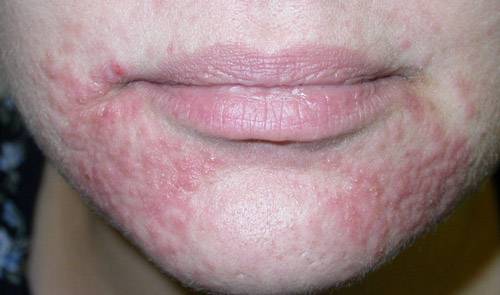
Локализация встречается крайне редко. Предрасполагающим фактором является использование неверно подобранных косметических/уходовых средства (особенно плотных по структуре тональных, вв-кремов и продуктов с истекшим сроком годности), пренебрежение демакияжем, отрицательное влияние окружающей среды (сильного ветра, низкой температуры и солнечной активности).
Особенность дисгидротической экземы на лице — высыпаниям свойственна симметричность.
Патогенез и симптомы дисгидротической экземы
При избыточном локальном потоотделении в выводных протоках потовых желез жидкость может задерживаться, образуя:
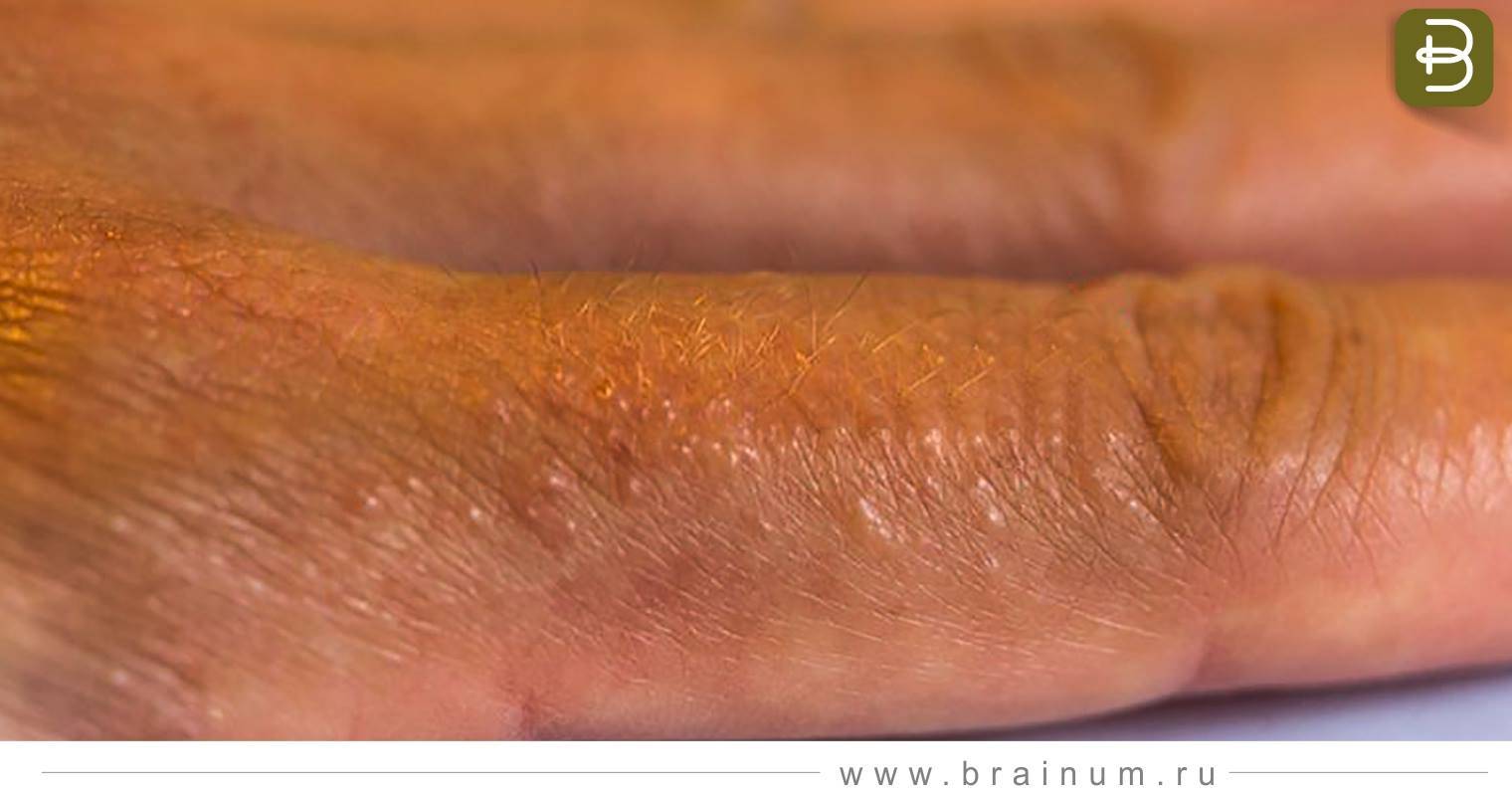
- сагоподобную сыпь, в виде мелких пузырьков с твердой покрышкой и прозрачной жидкостью внутри
- первичные элементы сыпи вначале появляются на боковых поверхностях пальцев, далее распространяются на ладонную или подошвенную поверхность конечностей
- при этом пациент испытывает сильный зуд
- затем нарастает отёк и гиперемия местных тканей
- везикулы могут вскрываться самостоятельно или в результате расчесов, образуя небольшие поверхностные эрозии с обильными прозрачными выделениями, кожные покровы ладоней и стоп начинают шелушиться
- часто происходит вторичное инфицирование, в результате чего ранки могут загнаиваться, на коже появляются трещины, гиперкератические наслоения, кожный рисунок усиливается (лихенизация).
- к мучительному зуду присоединяются болевые ощущения
Заболевание может протекать во всех стадиях одновременно, поэтому при осмотре можно наблюдать первичные элементы сыпи, эрозии, шелушение кожи, гнойные пузырьки и другие признаки сразу. Заболевание чаще имеет хроническое течение с периодами обострений и ремиссий.
Плохо поддаётся лечению. Обострения провоцируют стрессовые ситуации, контакт с ПАВ и другими химическими агентами, микротравмы, потертости ладоней и стоп, избыточная инсоляция, аллергия.
Элементы сыпи дисгидротической экземы на пальцах рук, которые появляются в случаях сильных стрессов, в жаркое время года, исчезают самостоятельно при устранении причины, если исключить вероятность вторичной инфекции.
Дисгидротическую экзему кистей рук и стоп следует отличать от:
- контактного дерматита
- дисгидротического микоза
- подошвенно-ладонного псориаза
- и других видов экземы
Отличить дисгидротическую экзему от микоза можно только лабораторным методом, исследуя под микроскопом соскоб тканей. Так же эти два заболевания могут сочетаться и диагностироваться у одного пациента.
Дисгидротическая экзема. Симптомы
Недуг выражается чёткими характерными симптомами. В связи с этим сложные исследования диагностирования не понадобятся. Доктору достаточно наблюдать локализацию высыпаний и характерное длительное течение. Дисгидротическая экзема на пальцах, имеет отличительные особенности:
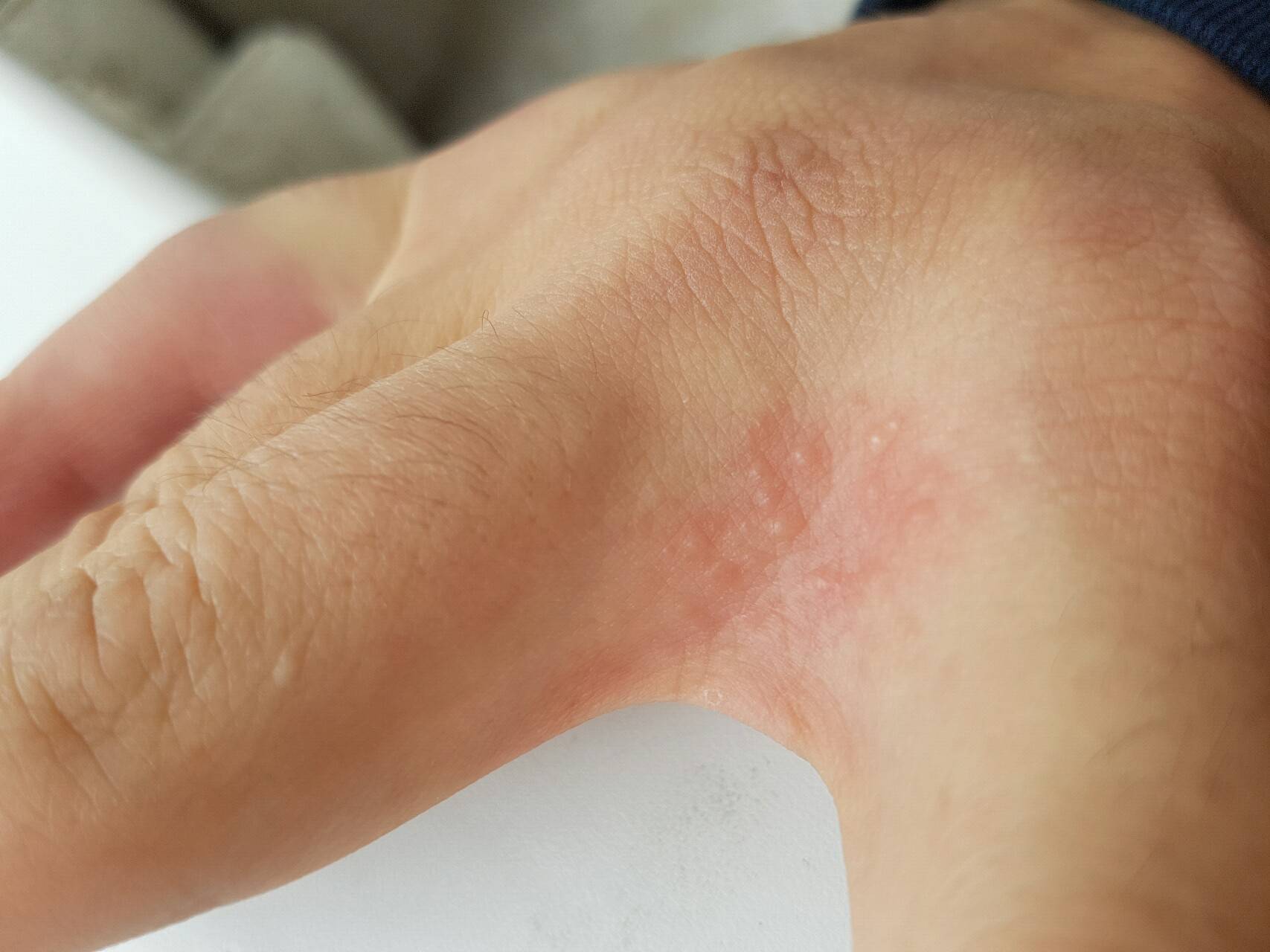
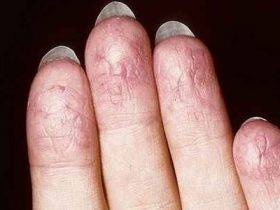
- На начальном этапе возникают покраснения, а кожа в этих местах сильно зудит.
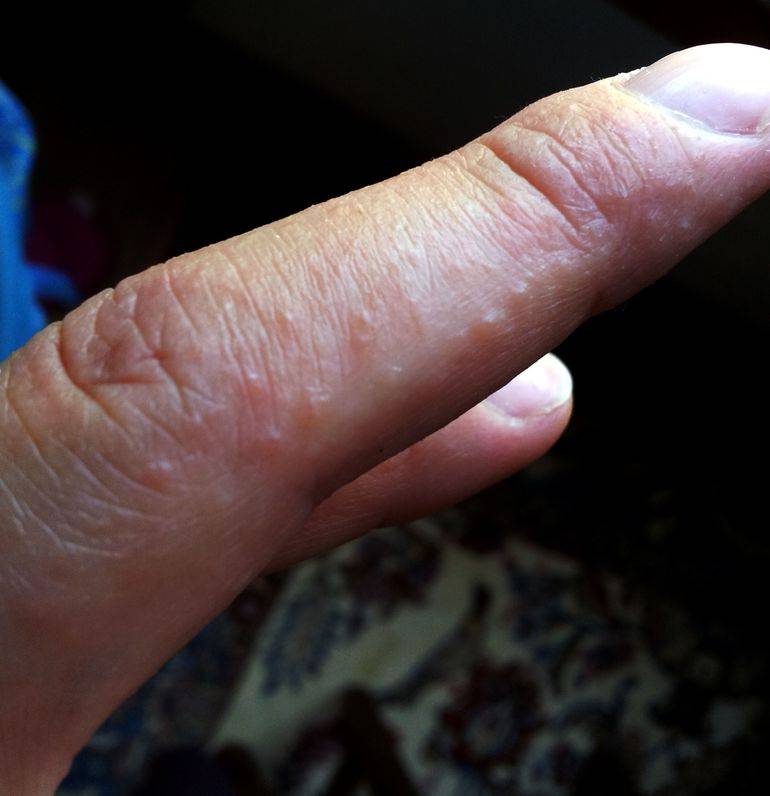
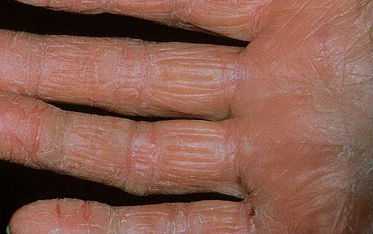
- Следующий пункт, проявление отдельных элементов, везикул — маленькие пузырьки, до 0,5 см в диаметре. Внутри содержат жидкость, а их оболочка плотная.
- Начальные элементы располагаются довольно глубоко и могут не выступать над уровнем кожи. Проявления часто возникают в районе боковой поверхности пальцев. Далее, высыпания сливаются в группы и постепенно распространение переходит на руки: ладони и кисти, а порой отмечаются на подошвах стоп. Смотрите, как внешне выглядит дисгидротическая экзема ладоней на фото.
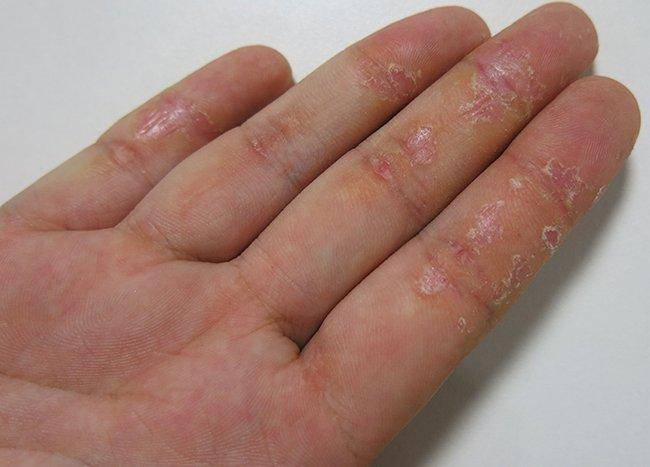
- Спустя время, везикулы лопаются и формируют эрозии, имеющие уже более крупный размер и склонные к сливанию. Конечно, из-за нестерпимого зуда, человек расчёсывает больные места. Повреждаются пузырьки, но этот процесс произойдёт и без стороннего воздействия.
- Эрозии постепенно затягиваются, а поверхность кожи покрывается жёлто-коричневыми корочками.
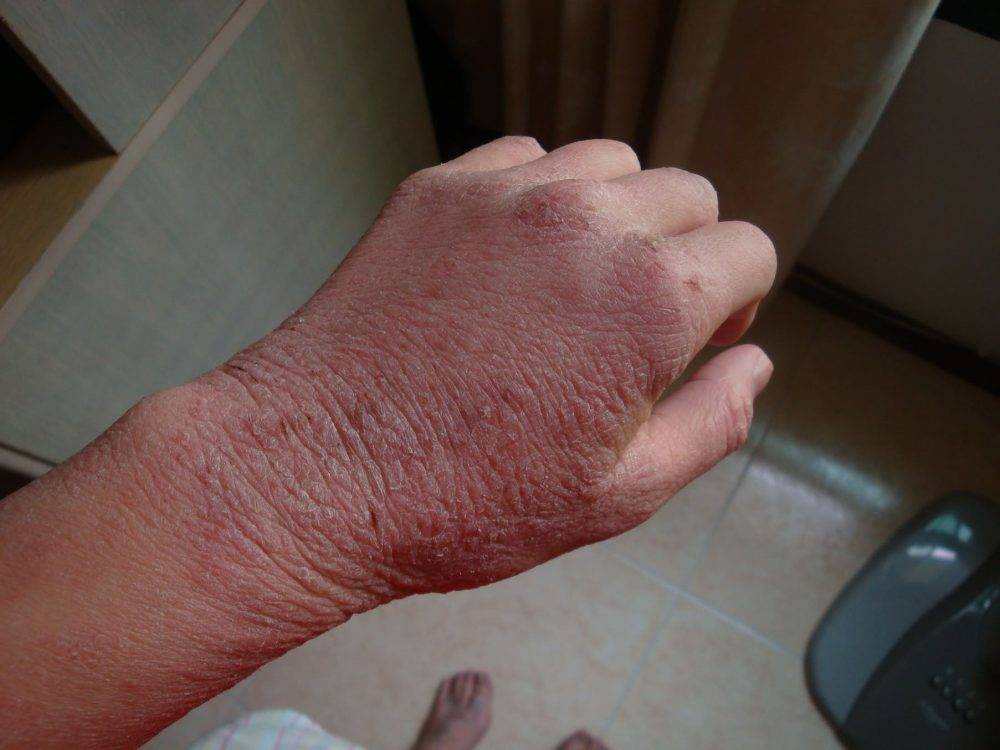
- Следующий этап усложняется изменениями эпидермиса. Места, затронутые болезнью, уплотняются, замечено усиление красноты и кожного рисунка, формирование трещин.
- Повреждённый эпидермис открывает доступ вторичным инфекциям. Микроорганизмы вызывают воспаления гнойного характера — пиодермию. Возникают пустулы, содержащие гной. Больному резко становится хуже. Воспаление вызывает высокую температуру, на больных участках возникает отёчность и боль, а также прослеживаются увеличенные лимфоузлы, близко прилегающие к месту локализации.
Дисгидротическая экзема на пальцах рук, протекает хронически, ей присущи смены состояний спокойствия и обострения. Время болезненного периода часто затягивается и может длиться неделями. Нужно отметить, что заживление очагов довольно медленное. После отделения корочек видны участки с пигментацией отличающие их от здоровой кожи.
Внимание! Опасно безответственное отношение к обнаруженным симптомам. Патогенная флора, будь то грибы или бактерии, способна спровоцировать развитие тяжёлых осложнений
Худший сценарий — инфицирование, приводящее к сепсису.
Хоть диагностика не считается сложной, без медика специалиста, не обойтись. Несколько схожих болезненных форм, могут запутать, а дерматолог успешно их отграничит. Схожесть имеет особый тип псориаза, контактный дерматит и поражения грибками. Отличия с микозом выявляются только путём исследований соскоба в условиях лаборатории. Причём оба диагноза совместимы и нередко присутствуют одновременно у одного исследуемого.
Как проявляется?
Дисгидротическая экзема в 80 % случаев появляется на коже рук, лишь в 20 % ее можно увидеть на стопах.
В других местах локализации данный вид экземы не встречается. Узнать дисгидротическую экзему можно по ряду характерных симптомов, которые меняются в зависимости от стадии заболевания.
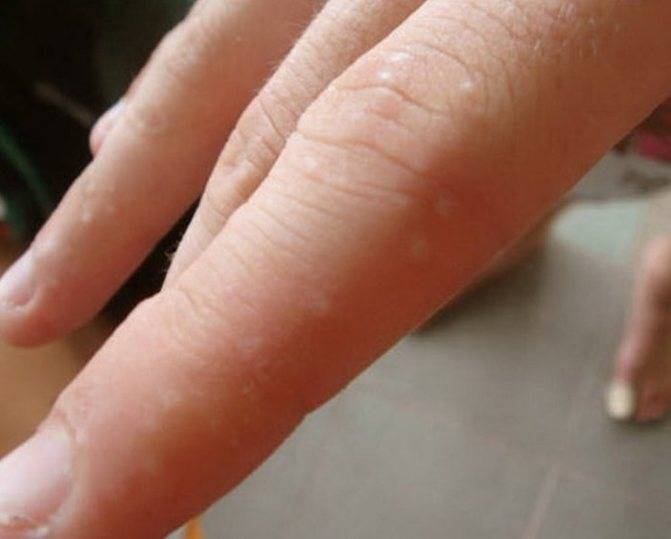
В начале болезни дисгидроз характеризуется покраснениями на коже, иногда отеками и неприятными, но пока не слишком выраженными, ощущениями.
Очень быстро на коже рук в месте покраснений появляется сыпь. При дисгидротической экземе она имеет вполне характерный вид: может находиться под кожей в виде везикул, часто сосредоточена группами на определенных участках кожи.
Видео:
https://youtube.com/watch?v=FzllCczT1OE
Может появляться на всей поверхности рук, в том числе на пальцах и ладонях. Размер высыпаний обычно не превышает 5 мм в диаметре, ее появление сопровождается зудом, который усиливается по мере распространения проблемы.
Следующей стадией развития дисгидротической экземы является эрозия. Она появляется после вскрытия пузырьков на коже, которые очень быстро превращаются в высыпания.
На месте лопнувшего пузырька образуется влажный участок, который вскоре покрывается коркой.
При переходе болезни в хроническую стадию кожный покров на пораженных участках меняет свою структуру – как правило, она утолщается, появляется сильная сухость и шелушение, которое позже переходит в болезненные трещины, доставляющие человеку заметный дискомфорт.
Данное состояние не только неприятно, но и опасно, поскольку через микроранки в организм очень легко может попасть инфекция, поражающая весь организм.
В этом случае характерными симптомами будут увеличенные лимфоузлы пациента, повышенная температура тела, появление гнойных воспалений, сильных отеков и усиление неприятных ощущений на пораженных участках кожи.
Видео:
Все этапы развития пруригинозная экзема проходит за несколько месяцев. После этого болезнь переходит в хроническую стадию, для которой характерно переменное угасание и появление.
Чаще всего повторное возникновение проблемы наблюдается на фоне стресса, снижения иммунитета, простудных заболеваний и т. д.
При отсутствии лечения проявления, сопровождающие дисгидроз, могут быть очень заметными и доставляют человеку сильный дискомфорт.
Места локализации
 Особенность этого вида экземы в локализации сыпи. 80% процентов всех случаев заболевания припадают на проблемы с руками, и только у 20% диагностируют экзему на стопах. По мере распространения, возможны высыпания на пальцах рук и ног, кистях. Сыпь на участках возникает группами.
Особенность этого вида экземы в локализации сыпи. 80% процентов всех случаев заболевания припадают на проблемы с руками, и только у 20% диагностируют экзему на стопах. По мере распространения, возможны высыпания на пальцах рук и ног, кистях. Сыпь на участках возникает группами.
На ногах
На ногах проявлений дисгидрозной формы экземы не наблюдается. Распространенное место локации сыпи – стопы, пальцы ног. Везикулы могут покрывать всю поверхность подошвы, и, в зависимости, от формы болезни, иметь более интенсивные высыпания. По истечению времени везикулы лопаются, на их поверхности образовывается корочка. Возможен гнойный процесс при попадании вторичной инфекции.
На пальцах рук и ног
Поражает заболевание своими высыпаниями и пальцы рук и ног. Экзема может распространиться на обратную сторону кисти по причине отсутствия лечения. Пораженная поверхность зудит, что приводит к расчесываниям. Это стимулирует новые появления везикулов. Старые волдыри заживают медленно. Поэтому у больного можно наблюдать одновременно покрытые корочкой бывшие волдыри, почти зажившие и мокнущие эрозии.
На кистях рук
 Дисгидрозная экзема может поражать не только взрослых, но и подростков. Причиной этого могут быть проблемы в работе эндокринной или пищеварительной систем.
Дисгидрозная экзема может поражать не только взрослых, но и подростков. Причиной этого могут быть проблемы в работе эндокринной или пищеварительной систем.
Эта форма характеризуются покраснением кожных покровов, и проявлением мелких везикулов, которые зудят. Чем их становится больше, тем нестерпимей становиться зуд. Возможна отечность и переход волдырей на боковые части ладоней.
Стопы
Мелкие везикулы возникают и на стопах, но с меньшей вероятностью. Сыпь здесь несет значительный дискомфорт, так как при лопании волдыри начинают чесаться. А несвоевременное лечение приводит к увеличению их количества и распространению на пальцы ног.
Причиной этой разновидности может быть генетическая предрасположенность, неправильная работа иммунной системы. Заболевание обостряется весной и осенью.
Дисгидротическая разновидность на стопах может проявляться в тандеме с грибковым или инфекционным заболеванием.
Присоединение инфекционной или грибковой инфекции ведет к воспалительному процессу и гниению. Это опасно последствиями в виде заражения крови.
Частые вопросы пациентов
Вопрос: Чем отличаются дисгидроз и дисгидротическая экзема?
Ответ: Часто в литературе можно встретить информацию, в которой отождествляют оба понятия. Это не совсем верно. Отличия в клинической картине. Для экземы характерен полиморфизм высыпаний, а при дисгидрозе истинном присутствуют те же элементы, но в их появлении имеется определенная этапность.
Вопрос: Можно ли лечить болезнь при беременности и не опасно ли это для плода?
Ответ: Для лечения дисгидротической экземы используются преимущественно препараты местного действия, которые не оказывают влияния на организм в целом. В списке таблетированных антигистаминных препаратов можно найти медикаменты, которые являются абсолютно безопасными для плода (например, Супрастин) и не оказывают никакого влияния на его развитие.
Вопрос: Передается ли дисгидротическая экзема по наследству?
Ответ: Да, патология имеет наследственный характер. Однако не у всех детей, родители которых имеют подтвержденный диагноз экземы, она развивается. Связано это с отсутствием провоцирующего фактора.
Вопрос: Можно ли заразиться через рукопожатие?
Ответ: Нет. На сегодняшний день не было зафиксировано ни одного случая передачи болезни от человека к человеку во время контакта, что подтверждает неинфекционную природу экземы.
Вопрос: Правда ли, что у ребенка с атопическим дерматитом большая вероятность заболеть дисгидротической экземой в сравнении со здоровыми детьми?
Ответ: Да. Научными исследованиями доказано, что атопический дерматит создает благоприятные условия для возникновения экземы в будущем.
Как происходит лечение?
После того как поставлен диагноз и болезнь подтвердилась, надо понять как лечить ее. Это заболевание не такое простое, как может показаться при первых симптомах. Само лечение требует терпения. Поскольку заболевание может возникнуть у детей и взрослых, то к каждому из них нужен индивидуальный подход и комплексное лечение. Например, просто хорошая мазь в этом случае не поможет. Когда поставлен диагноз экзема, то встает вопрос, чем лечить ее
К этому вопросу надо подходить очень осторожно. Лечение должно проходить только под присмотром врача. Тогда и результат оправдает ожидания
У каждого человека любое заболевание проходит индивидуально, и как лечить ее определит только врач. Обычно это длительное и комплексное лечение, с учетом диеты и многих процедур. Даже если у людей одинаковые симптомы болезни, лечить например, ребенка 10 лет и взрослого человека 30 лет по одному шаблону нельзя
Тогда и результат оправдает ожидания. У каждого человека любое заболевание проходит индивидуально, и как лечить ее определит только врач. Обычно это длительное и комплексное лечение, с учетом диеты и многих процедур. Даже если у людей одинаковые симптомы болезни, лечить например, ребенка 10 лет и взрослого человека 30 лет по одному шаблону нельзя.
Такое заболевание хоть и неприятное заболевание, но если вовремя обратиться к врачу он расскажет как вылечить ее
Очень важно соблюдать режим питания, и следить за самочувствием когда проходит лечение. Люди с диагнозом экзема, должны исключить из своего рациона такие продукты как:
- шоколад и какао;
- консерванты, пищу с искусственными красителями;
- мед;
- жареную, острую, соленую и копченую пищу;
- алкогольные и газированные напитки.
В противном случае, лечение не будет эффективным. Первое, что надо выяснить — это причину появления этой болезни
Неважно где этот вид экземы проявляется изначально, на ногах или руках. В любом случае, чтобы назначить лечение, надо найти причину. Первым делом надо проверить работу желудочно-кишечного тракта, нервной системы, щитовидной железы и эндокринной функции
Иногда симптомы могут указывать на проблемы в функциональности именно этих органов. Важно понимать, что только мази в этом случае не помогут. Тем более, лечение должен назначить только врач. В этом случае дерматолог. Именно он знает как вылечить и остановить дисгидротическую экзему
Первым делом надо проверить работу желудочно-кишечного тракта, нервной системы, щитовидной железы и эндокринной функции. Иногда симптомы могут указывать на проблемы в функциональности именно этих органов
Важно понимать, что только мази в этом случае не помогут. Тем более, лечение должен назначить только врач
В этом случае дерматолог. Именно он знает как вылечить и остановить дисгидротическую экзему.
В последнее время, практикуется лечение с помощью лазерной терапии, а также криотерапии, иглоукалыванием. Если признаки такой экземы появились на ногах, то лечение будет проходить с помощью электрофореза и магнитотерапии.
Дополнительно мазь выписывают от дисгидротической экземы, только в комплексе антигистаминных препаратов и если нет противопоказаний. Мази могут только облегчить процесс болезни, но не вылечить о нее. Они более эффективные, когда симптомы болезни только начинают проявляться. Нельзя использовать мази без консультации врача при дисгидротической экземе. Это очень опасно, когда человек самостоятельно ставит себе диагноз учитывая симптомы, которые могут свидетельствовать об другом заболевании.
У кого чаще бывает
Дисгидротической экземе в равной степени подвержены мужчины и женщины. У первых пик заболеваемости приходится на возраст 40-50, у вторых — на 20-30 лет. Наиболее часто высыпания локализуются на кистях рук (80% всех диагностированных случаев), реже — в области стоп (оставшиеся 20%). Экзема часто поражает людей, проживающих на территориях с повышенной влажностью. Период обострения приходится на весну и лето.
Дисгидротическую экзему могут вызвать различные причины. Ключевую роль в возникновении патологии играет наследственность. Если человек генетически не предрасположен к формированию воспалительного процесса данного типа, маловероятно, что даже наличие большого количества провоцирующих факторов способно запустить патологические изменения в организме.
Генетические особенности нередко провоцируют сдвиги в иммунной системе. Изменяется синтез иммуноглобулина Е, так как нарушается процесс превращения В-лимфоцитов крови в плазмоциты. В результате человеческий организм перестает адекватно реагировать на раздражители любого характера.
Это интересно! Длительный период существовало убеждение, что основную роль в развитии дисгидротической экземы играет дисфункция потовых желез. Именно поэтому патология и получила свое название. Однако в результате современных исследований ученым удалось опровергнуть этот миф.
Факторы риска
Выделяют несколько экзогенных факторов, способных спровоцировать развитие дисгидротической экземы:
- Бытовая химия. Чаще всего аллергия возникает на щелочь, металлы — никель, кобальт, хром, асбест, цемент. Поэтому экземе более подвержены механики, строители, мойщики и люди, работающие на химическом производстве.
- Факторы окружающей среды — ультрафиолетовое излучение, низкая температура воздуха и повышенная влажность.
- Косметические средства. По этой причине экзема развивается не только у женщин, но и у лиц определенных профессий — парикмахеров, визажистов, гримеров.
- Продукты питания. Указанный провоцирующий фактор является основным в развитии экземы у детей грудного возраста во время введения прикорма на фоне повышенной сенсибилизации (чувствительности) организма.
- Лекарственные препараты, а именно их неправильное или длительное применение. Чаще всего дисгидротическая экзема развивается на фоне антибиотикотерапии.
- Чрезмерные физические нагрузки.

Помимо внешних факторов, дисгидротическая экзема может быть спровоцирована и имеющимися у человека хроническими патологиями и расстройствами (это эндогенные причины):
- Повышенная возбудимость, нервозность.
- Нарушение целостности кожных покровов рук и стоп.
- Избыточная потливость (гипергидроз).
- Грибковые патологии (в частности, атопический дерматит) и болезни кожи.
- Гормональный дисбаланс, возникший вследствие дисфункции половых желез, щитовидной железы, надпочечников, гипоталамуса и гипофиза.
- Нарушения в работе иммунной системы, особенно аутоиммунные процессы.
- Инфекционные заболевания различной этиологии, вызванные микроорганизмами, которые поражают верхние дыхательные пути.
- Метаболические нарушения. В большинстве случаев у лиц, страдающих сахарным диабетом.
- Авитаминоз. Часто встречается среди социально-неблагополучного слоя населения, вегетарианцев и людей, придерживающихся диетического питания. Основную роль играет дефицит витаминов группы В, микроэлементов и ненасыщенных жирных кислот.
- Патологии желудочно-кишечного тракта (неспецифический язвенный колит, болезнь Крона, дисбактериоз).
Дисгидротическая экзема способна развиться настолько внезапно, что иногда ее не удается связать с каким-либо провоцирующим фактором. Это существенно снижает эффективность лечебных мероприятий, которые в первую очередь направлены на устранение первопричины заболевания.
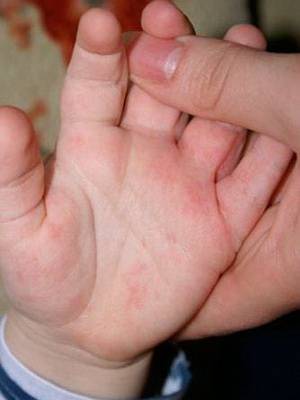
Особенности у детей
Дисгидротическая экзема у детей чаще развивается на фоне атопического дерматита или склонности к аллергиям. Клиническая картина схожа, но могут поражаться и другие участки кожи (не только кистей рук и ног) при неправильном уходе или несвоевременном лечении.
Диагностика и лечения не отличаются от таковых у взрослых.
Диагностика
Не существует специфической диагностики для определения дисгидротической экземы, но заболевание имеет характерное течение и локализацию высыпаний. Дифференцировать болезнь от других ее видов помогает и факт постоянного рецидива. Отграничивают экзему от патологий со схожими проявлениями (псориаз ладонно-подошвенный, дерматит контактный и грибковые поражения).
Из лабораторных исследований делают соскоб на определение патогенных грибов, посев жидкости, отделяемой от эрозий. В первом случае это исключает микозную причину недуга, а второй способ исследования необходим для подтверждения инфекционной природы высыпаний. Посев жидкости при вторичной инфекции существенно помогает в подборе эффективных антибиотиков.
Три стадии атопического дерматита
Младенческая
Чаще всего у младенцев и детей до двух лет поражается кожа на лице, особенно на щеках и подбородке, разгибательная поверхность рук и ног, туловище, но при этом область носогубного треугольника остается свободной. На фоне красных пятен появляются везикулы, они сливаются между собой, образуя «колодцы», — это называется мокнутие. После везикул остаются корочки и воспаленные очаги с шелушением на поверхности.
Детская
Обычно к двум годам атопический дерматит реже отмечается на щеках. Поражение кожи перемещается в складки конечностей, а также в область шеи и ягодиц. Это выглядит, как воспаленные очаги красного цвета с выраженным шелушением, расчесами, папулами и явлениями лихенизации — состояния, которое развивается от постоянного расчесывания. Кожа становится грубой, с трещинами и выраженным кожным рисунком.
Подростковая и взрослая
К подростковому возрасту, переходящему во взрослый, очагами атопического дерматита становятся лицо, шея, область вокруг глаз, руки и ноги.
Лечение
Терапия должна быть комплексной. Усилия направлены на устранение местной симптоматики, ликвидацию влияния негативных факторов, предупреждение рецидивов. Однако выздоровление осложняется тем, что не всегда удается установить первопричину либо на нее квалифицированно воздействовать.
Таблетки
Для устранения воспалительного процесса, понижения количества гистаминов в крови, вызывающих аллергическую реакцию, назначают антигистаминные препараты. Таблетки нового поколения хорошо переносятся, не вызывают сонливости, побочных эффектов. Принимать следует курсом согласно инструкции не менее 10 дней. Эффективные препараты – L-Цет, Супрастин, Диазолин, Эдем. На фоне приема антигистаминных средств улучшается состояние кожного покрова.
При наличии проблем в работе сосудов, сердца, на фоне вегетососудистой дистонии, целесообразно пройти курс терапии из сосудорасширяющих препаратов. Таблетки активизируют обменные процессы, улучшают состояние нервной системы, улучшают кровообращение, очищение организма от токсинов. Принимают курсом — до 2 месяцев. Назначают Фезам, Пирацетам, Аминалон.
Если причина дисгидроза в неудовлетворительном состоянии нервной системы, прописывают успокоительные, антидепрессанты. Препараты назначает невропатолог в зависимости от общего состояния. При сонливости, слабости, нехватке энергии, плаксивости, рекомендуют антидепрессанты, чрезмерном возбуждении, нарушении сна, истерии – успокоительные. Стимулирующие препараты – Флувоксамин, Пароксетин, Сертралин. Седативные – Нова-Пассит, Глицин, Глицисед, Афобазол, Валериана, Пустырник.
В некоторых случаях показаны мочегонные средства. В случае с дисгидрозом рекомендуется пить настойки, отвары на основе лекарственных трав, вытяжек, соков. Эффективное средство – отвар шиповника, настойки с содержанием этого компонента.
При патологиях в работе эндокринной системе, гормональном сбое, назначают гормональные средства. Подбирают индивидуально в каждом случае.
Медикаментозное лечение
Специальных препаратов от дисгидроза нет. Таблетки, останавливающие воспаление, высыпания, подбирают в зависимости от причины заболевания, индивидуальных особенностей организма, возраста. Важную роль выделяют укреплению иммунитета, поскольку в нормальном состоянии иммунная система способна самостоятельно преодолеть проблему. Укрепляют иммунитет витамины, пробиотики, настойка Эхинацеи, отвар шиповника, Имупрет, др. Для очищения организма от токсинов, что ослабляют иммунную систему, рекомендуют сорбенты – Энтерол, Атоксил, Энтеросгель, Смекта, Активированный уголь.

Препараты для местного применения
Используются для устранения местной симптоматики. В некоторых случаях для восстановления кожного покрова достаточно исключить контакт с раздражителями, изменить рацион, пользоваться увлажняющими кремами, пропить курс антигистаминных препаратов. Иные ситуации требуют длительного применения специальных мазей.
При тяжелом поражении эпидермиса используют средства с содержанием серы, дегтя, нафталина, а также гормоны группы глюкокорикостероидов, антигистаминные вещества. Целесообразность применения препаратов определяет специалист. Это может быть мазь Вишневского, Серная, Цинковая, Фенистил-гель, Псило-бальзам, Адвантан, Дермовейт, Синафлан.
Если имеются признаки вторичной инфекции, лечат дисгидроз местными антибиотиками либо комбинированными средствами – Триакутан, Элоком С, Левомеколь, Тетрациклиновая мазь. Длительность терапии не должна превышать 14 дней, параллельно принимают антигистаминные таблетки, капли – Фенистил, Кларитин, L-Цет, другие.
Ботокс
Процедура используется для лечения дисгидроза на фоне повышенной потливости. Является одним из самых эффективных методов борьбы с потными ладошками. Делают укол ботокса через небольшой разрез, пережимают сематические нервные узлы, предотвращая выделение пота. Эффект появляется практически сразу, держится в среднем полгода. При необходимости процедуру повторяю через 6 месяцев. Процедура имеет противопоказания, возможен побочный эффект в виде аллергической реакции на препарат.
Ультрафиолет
На проблемные участки воздействуют ультрафиолетовыми лучами. Процедура показана в случае сильного поражения кожного покрова, при отсутствии терапевтического эффекта от других методов.
Кроме этого, часто назначают магнитотерапию, лазерное прижигание, диадинамотерапию, иглоукалывание, электрофорез, криотерапию, парафинотерапия. Стоимость одной процедуры от 400 руб. До 11 000 руб.