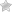Причины заражения вирусами герпеса
Человек крайне восприимчив к вирусам герпеса и, встретившись с любым из них, становится носителем пожизненно. Вирусы простого герпеса и ветряной оспы находятся в неактивном состоянии в чувствительных ганглиях (участок нервной системы), Эпштейна-Барр в клетках иммунной системы (В-лимфоциты), а цитомегаловирус существует в различных органах и тканях.
Иммунная система человека осуществляет контроль над вирусами герпеса, не позволяя им активироваться. Однако в случае снижения иммунитета по тем или иным причинам, происходит обострение.
Факторов риска, которые способы ослабить иммунную защиту, достаточно много. Однако зная их, можно максимально скорректировать свое поведение и избежать активации герпетической инфекции. Рассмотрим самые распространенные:
- Сопутствующие вирусные или бактериальные заболевания (грипп, ОРВИ, тонзиллит, фарингит и прочие);
- Длительная лихорадка;
- Истощение или общее ослабление организма (например, голодание и потеря массы тела, увлечение строгими диетами, недостаток витаминов, физическое переутомление);
- Стресс;
- Чрезмерное воздействие ультрафиолета (солнечных лучей);
- Чрезмерная жара или холод;
- Наркомания, алкоголизм, курение;
- Менструация;
- Беременность и роды.
Более продолжительное и стойкое снижение иммунитета, обусловленное тяжелыми сопутствующими заболеваниями (онкологические, болезни крови и другие), проведением химиотерапии, приемом лекарственным препаратов угнетающих иммунную систему, ВИЧ инфекцией ведет к активации не только простого герпеса, но также цитомегаловируса.
Симптомы инфекционного мононуклеоза
Чтобы правильно сформулировать диагноз, необходимо чётко представлять клиническую картину каждой формы инфекционного мононуклеоза.
- Стёртая форма характеризуется слабовыраженными симптомами ОРЗ.
- Бессимптомная протекает при полном отсутствии клиники, заболевание выявляют только по анализам крови.
- Типичная форма характеризуется многообразием клинических проявлений.
Особенности клиники при стертой форме
Симптомы, если заболевание начинается постепенно:
- слабость;
- недомогание;
- заложенность носа;
- храпящее дыхание;
- небольшая отёчность лица.
Основные симптомы появляются к концу первой недели болезни.
Общие симптомы
Если инфекционный мононуклеоз имеет острое начало, то симптомы приобретают более яркий характер:
- повышение температуры до высоких цифр. Лихорадка длится в течении 2 недель, затем сохраняется субфебрилитет (температура до 37°C);
- поражение носо-ротоглотки (заложенность носа, гнусавый голос, храпящее дыхание);
- ангина (яркая слизистая оболочка ротоглотки, бело-жёлтый налёт на миндалинах);
- головная боль;
- увеличение лимфоузлов (чаще заднешейных, реже подмышечных и паховых). Характерна симметричность, диаметр от 1 до 3 см. Лимфоузлы чуть болезненные на ощупь, плотные, подвижные. Нагноения не происходит;
- гепатолиенальный синдром (увеличение печени и селезёнки), появляется к концу 1-й недели и сохраняется до 2 — 6 недель. Край печени слегка болезненный при пальпации. Возможно развитие желтухи (желтушное окрашивание кожи, склер). Размеры печени уменьшаются медленно. Селезёнка может увеличиваться до 3 см и размеры такие сохраняются до 3 недель;
- сыпь возникает в 3 — 15% случаев. Может быть различной по характеру, не имеет определённой локализации, исчезает без пигментации и шелушения.
80% случаев появления сыпи связаны с назначением Аугментина, Флемоксина, Амоксиклава, то есть сыпь имеет аллергический характер.
Внешний вид больного
При осмотре доктор обнаруживает:
- одутловатость лица;
- отёчность век;
- полуоткрытый рот в связи с затруднённым дыханием;
- на шее могут контурировать увеличенные лимфоузлы.
Начальный период длится 4-5 дней.
Период разгара клинических проявлений — 2-4 недели.
Период выздоровления — 3-4 недели.
Некоторые авторы полагают, что существует хроническая форма инфекционного мононуклеоза. Но данное утверждение имеет довольно спорный характер. Пациент после перенесённого заболевания может выделять вирус в течение всей жизни при определённых обстоятельствах, но это не говорит о том, что произошла хронизация инфекционного мононуклеоза.
Причины возникновения
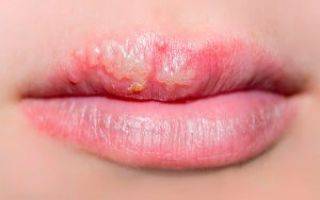
Причины возникновения герпеса на губах могут быть разнообразными. Часто герпевирус, пребывая в организме, не дает о себе знать. Возникновение герпеса на губах происходит когда понижается иммунитет.
Факторы, способствующие появлению герпеса на губах:
- переохлаждение, перегрев;
- стрессовые ситуации;
- повреждения на устах (царапины, трещины);
- ОРВИ;
- беременность.
Беременным женщинам надо внимательно следить за здоровьем. Непосредственно герпес на губах ребенку не навредит, но иногда, может переходить в генитальный, опасный для плода.
Будущим мамам, имеющим склонность к лабиальному герпесу, нужно постоянно пользоваться гигиенической помадой.
Люди, у которых герпес на губах уже был, могут «поймать» начало болезни. Если вовремя воспользоваться противовирусными препаратами, «простуда» может не появиться.
Иммуномодулирующие препараты
Полезное видео
Симптомы
Простуда на губах у беременной в своём развитии проходит несколько этапов. В зависимости от состояния иммунитета у будущих мам кроме внешнего проявления инфекции может ухудшиться общее состояние здоровья. Другие же беременные испытывают лишь дискомфорт от проявлений герпеса, но их самочувствие в целом не страдает.
Общее состояние беременной
При течении герпеса во время беременности у будущих мам могут возникнуть сопутствующие признаки манифестации инфекции. Общее состояние беременной характеризуется такими признаками:
- увеличиваются подчелюстные лимфатические узлы;
- повышается температура тела до субфебрильной;
- возникает ломота в суставах;
- у беременных бывают мигрени.
Внешнее проявление вируса
На первом этапе у будущей мамы появляются лишь отдалённые признаки активизации герпеса. Уголки губ или сами губы ощущаются немного припухшими, появляется краснота, раздражение, постоянно хочется почесать зудящее место. Притрагиваться к особо нежным местам на слизистой становится больно.
Поскольку иммунитет у беременных ослаблен, то продромальный (начальный) период может быть сокращён и вместо нескольких дней герпетические пузырьки – везикулы – появляются к вечеру того же дня, когда начала ощущаться неприятная симптоматика. Наступает второй этап развития заболевания, когда активизируется воспалительный процесс, пузырьки увеличиваются в размерах и появляются новые.
Внутри таких герпетических пузырьков находится прозрачная жидкость, содержащая в себе множество активных возбудителей герпеса. Именно поэтому на начальном периоде нельзя прокалывать пузырьки, чтобы не усугубить ситуацию. Когда в борьбу с возбудителем включаются защитные силу организма, пузырьки герпеса на губах у беременной меняют свой внешний вид – перестаёт увеличиваться размер везикул и их количество, а жидкость мутнеет, поскольку вирус герпеса нейтрализуется и начинается нагноение.
На четвёртом, последнем периоде развития герпетической инфекции, пузырьки вскрываются самостоятельно и у беременных на губах остаются корочки, под которыми заживают мягкие ткани. Как только появится новый эпителий, корочки слущиваются и под ними обнаруживается нежно-розовая кожа.
12
Характеристика заболевания и причины его появления
Labialis herpes является патогеном, который после проникновения в человеческий организм остается в нем навсегда. Источником заражения чаще всего выступает другой человек, у которого имеется данная патология. Также часто происходит инфицирование через бытовые приборы и предметы домашнего обихода, на которых присутствует вирус. Для того чтобы проникнуть в организм, вирусу достаточно малейшей микротрещины и ослабленного иммунитета.
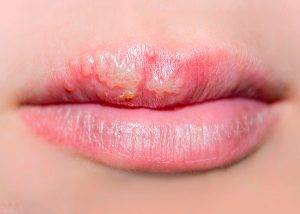 На сегодняшний день не существует лекарственного препарата, который мог бы навсегда побороть вирус. Но, несмотря на это, не рекомендуется игнорировать патологию и своевременно приступать к ее лечению. Дело в том, что инфекция может распространиться дальше по телу.
На сегодняшний день не существует лекарственного препарата, который мог бы навсегда побороть вирус. Но, несмотря на это, не рекомендуется игнорировать патологию и своевременно приступать к ее лечению. Дело в том, что инфекция может распространиться дальше по телу.
Чтобы распознать лабиалис, достаточно посмотреть на фото больных пациентов. В большинстве случаев герпетическое высыпание локализуется на верхней губе.
Механизм развития заболевания
Как выглядит герпес на щеке
После агрессивных косметических процедур часто возникает герпес на щеке (фото 4). Герпес после пилинга – типичное явление у тех женщин, которые обладают тонкой кожей. Процедура может нарушить местный иммунитет и стать пусковым механизмом для проявления герпеса. Вторая причина сыпи – герпес тройничного нерва, который появляется по ходу ветви от уха до подбородка. Обычно такая локализация сыпи в первую очередь наталкивает врачей на диагностику поражения нервной ветви.
Одно из первых проявлений герпеса – покраснение щеки. На начальной стадии заболевание можно спутать с аллергической реакцией, поскольку возможен зуд, отечность, покраснение. Герпес на щеке приносит множество неприятных ощущений – появление болезненной мокнущей сыпи приводит даже к повышению температуры тела, если герпес распространился на другие области.
Обычно обнаруживается герпес на виске, также возникает простуда на носу, на подбородке, в других областях. При созревании герпетической сыпи папулы лопаются и подсыхают, становясь похожими по внешнему виду на ранки. Если лечение герпеса на щеке начать вовремя, заживление кожи происходит примерно в течение недели.
Может ли быть герпес на лбу
Поражение кожи лба герпесвирусом нетипично – именно сюда вирус добирается реже всего. Герпес на лбу (см. фото 5) возникает по типичной схеме – для начала лоб начинает зудеть, краснеет, а спустя один-два дня на нем можно заметить пузырьки от двух до пяти миллиметров, возвышающиеся над поверхностью кожи. В области лба герпетические высыпания, как правило, не группируются, возникают поодиночке и малочисленно.
Герпес на лбу может быть довольно болезненным – пациенты часто задевают лоб руками, убирают челку, что приводит к травматизации герпетических пузырьков
При неосторожном обращении с сыпью можно занести поражение в другие места – герпес на глазу зачастую возникает именно после потирания глаз после прикосновения руками ко лбу. По этой же причине герпес на брови является следствием занесенной инфекции с области лба
Лечение герпеса на лбу происходит довольно быстро и без осложнений, если начать терапию своевременно. Терапия для данной разновидности герпеса на лице стандартная – противогерпетические мази, средства от шрамов и препараты для укрепления иммунитета.
Герпес на лице у ребенка
Герпес на щеке у ребенка напоминает типичную аллергию, поэтому родители анализируют возбудителя такой реакции. Герпес на лице у ребенка (см. фото 6) плохо переносится маленькими пациентами – у них повышается температура, нарушается сон, они отказываются от еды. Начальная стадия герпеса на лице лишь в первые несколько часов похожа на аллергию – уже потом щечки малыша покрываются герпетическими пузырьками, наполненными прозрачной жидкостью. Герпес на подбородке у ребенка, находящегося на грудном вскармливании, может стать причиной отказа от груди.
По причине тонкого и нежного кожного покрова герпес у ребенка на лице довольно глубоко поражает кожу, вызывает отечность и сильную боль. Спадает температура и улучшается состояние тогда, когда пузырьки лопаются, и начинается заживление ранок. Лечение герпеса на лице у ребенка должно быть очень аккуратным, чтобы не распространить вирус на здоровые участки лица.
Как лечить герпес на лице
Лечить герпес на лице необходимо в первую очередь противовирусными препаратами. Все виды герпеса на лице устраняются путем нанесения кремов, гелей или мазей по рекомендации врача. При сильном герпетическом поражении врачи могут назначить таблетки, а на стадии окончания лечения полезен будет курс поливитаминов.
Местное лечение герпеса на лице необходимо проводить как минимум два раза в день – поверхность высыпаний обрабатывается медикаментозным средством. Лечение герпеса на коже лица занимает в среднем десять дней, после чего наступает выздоровление.
Особенности заболевания
Опасность лабиального герпеса состоит не только в том что он поражает кожные покровы. Присутствие вируса может изменить строение генома клеток нервной системы, а это приводит к появлению герпеса в любом месте, имеющем нервные ткани, что в свою очередь может привести к самым негативным последствиям.
Инфекционный мононуклеоз, симптомы
Симптомы мононуклеоза у детей
До настоящего времени не разработаны методы специфической профилактики от заражения описываемым вирусом, поэтому если ребенку не удалось избежать контакта с зараженным, родителям нужно тщательно следить за состоянием ребенка на протяжении последующих 3 месяцев. При отсутствии появления в указанный срок признаков заболевания можно утверждать, что заражения либо не произошло, либо иммунитет подавил вирус и заражение протекало бессимптомно. Если же появились признаки общей интоксикации
(повышенная температура, озноб, слабость, увеличились лимфоузлы, то следует незамедлительно обратиться к педиатру или инфекционисту (к вопросу о том, какой врач лечит мононуклеоз).
Симптомы вируса Эпштейна-Барра
у детей на начальной стадии заболевания включают общее недомогание, катаральные явления и слабость. Затем возникает , субфебрильная температура, покраснение и отек слизистых ротоглотки, увеличение миндалин. В ряде случаев встречается молниеносная форма развития инфекции, когда симптомы появляются внезапно, а их выраженность быстро усиливается (сонливость, лихорадка до 39 градусов в течение нескольких дней, озноб, усиленное потоотделение, слабость, боли в мышцах и горле, головная боль). Далее наступает период основных клинических проявлений инфекционного мононуклеоза
, при котором наблюдается:
- увеличение в размерах печени и селезенки;
- сыпь на теле;
- зернистость и гиперемия окологлоточного кольца
; - общая ;
- увеличение лимфоузлов.
Сыпь при мононуклеозе обычно появляется в начальном периоде заболевания, одновременно с лимфаденопатией
и , и располагается на руках, лице, ногах, спине и животе в виде мелких красноватых пятен. Данное явление не сопровождается зудом и не требует лечения, оно проходит самостоятельно по мере выздоровления пациента. В случае, если у пациента, принимающего антибиотики
, сыпь начала зудеть, это может указывать на развитие , так как при мононуклеозе кожная сыпь не чешется.
Самым важным симптомом описываемой инфекции считается полиаденит
, возникающий из-за гиперплазии ткани лимфатического узла. Часто на миндалинах появляются островковые наложения светлого налета, который легко удаляется. Также увеличиваются периферические лимфоузлы, особенно шейные. При повороте головы в сторону они становятся достаточно заметными. Пальпация лимфоузлов чувствительна, но не болезненна. Реже увеличиваются абдоминальные лимфоузлы и, сдавливая регионарные нервы, они провоцируют развитие симптомокомплекса «острый живот»
. Данное явление способно привести к постановке неверного диагноза и проведению диагностической лапаротомии
.
Симптомы мононуклеоза у взрослых
Вирусный мононуклеоз у лиц старше 25-30 лет практически не встречается, так как данная субпопуляция уже, как правило, имеет сформированный иммунитет к возбудителю заболевания. Симптомы вируса Эпштейна-Барра
у взрослых, если заболевание все же развилось, ничем не отличаются от таковых у детей.
Гепатоспленомегалия у детей и взрослых
Как указывалось выше, для описываемого заболевания характерна гепатоспленомегалия
. Печень и селезенка чрезвычайно чувствительны к вирусу, в результате увеличение печени и селезенки у ребенка и взрослого наблюдаются уже в первые дни болезни. Вообще причины гепатоспленомегалии
у ребенка и взрослого включают разнообразные вирусные, онкологические заболевания, а также болезни крови и , поэтому в данной ситуации необходимо всестороннее обследование.
Симптомы больной селезенки у человека:
- увеличение размеров органа, которое можно выявить при пальпации и УЗИ;
- болезненность, чувство тяжести и дискомфорт в левых отделах живота.
Болезнь селезенки провоцирует ее увеличение настолько, что паренхима органа способна разорвать собственную капсулу. Первые 15-30 дней наблюдается непрерывное увеличение размеров печени и селезенки, а когда температура тела нормализуется, происходит возвращение их размеров к нормальным показателям.
Симптомы разрыва селезенки у взрослых и детей, основанные на анализе историй болезней пациентов:
- потемнение в глазах;
- тошнота и рвота;
- вспышки света;
- слабость;
- головокружение;
- усиливающаяся абдоминальная боль разлитого характера.
Чем лечить селезенку?
При увеличении селезенки показано ограничение физических нагрузок и постельный режим. Если все же был диагностирован разрыв органа, то необходимо срочное его удаление.