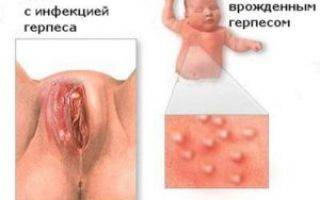
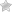Последствия на 1, 2 и 3 триместрах
 В результате многочисленных исследований стало известно, чем опасен герпес при беременности. Вирус, находящийся в организме беременной, опасен инфицированием плода во время вынашивания и после родов. Выделяют следующие способы распространения:
В результате многочисленных исследований стало известно, чем опасен герпес при беременности. Вирус, находящийся в организме беременной, опасен инфицированием плода во время вынашивания и после родов. Выделяют следующие способы распространения:
- трансовариальный (по фаллопиевым трубам);
- восходящий путь;
- трансплацентарный (при существенной концентрации герпесвируса);
- трансцервикальный (через шеечный канал);
- в ходе родоразрешения;
- при контакте между матерью и новорожденным.
Называют два механизма воздействия герпесвирусной инфекции:
- Инфицирование. При заражении плодных оболочек, плаценты, плода и вод возникает ВУЗР с развитием различных повреждений.
- Сепсис у беременной. Наблюдается нарушение функционирования плаценты.
Вирус простого герпеса при беременности вызывает:
- прерывание беременности;
- задержку адекватного развития;
- появление дефектов у плода;
- возрастание риска досрочных родов.
Осторожно. Особая опасность отмечается в случае первичного инфицирования или возникновения генерализированной формы на первых неделях беременности
Женщина считается источником заражения до 3 месяцев. Чем больше срок, тем значительней длительность выделения гересвируса.
Вероятность инфицирования плода существует как при первичной (40%), так и рецидивирующей форме (5%). Антитела вырабатываются при обострениях, что способствует подавлению активности вируса и длительности его прогрессирования.
Однако на 39 неделе беременности отмечается некоторое снижение необходимой иммунной активности. Это вызывает общее повышение численности рецидивов.
Вероятность инфицирования устраняется посредством проведения родоразрешения методом кесарева сечения. Естественные роды разрешаются при отсутствии обострения заболевания и возбудителя в мазках перед предполагаемыми родами.
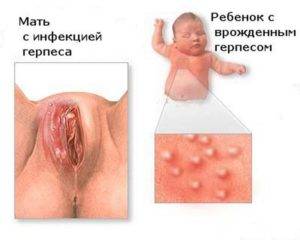
1 триместр
 Вагинальный герпес на этапе формирования организма эмбриона или плода в подавляющем количестве случаев приводит к замиранию беременности, а также самопроизвольному аборту. Около 30% всех выкидышей в первом триместре обусловлены вирусом. На 10 неделе частота прерывания беременности из-за генитального герпеса может составлять 50-60%.
Вагинальный герпес на этапе формирования организма эмбриона или плода в подавляющем количестве случаев приводит к замиранию беременности, а также самопроизвольному аборту. Около 30% всех выкидышей в первом триместре обусловлены вирусом. На 10 неделе частота прерывания беременности из-за генитального герпеса может составлять 50-60%.
В результате заражения у плода отмечаются следующие отклонения:
- энцефалит;
- микроцефалия, означающая неполное развитие мозга;
- водянка или гидроцефалия;
- пороки сердца или сосудов;
- дефекты в органах, отвечающих за пищеварение.
2 триместр
Риск для плода и пролонгирования беременности во втором триместре сохраняется. Осложнения, например, в 22 недели, могут включать:
- прерывание беременности;
- антенатальную гибель;
- кровотечение, а также тромбоз вследствие геморрагического синдрома.
3 триместр
 Врачи указывают, чем опасен генитальный герпес в течение последних месяцев вынашивания беременности. Половой герпес подразумевает риск, который существенно возрастает. К осложнениям, в том числе в 33 недели, относят:
Врачи указывают, чем опасен генитальный герпес в течение последних месяцев вынашивания беременности. Половой герпес подразумевает риск, который существенно возрастает. К осложнениям, в том числе в 33 недели, относят:
- анемию;
- эпилепсию;
- сепсис;
- поражение кожи, а также слизистой рта;
- вовлечение в патологический процесс печени, глаз.
У беременной в третьем триместре существует вероятность распространения герпетической инфекции по всему организму, что приводит к следующим патологиям:
- острый гепатит;
- энцефалит и менингит.
Виды генитального герпеса у беременных
От вида герпесвирусной инфекции зависит, опасен ли герпес в интимной зоне при беременности.
Если это первичный эпизод, то да, несомненно, опасен. Если это рецидив, особой опасности нет.
Диагностику должен проводить врач.
Первичный генитальный герпес
При беременности иммунитет снижается, тем самым защищается новая жизнь.
В этот период женщина может впервые отметить у себя проявления генитального герпеса. Появляются высыпания, зуд, затем образуются сухие болезненные корочки.
Однако это вовсе не значит, что это именно первичный вид заболевания. Возможно, ранее оно протекало бессимптомно, или атипично — женщина и не подозревала, что она больна.
В этом случае у нее выработаны антитела к вирусу, и опасаться нечего.
Отличить первичный эпизод от первого видимого рецидива поможет анализ крови на наличие антител.
Присутствие иммуноглобулина G (IgG) означает, что это рецидив болезни. Он не несет угрозу здоровью плода.
Отсутствие и IgG и IgM или наличие IgM без IgG свидетельствуют о том, что заражение первично. Такое инфицирование губительно для плода на любом сроке.
Заражение в первом триместре обычно заканчивается выкидышем.
В третьем — тяжелыми уродствами плода, практически несовместимыми с жизнью.
Самый тяжелый из возможных случаев — инфицирование женщины незадолго до родов.
Новорожденный заражается во время прохождения родовых путей. Последующее лечение малоэффективно — в 80 % случаев ребенок погибает.
Рецидивирующий генитальный герпес
У беременных обычно учащаются рецидивы заболевания и имеют типичную симптоматику.
Если при планировании беременности проявился герпес, это дает возможность провести своевременную терапию.
Беременеть можно вскоре по окончанию курса лечения — выработанные в организме женщины антитела будут присутствовать до самой глубокой старости.
Чем опасно заболевание во время беременности
При беременности опасно первичное инфицирование, особенно в первом и третьем триместрах.
Рецидивирующая герпесвирусная инфекция значительно менее страшна — плод заражается в 2-3% случаев.
Последствия первичного заражения генитальным герпесом при беременности для ребенка трагичны:
- внутриутробная гибель малыша;
- самопроизвольное прерывание беременности;
- патологии в формировании плода;
- поражение центральной нервной системы и внутренних органов, в первую очередь печени.
Необходимо знать, чем опасен герпес при беременности.
В первом триместре приводит к замиранию зародыша или выкидышу.
Во втором триместре поражаются внутренние органы малыша, мозг, сердце, легкие. Ребенок может родиться мертвым или умереть в первые дни жизни.
В третьем триместре заражение малыша происходит в половине всех случаев.
При рецидивирующем герпесе плод защищен благодаря антителам к вирусу, выработанным материнским организмом.
Риск инфицирования составляет всего две сотые процента.
Диагностика заболевания
Обычно диагноз ставят по клинической картине. При необходимости назначают лабораторные исследования:
- ПЦР — полимеразная цепная реакция. В качестве биоматериала используют кровь из вены или капилляра, утреннюю порцию мочи, соскоб с пораженного участка. Суть метода состоит в повторном копировании части ДНК вируса и последующим определением типа вируса. Наиболее распространенное исследование, которое дает достоверные результаты даже при низкой концентрации вируса.
- РИФ — реакция иммунофлюоресценции. Биоматериал обрабатывается специальным веществом, после чего антитела начинают светится и видны под микроскопом.
- ИФА иммуноферментный анализ. Бывает качественным (определяется класс и наличие иммуноглобулинов) и количественным (их концентрация).
Диагностику проводят больной также незадолго до родов.
В обязательном порядке исследуют партнера беременной для определения дискордантных пар.
Профилактика

Обследование стоит проходить еще до планирования беременности. Есть анализ – TORCH комплекс. Этот анализ позволит выявить вирус и вовремя приступить к борьбе, многие профессионалы оставляют хорошие отзывы. Обследоваться должны оба партнера. Желательно укрепить иммунитет перед зачатием и снизить активность вируса, если таковой присутствует.У полового партнера анализируют сперму и мазок. Как показывает практика, присутствие в сперме вируса иногда приводит к замершей беременности
Важно помнить, что вероятность возникновения заболевания при вынашивании выше. Вот почему так важно провериться и пролечиться до зачатия.
Наконец, во время самого вынашивания важен правильный образ жизни
Не должно быть стрессов для организма, как психологических, так и физиологических
Ежедневные размеренные прогулки, здоровый сон, отдых – вот что точно станет хорошей профилактикой в сочетании с вниманием к самочувствию и регулярным оправданным обследованиям.
Когда рождение ребенка уже запланировано, стоит избегать орально-генитальных контактов, а секс должен быть только в презервативе. Следует принимать поливитаминные комплексы, одобренные профессионалом
Во время вынашивания профилактику проведут доктора.
После тридцати пяти недель, в случае болезни, назначаются противовирусные таблетки, если это сочтет нужным врач. При родах используют обработку антисептиками. Все это в совокупности обычно помогает родить здорового ребенка.
Как бы ни были внимательны врачи, матери самой стоит быть внимательной к своему организму, в том числе – к подозрительным ощущениям в интимной зоне. Также стоит прислушиваться к ощущениям, когда уже выявлена болезнь. Это позволит вовремя обнаружить обострения.
Заключение
В период беременности генитальный герпес на половых губах, как и другие похожие болезни, особенно опасен, и бороться с ним нужно незамедлительно. Сейчас есть методики, позволяющие быстро избавиться от проблемы. Однако лучший вариант – профилактика.
Клиника генитального герпеса у беременных
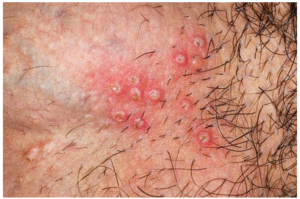 фото герпес в интимной зоне
фото герпес в интимной зоне
С момента наступления зачатия у женщины может возникнуть рецидив генитального герпеса. Степень выраженности симптомов индивидуальна, так же, как и частота обострений.
Симптомами герпетической генитальной инфекции являются:
- Начало заболевания характеризуется болью по ходу нервов, иннервирующих половые органы. Боль распространяется на ягодицу, бедро, отдает в пах, промежность. Носит односторонний характер.
- Может присоединяться чувство озноба, повышение температуры.
- После этапа болезненности наступает фаза высыпаний. На кожных покровах наружных половых органов или области анального отверстия появляется гиперемированное пятно, отек, которое быстро покрывается мелкими везикулами с прозрачным содержимым. Количество пузырьков может быть различным. На слизистых, во влагалище и на шейке матки пузырьки появляются без фазы гиперемии.
- Высыпания во влагалище сопровождаются его отеком и сильной болезненностью во время полового акта.
- Пузырьки генитального герпеса быстро вскрываются, образуя болезненные эрозии, нередко кровоточащие.
- Все стадии клинических проявлений сопровождаются зудом.
- Отмечается усиление вагинальных выделений. Они становятся более водянистыми, иногда мутными.
- На коже высыпания покрываются корочкой и подсыхают, а на слизистых остаются в виде мокнущих эрозий.
- Заживление очагов генитального герпеса длится от 1 до 4 недель, в зависимости от степени выраженности и количества высыпаний.
Указанные симптомы описывают классическую картину генитального герпеса. Но довольно часто регистрируют атипичные формы в виде изолированного болевого синдрома, протекающего без стадии высыпаний, а также тяжелые разновидности инфекции в виде распространенного поражения или геморрагической формы с кровоизлияниями. При наличии сопутствующих бактериальных осложнений генитальный герпес способен подвергаться нагноению.
Несмотря на присутствие у младенца защитных антител от матери, никто не может дать гарантий полной безопасности, так как не во всех случаях количество и качество антител имеют необходимые характеристики. Поэтому акушеры настороженно относятся к генитальному герпесу у беременных и проводят комплекс профилактических и лечебных мер.
Генитальный вид герпеса у беременной женщины может рецидивировать с разной частотой. При редких обострениях (1-2 раза) риска для ребенка нет, но частые рецидивы – более 4 раз за беременность – требуют лекарственного вмешательства. Кроме того, опасность генитального герпеса во многом определяется массивностью и локализацией высыпаний. Считается, что большое количество высыпаний на слизистых оболочках увеличивает риск попадания вируса в кровь и плодово-плацентарный кровоток.
Генитальная инфекция, протекающая с минимальным количеством пузырьков или рецидив только в виде болевого синдрома не опасны для ребенка. Это означает, что антитела блокируют вирус.
Первичное инфицирование генитальным герпесом во время беременности протекает с такими же симптомами, как рецидив, но с более выраженными признаками интоксикации. Заражение наступает при сексуальных контактах с больным генитальным герпесом партнером.