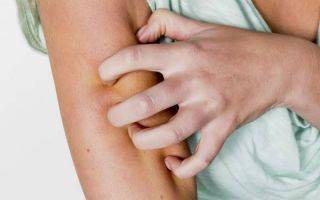
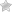Симптомы
Как лечить чесотку «чистоплотных», решает исключительно врач. При возникновении первых признаков патологии необходимо как можно скорее обратиться к специалисту и не принимать экстренных мер без его разрешения.
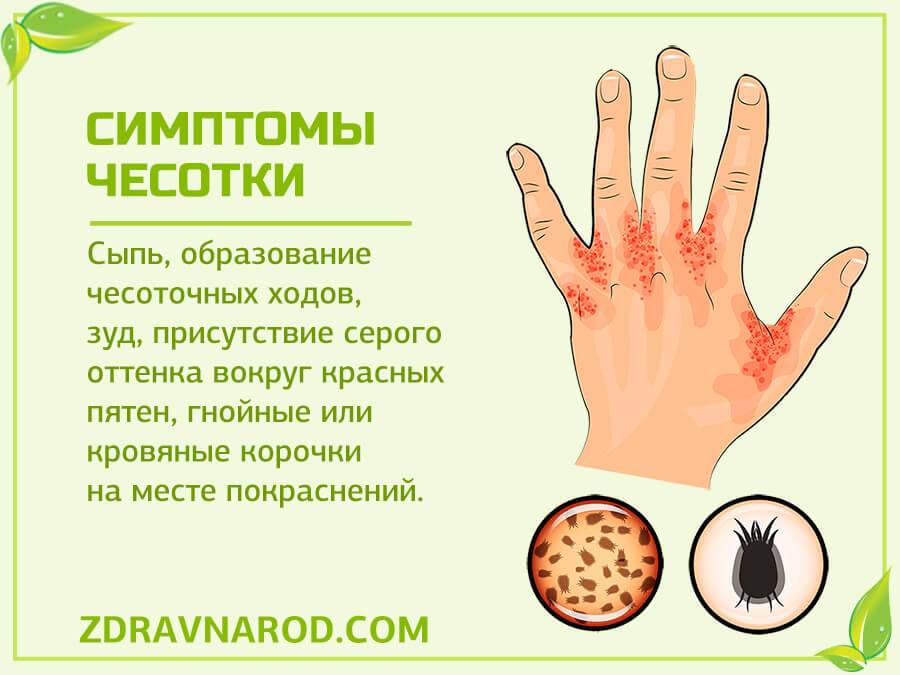
К симптомам чесотки «чистоплотных» относятся следующие состояния:
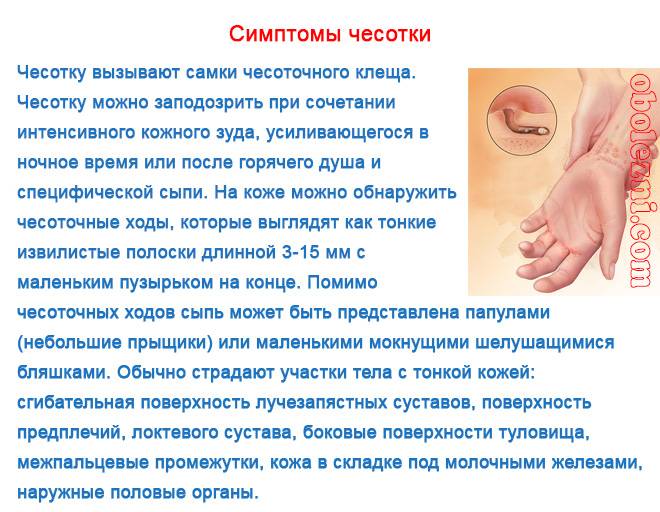
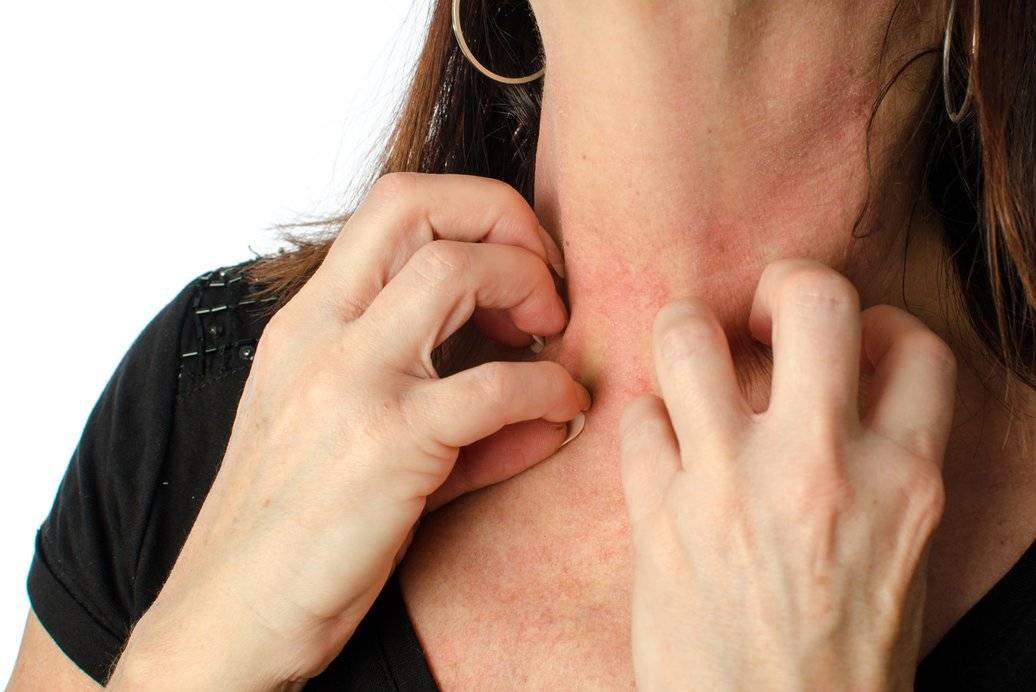
- Незначительный зуд кожного покрова, который беспокоит в ночные часы. В это время самки зудня максимально активны. Личинки возбудителя и яйца, отложенные в клещевых ходах, постоянно нуждаются в кислороде. Для того чтобы его получить, они выделяют токсичное соединение, вызывающее зуд. Человек расчесывает и сдирает кожу, в результате чего кислород поступает к патогенам.
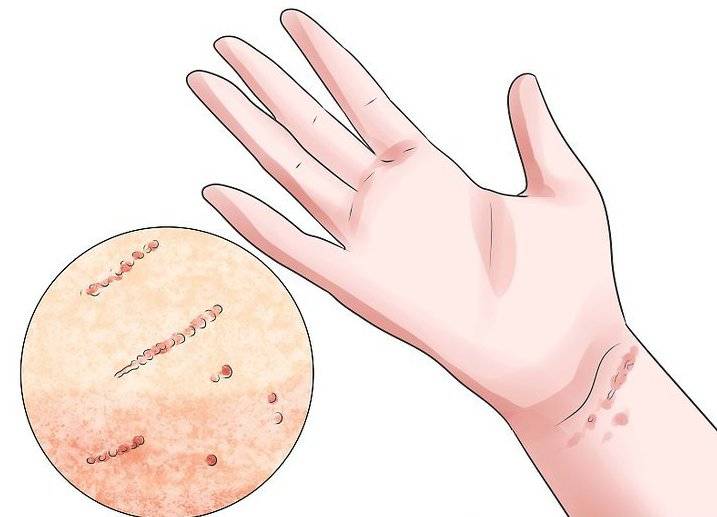
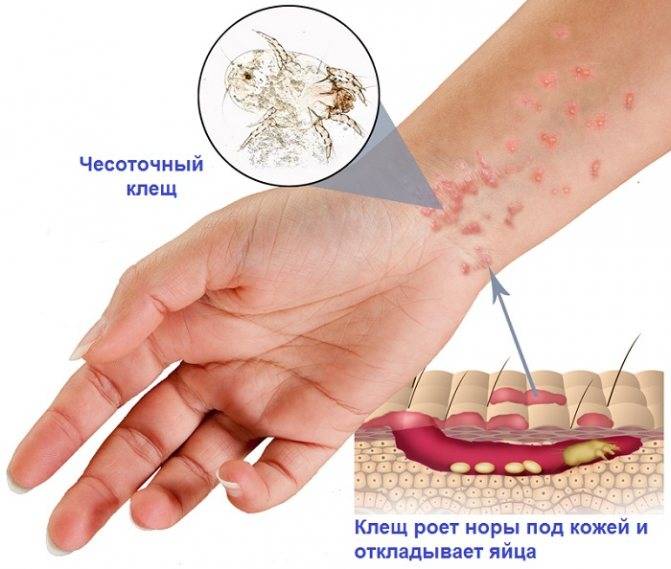
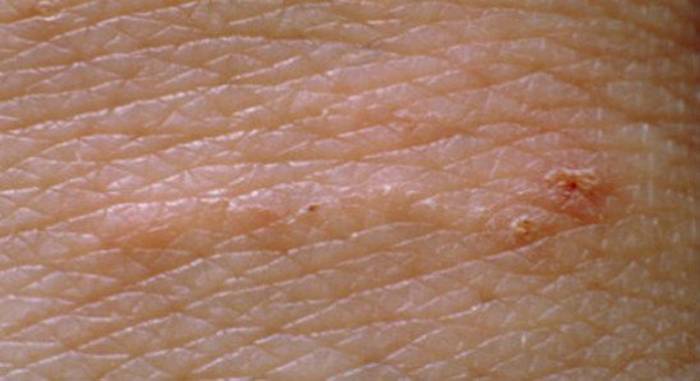
- Наличие малозаметных единичных ходов. Это полосочки под кожей, внешне похожие на мелкие царапины. Чесоточные ходы могут иметь длину до 2 см. Их цвет варьируется от слегка белесых до серых. Ходы могут быть извилистыми или прямыми. Каналы прогрызают самки подкожного зудня. Они не всегда выявляются при наружном осмотре, но если они обнаружены — это явный признак наличия чесотки «чистоплотных».
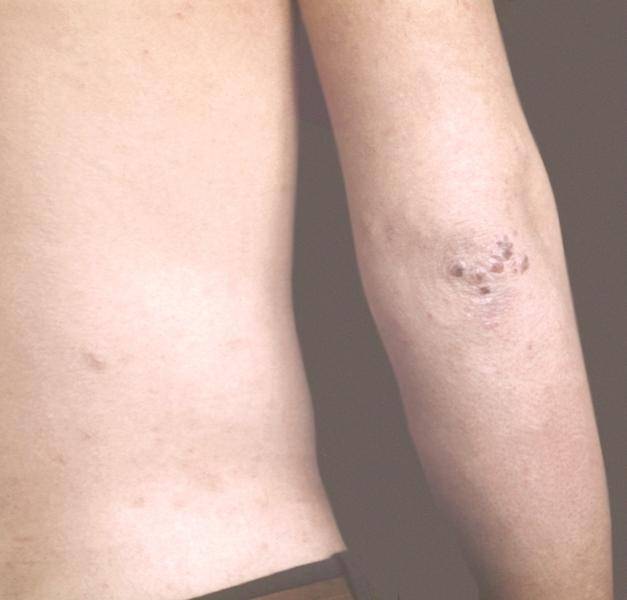
- Воспаления в области небольших единичных расчесов. При этом повреждение кожного покрова носит слабо выраженный характер.
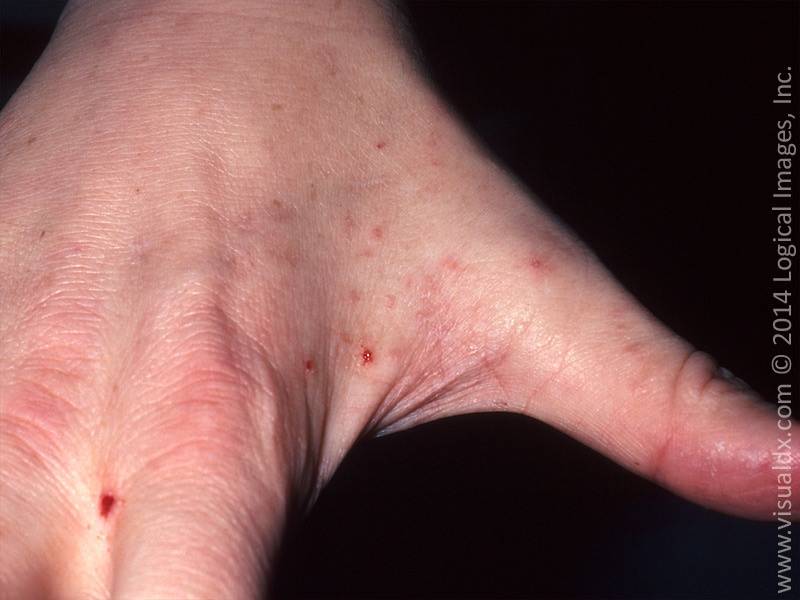
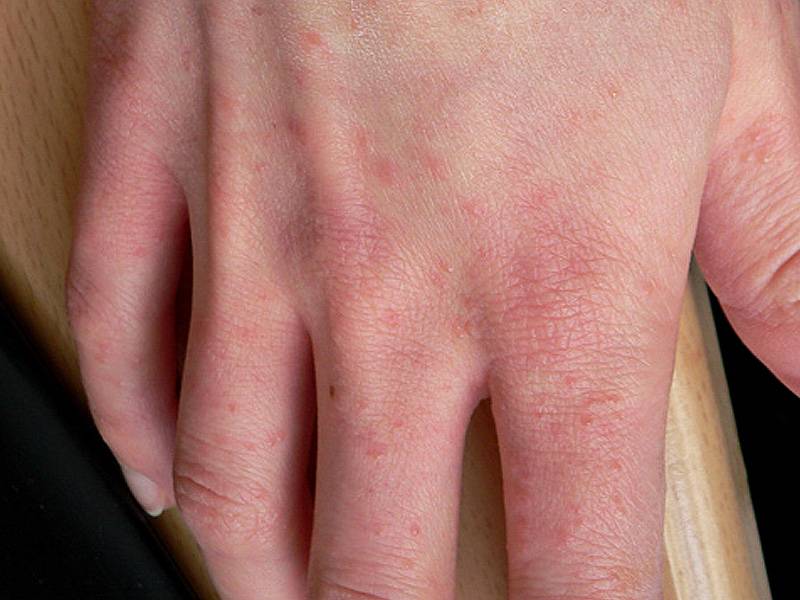
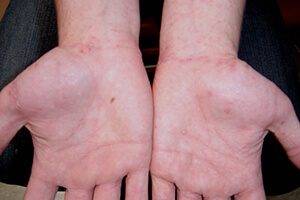
На фоне частого мытья рук может произойти поражение ладоней. В некоторых случаях краснеет и зудит кожа между пальцами.
Внешние признаки чесотки «чистоплотных» многообразны. Они могут быть схожими с симптомами крапивницы или дерматита. На кожном покрове могут образовываться пустулы, папулы, везикулы. В зоне клещевых каналов можно обнаружить корочки или трещинки.
Несмотря на то, что у людей симптомы чесотки «чистоплотных» выражены слабо, с течением времени их интенсивность усиливается. Постепенно в патологический процесс начинают вовлекаться все большие участки кожного покрова.
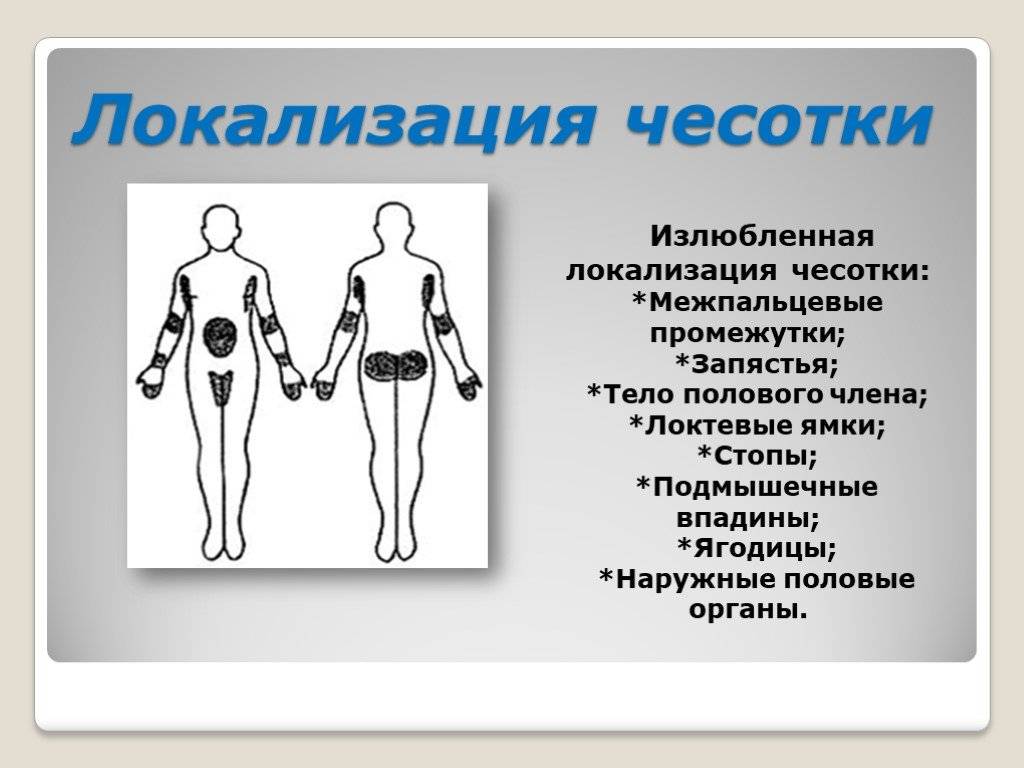
Наиболее типичными зонами локализации недуга являются:
- Запястья.
- Локти.
- Подколенные впадины.
- Внешняя и внутренняя части ступней.
- Подмышечные впадины.
- Внутренняя поверхность бедра.
- Область вокруг сосков (и у мужчин, и у женщин).
- Зона между лопатками.
- Участки вокруг пупка.
- Зона между пальцами.
- Ребра ладоней.
- Ягодицы.
- Половые органы.
- Заднепроходное отверстие.
В большинстве случаев происходит поражение кистей рук. Это первый признак чесотки «чистоплотных», протекающей в типичной форме. Если недуг носит скрытый характер, данный симптом может появиться позже. Такое случается, если заражение произошло половым путем и подкожные зудни дольше добираются до пальцев рук.
Опасность скрытой формы патологии заключается в том, что правильный диагноз в первые месяцы развития недуга ставится редко. Это как раз и происходит из-за того, что зудень медленно добирается до пальцев рук. При этом имеющиеся на других участках тела расчесы в большинстве случаев принимаются за укусы насекомых или проявления аллергической реакции. Как правило, истинная причина зуда выявляется только тогда, когда клещом поражена подавляющая часть тела.
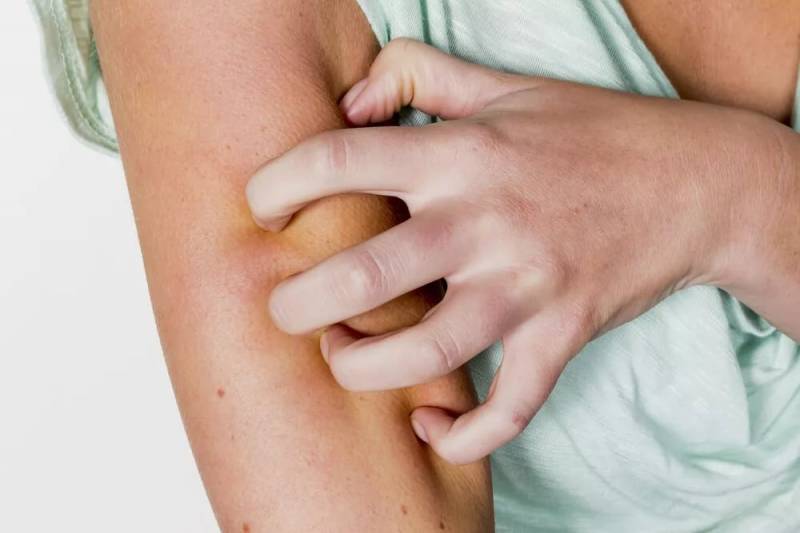
Формы чесотки
Различают разные формы паразитоза.
Он может быть:
- типичным;
- узелковым;
- болезнью чистоплотных;
- норвежским;
- псевдосаркоптозом.
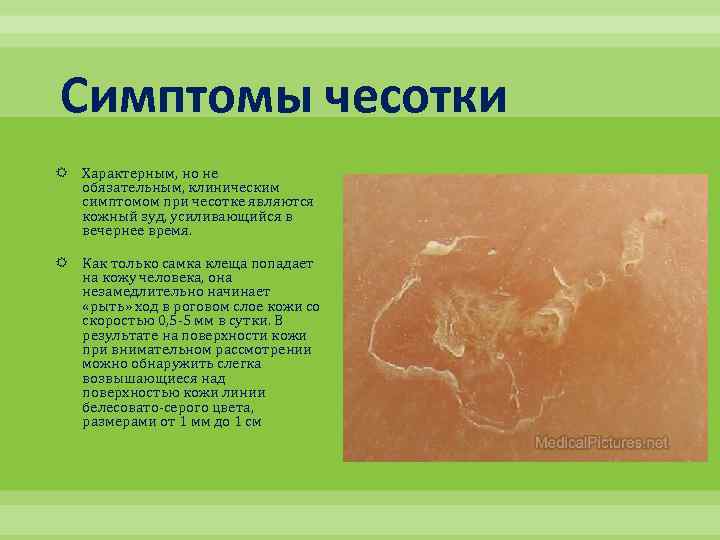
Чесоточные ходы длиной до 10 мм внешне похожи на царапины с пузырьком в конце, где и сидит сам клещ.
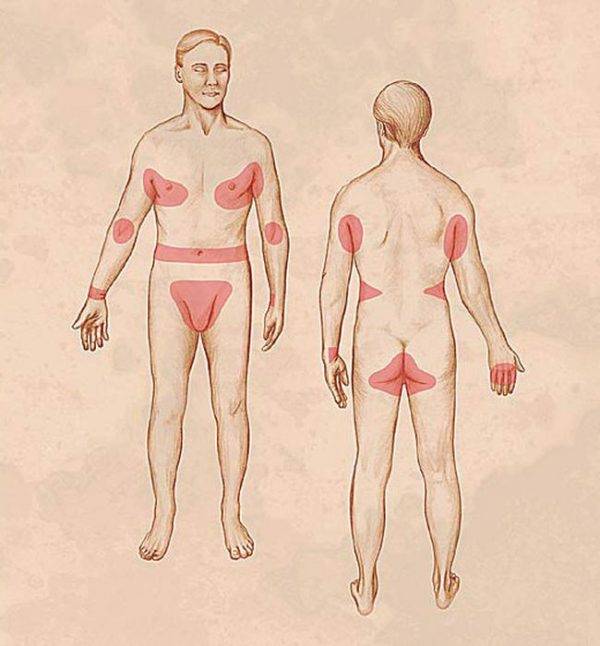
Паразит предпочитает участки, где роговой слой эпидермиса довольно тонкий:
- низ живота;
- область вокруг сосков;
- сгибы пальцев;
- пенис;
- бедра;
- межпальцевые складки.
У детей паразит может поселиться на лице и подошвах.
Увидеть прорытые ходы можно при помощи спиртового раствора йода. Они окрашиваются в более темный цвет на фоне светлоокрашенной кожи. При помощи видеодерматоскопа паразитоз обнаруживается еще легче и быстрее.
Особенности жизненного цикла чесоточного клеща
Клинические проявления заболевания, обусловлены проявлением жизненного цикла чесоточных клещей, поэтому стоит на нем остановиться подробно.
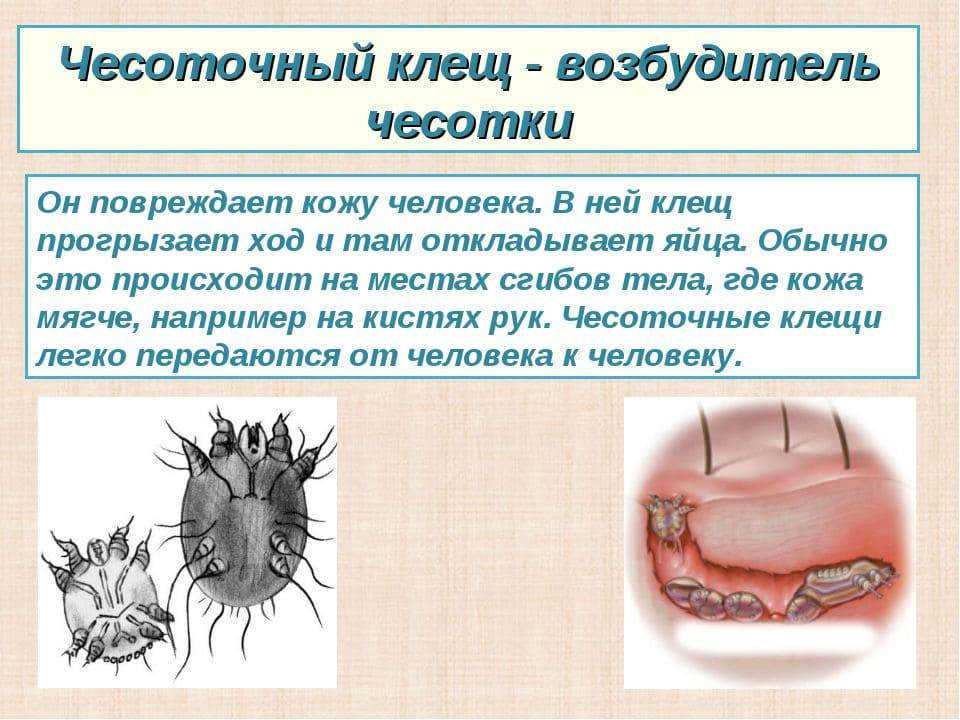
Взрослая особь самки чесоточного клеща величиной около 1/3 мм. Их фото представлено справа. Самцы примерно в 1,5 раза меньше и никакого значения в клинической картине проявления заболевания не имеют.
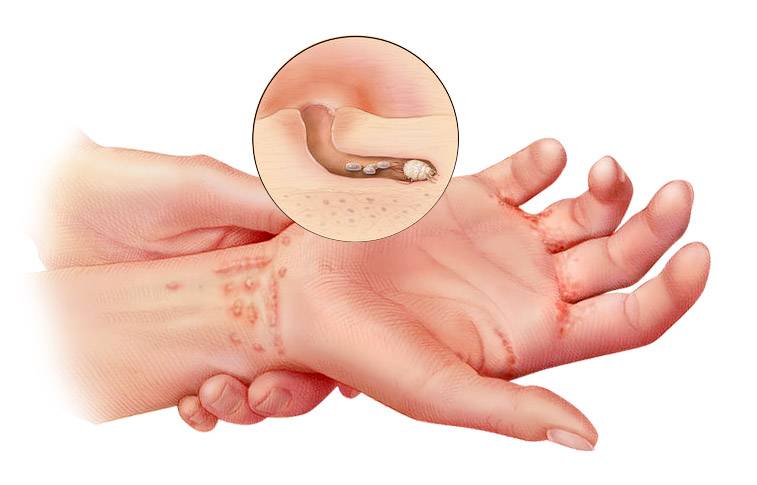
Как и все насекомые, в своем развитии чесоточные клещи проходят личиночную и взрослую стадии. После оплодотворения самка внедряется в поверхностный отдел кожи (эпидермис). Питаясь эпидермисом, она двигается, прокладывая в нем ходы, где кроме продуктов своей жизнедеятельности оставляет яйца. В одном внутриэпидермальном ходе можно выявить 3-4 оплодотворенных яйца на разных стадиях развития. Над местом кладки самки проделывают отверстия для облегчения выхода потомства на поверхность кожи. На коже личинки, распространяясь вокруг, проникают в волосяные фолликулы (корни волос), под ороговевающие чешуйки кожи, в различные элементы сыпи (особенно пузырьковые). Там они проходят трансформацию, минуя промежуточные стадии, сразу во взрослые половозрелые особи клеща. На коже человека происходит спаривание, после чего, самки внедряются в эпидермис, а самцы счищаются при расчесывании, отделяются с микрочешуйками кожи и погибают. Средняя продолжительность жизни самки – 6-8 недель, в течение которых она откладывает около 60 яиц. Подсчитано, что потенциальный выплод взрослых клещей от одной самки за три месяца может составить до 150 млн. особей.
Удаленные с кожи, в окружающей среде при комнатной температуре чесоточные клещи могут около недели сохранять свою жизнеспособность. При менее благоприятных условиях самки живут около трех суток, а личинки – около двух.
Заражение здорового человека осуществляется при тесном контакте с больным или опосредованно через его вещи (расчески, мочалки, полотенца и т.д.).
Диагностика чесотки в домашних условиях
О чесотке знали люди еще в древности, хотя точные способы распознавания в домашних условиях до сих пор не выявлены.
Визуально патология схожа с педикулезом, вазикулитом, атопическим дерматитом и даже гепатитом, лямблиозом в случае появления расчесов, раздражения на коже.
При заражении половых органов чесоточным зуднем наблюдается незначительное покраснение и пациенты зачастую просто стесняются обращаться к специалистам, поэтому существуют методы выявления патологии дома.
Основные способы:
- Тест со спиртовым раствором йода (5%) — взять ватную палочку, обмакнуть в иодовый раствор, нанести равномерно на пораженный участок. Если покровы кожи поражены, то должны появиться темно-коричневые полосы в местах проделывания зудне ходов, отличительные от неповрежденных участков со светло-коричневым фоном. Самки клеща начинают разрыхлять верхние слои дермы при прокладывании путей. Места повреждения будут сильнее впитывать йод, в отличие от соседних (здоровых), пока ещё не атакованных паразитами;
- Молочная кислота (40%) соскоб. Нанести 1 каплю на чесночные узелки (ходы), выждать 5 минут, соскоблить разрыхленный слой эпидермиса до появления частиц крови. Далее материал переносится на предметное стекло с обработкой молочной кислотой, прикрывается другим стеклом, перенаправляется в лабораторию для изучения;
- Щелочной раствор, для чего произвести пропаривание пораженных участков, капнуть 1 каплю щелочи либо смазать ватной палочкой места прохождения чесоточных ходов. На срезах должны появиться характерные признаки присутствия зудня.
Для обнаружения клеща достаточно внимательно осмотреть пораженные участки. Если сопоставить клиническую картину самостоятельно затруднительно, то, конечно, стоит обратиться к врачам.
Консультация врача по теме чесотка:
Вопрос: «Возможно ли заражение чесоткой от животных?»Ответ: нет, т.к животные не являются переносчиками. От них можно заразиться только псевдосаркозом и то, достаточно будет применения антисептических растворов, т.к на теле человека эти паразиты не живут и оставляют после себя только укусы и небольшой зуд.
Вопрос: «Нужно ли использовать противопаразитарные мази после 3-ёх дней, если зуд не стихает? Ответ: Нет, т.к эффект противоскабизойных препаратов не дозозависимый и может вызвать передозировку. В таких случаях необходимы антигистаминные препараты и лабораторный контроль через 7-10 дней.
Вопрос: «Применяют ли противопаразитарные препараты на волосистую часть головы»? Ответ: нет, применяют дёгтевое мыло.
Вопрос: «Как часто надо менять бельё во время лечения чесотки?» Ответ: после каждого применения/смывания/нанесения нового препарата. При этом, бельё необходимо кипятить и после проглаживать.
Врач терапевт Инна Шабанова
Характеристика возбудителя
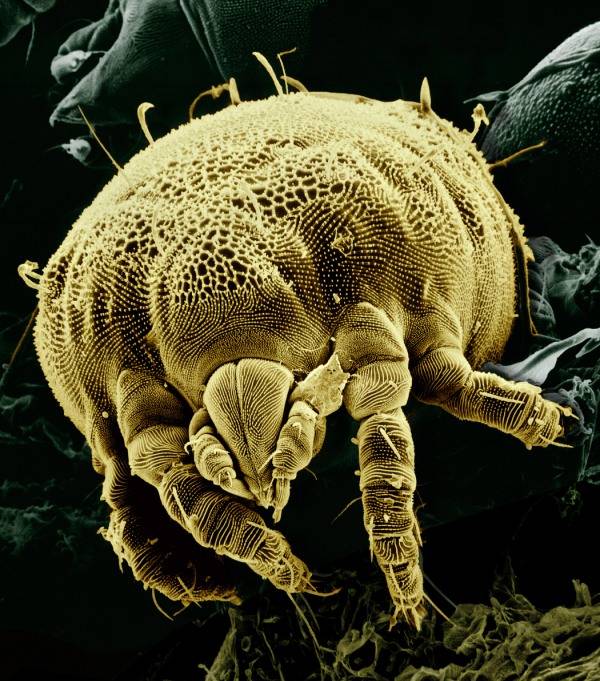
Паразитоз вызывает микроскопический клещ, называемый чесоточным зуднем (Sarcoptes scabiei).
Его биологические особенности:
- активность в темное время суток;
- небыстрое внедрение в кожу (минимум за 30 минут);
- вне кожного покрова потеря клещом активности. Чувствительность к условиям окружающей среды, особенно к жаре и сухому воздуху. При температуре +60 °C погибает за час. В условиях влажности, меньшей 35% и при +21 °C за сутки.
Клещ поражает эпидермис человека. Самка медленно по 2—3 мм в сутки роет в нем основной ход, куда ежедневно откладывает по 2—4 яйца. Спустя 2—3 дня из них появляются личинки. Уже через 1,5—2 недели они становятся половозрелыми и приступают к размножению. Средняя продолжительность жизни клеща 4—6 недель.
Осложнения
Вследствие сильных расчесов иногда происходит бактериальное инфицирование первичных элементов, после чего проявляется пиодермия.
В некоторых редких случаях данное состояние приводит к постстрептококковому гломерулонефриту либо к ревматическому поражению сердца. При пиодермии нередко возникают фурункулы, эктима и абсцессы, которые сопровождаются лимфаденитом и лимфангитом.
Также у больных чесоткой может развиться аллергический дерматит либо микробная экзема. Примерно у половины больных чесоткой диагностируются осложнения в виде пиодермии и дерматита. Кроме того, в более редких случаях могут возникнуть иные осложнения: пиогенная пневмония, панариций, рожистое воспаление, септицемия, регионарный лимфаденит, внутренние абсцессы.
У некоторых больных проявляется нодулярная чесотка, признаками которой является появление синюшно-багровых или коричневатых круглых уплотнений кожи. Такие образования могут не исчезать несколько недель даже при условии отсутствия паразитов. Кроме того, возможно проявление нетипичных форм чесотки — норвежская чесотка, псевдосаркоптоз, чесотка «чистоплотных».
Симптомы чесотки у человека
Самые первые симптомы при чесотке у человека:
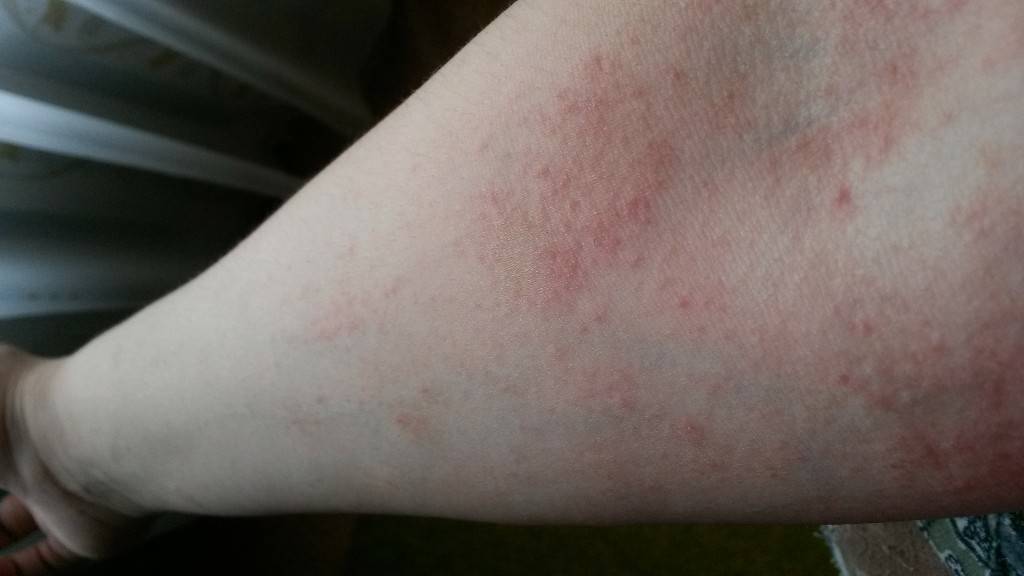
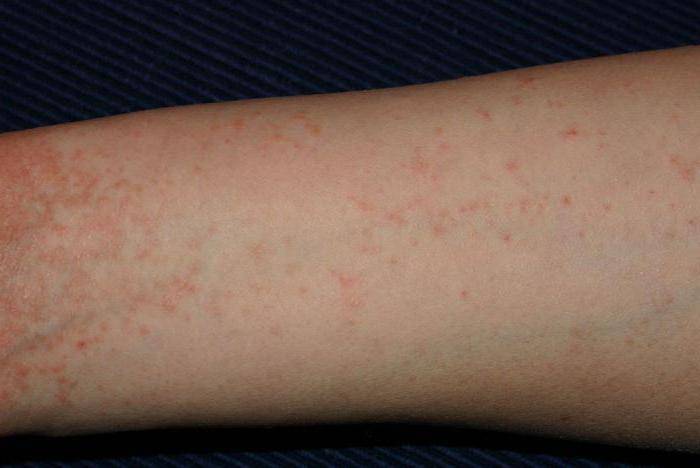
- Сыпь у взрослых и детей, локализующаяся на разных участках и усиливающаяся ночью. Это связано с тем, что именно в ночные часы самки проявляют активность в плане своей жизнедеятельности.
- Образование заметных ходов чесоточного характера.
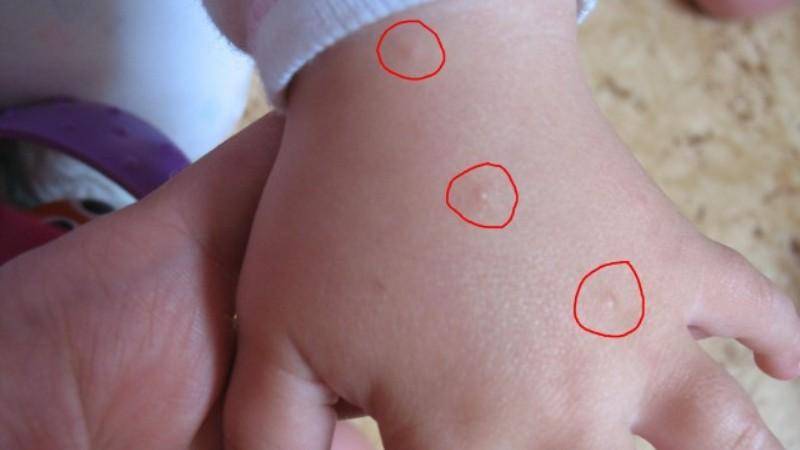
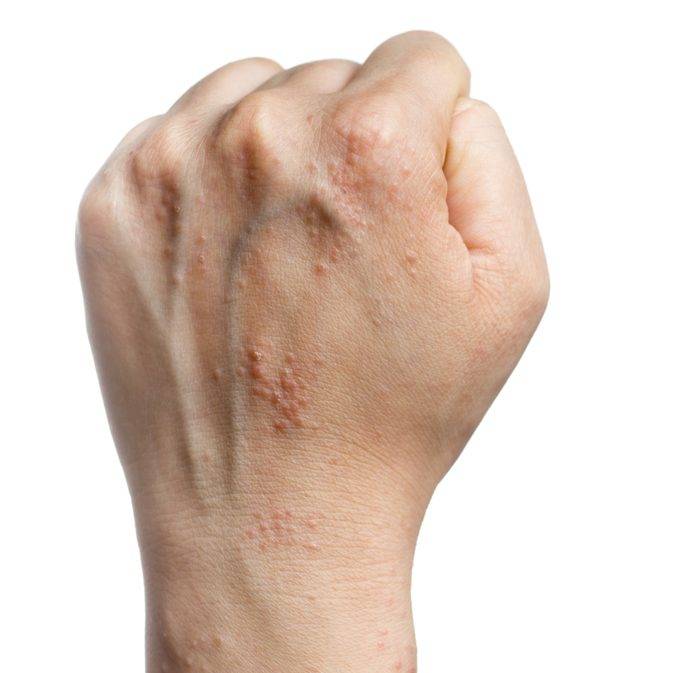
- Полиморфизм характеризуется образованием папул и пузырьков, которые покрываются корочкой геморрагического плана.
- Излюбленные места заражения – живот, складки между пальцев, боковые области, бедра и ягодичные мышцы, у женщин – на груди, у мужчин – в паховой части. Особенно заметной становится сыпь на руках.
- На теле при заболевании образуются красные пятна, вечно зудящие, они «покрыты», «окружены» линиями, имеющими непривлекательный серый тон.
От момента заражения до появления первых признаков чесотки может пройти менее суток, иногда неделя и более. Инкубационный период заболевания может быть разным. Определяется он порой года, количеством попавших на кожу паразитов.
- Основной симптом начальной стадии – зуд. Интенсивность его нарастает. Особенно сильным этот признак становится в вечернее и ночное время. Это можно объяснить повышением активности возбудителя к концу дня.
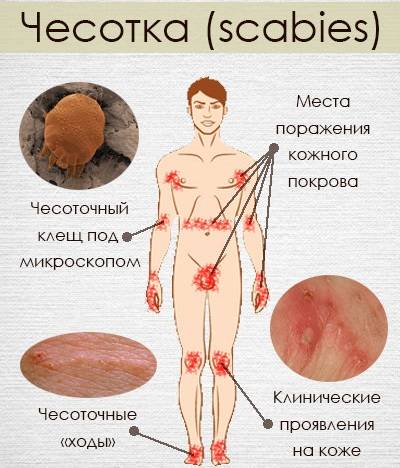
- Наличие чесоточных ходов. Чесоточные ходы представляют собой несколько возвышающиеся прямые или же изогнутые белые, серые линии на коже, длиной менее одного сантиметра. На слепом конце хода визуализируется пузырек, в котором находится самка клеща. Зачастую ходы появляются в тех участках кожи, где роговой слой имеет наибольшую толщину.
- Продукты жизнедеятельности чесоточного клеща вызывают аллергическую реакцию, проявляющуюся кожными высыпаниями (папулами, везикулами). Из-за зуда человек расчесывает элементы высыпания, на месте которых появляются эрозии, а затем кровянистые корочки. Точечные кровянистые корочки в локтевой области именуются симптомом Горчакова.
Типичные места сыпи при чесотке:
- почти у всех — межпальцевые промежутки и боковые поверхности пальцев рук,
- у 50% — область лучезапястных суставов,
- у 50% мужчин — половые органы,
- у 25% — стопы,
- 20% — туловище,
- у 17% — руки и ноги (за исключением кистей и стоп),
- у 10% женщин — молочные железы.
А также: сгибательные складки предплечий и плеч, ягодицы, бедра и подколенные впадины.