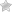Постановка диагноза
Появление вируса у ребенка
В детском возрасте инфекция на глазах часто перепутывается с аллергической реакцией, ведь в первую очередь поражается конъюнктива в глазном яблоке. Внешне определяется сильное покраснение, ребенок жалуется на сильный зуд. Опасность развития герпеса на глазу опасна тем, что к нему часто присоединяется вторичная инфекция. Симптомы у детей на всех стадиях патологии:
- отеки на веках;
- болезненные ощущения;
- по контуру глаз появляются волдыри;
- повреждение структуры сетчатки;
- повышенная раздражительность;
- плохой сон.
Наземные
Кератит
Терапия болезни
Лечение назначается комплексное и включает в себя следующие моменты:
- Инстилляции препаратов противогерпетического спектра действия.
- Применение стероидов местного спектра действия.
- Прохождение физиотерапевтических процедур.
- При тотальном повреждении роговицы – хирургическое вмешательство.
Допускается использование рецептов народной медицины в качестве вспомогательной терапии для купирования признаков и облегчения общего состояния.
Медикаменты
При поверхностных формах заболевания применяют следующие препараты:
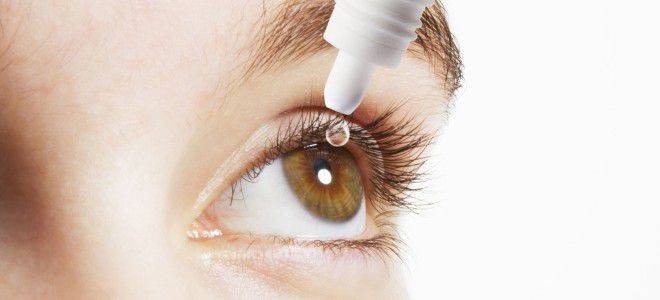
- Раствор Идоксиуридина 0,1%: для проведения инстилляций. Количество процедур – до 8 за день. Длительность применения – не более 14 дней, если дольше – возможно токсическое воздействие на организм.
- Препараты местного спектра действия: Ацикловир, Зовиракс, Виролекс. Способ применения – наносить под кожу век 3 раза в день. Препараты действуют угнетающе на вирус герпеса, способствуют быстрейшему снятию отеков, уменьшению воспалительного процесса.
- Лекарственные средства для проведения инстилляций:
- Интерлок (разводить 10000 МЕ на 0,1 мл буфера фосфатного). Дозировка и длительность применения индивидуальная.
- Реаферон (5000 МЕ на 1 мл воды дистиллированной). Способ применения: 2 капли 1 раз в день. Длительность применения – 6 дней;
- Фрон: 2 капли 6 раз за день. Длительность применения 1 неделя.
Внутримышечное введение витаминов В1, В2, прием аскорбиновой кислоты.
При глубокой форме к лечению добавляют:
- Мазь Зовиракс, Виролекс, Ацикловир (3%): заложение средства за кожу век до 5 раз за день.
- Реаферон для инстилляций.
Часто врач может назначить и дополнительное внутримышечное введение иммуномодуляторов, витамина В2. В случае ярко выраженного болевого симптома назначаются инъекции Лидокаина.
Симптоматическое лечение включает прием антибактериальных препаратов, использование антисептических средств. В случае затяжного течения болезни прописываются нестероидные противовоспалительные лекарства, стероиды.
Физиотерапевтические процедуры
Для быстрейшего подавления активности вируса и купирования воспаления назначается электрофорез. Как проводится: с использованием лекарственных глазных средств с противогерпетическим спектром действия, которыми пропитываются ватные тампоны с их наложением на роговицу. При частых рецидивах заболевания рекомендовано проведение вакцинации в осенний период.
Рецепты народной медицины
Для снятия боли и уменьшения воспаления также можно обратиться за помощью к следующим народным рецептам:
- Облепиховое масло: 1 капля каждые 60 минут в течение 2 дней, дальше по 1 капле с интервалом в 2-4 часа. Средство уменьшает интенсивность боли, убирает такой симптом, как светобоязнь.
- Чистотел: используется при наличии гнойного очага. Как применять: сок чистотела (1 часть), раствор прополиса (3 части), смешать. Использовать полученный раствор для закапывания глаз перед сном, дозировка 2 капли. При появлении раздражения разбавить чистотел прополисом в соотношении 1 к 5.
- Компресс из глины: наложить на салфетку глину плотной консистенции слоем в 3 см. Приложить ко лбу, держать 1,5 – 2 часа. Применять 2 раза в день.
Перед тем как использовать народные рецепты для закапывания глаз, нужно проконсультироваться с врачом. Возможно наличие противопоказаний в зависимости от тяжести клинического случая.
Хирургическое вмешательство
Показания к проведению операции:
- Отсутствие положительной динамики от медикаментозной терапии в течение 1-3 месяцев.
- Снижение остроты зрения.
- Наличие осложнений (повреждение сосудов, уплотнение роговицы).
Вид хирургического вмешательства зависит от тяжести клинического случая. Проводится соскабливание части эпителия, что был поражен вирусом, чтобы предотвратить дальнейшее распространение патологического процесса. При тяжелых, обширных повреждениях делается кератопластика – резекция пораженных вирусом частей эпителия.
Причины возникновения офтальмогерпеса
Возникновение заболевания глаз связано с проникновением вируса в организм человека на фоне снижения защитных сил организма. Если у человека сильный иммунитет, то интерферон, продуцируемый слизистой оболочкой, будет защищать орган зрения от поражения вирусом. Иммуноглобулины содержатся и в слёзной жидкости – они тоже не дают болезни распространиться на слизистой.
Если организм человека поражён вирусом, то он некоторое время пребывает в нейтральном состоянии и локализуется в нервных узлах. Как только иммунитет падает, герпес на глазу переходит в активную фазу, и болезнь манифестирует – появляются типичные признаки заболевания.
Спровоцировать снижение иммунитета могут следующие факторы:
- длительное пребывание человека на холоде, на ветру;
- инфекционные болезни, перенесённые недавно;
- травматические повреждения;
- синдром иммунодефицита человека;
- использование лекарственных препаратов, ослабляющих защитные силы организма (некоторые цитостатики, иммунодепрессанты);
- длительное пребывание под солнцем;
- период беременности;
- ранее перенесённая трансплантация органов;
- стрессы.
Под влиянием этих факторов происходит ослабление иммунитета, и организм становится уязвимым перед вирусом.
Возбудители инфекции
Ранее медики считали, что заболевание провоцируется двумя видами представителей – вирусом простого герпеса первого или второго типа. Современные исследования показали, что причиной развития болезни могут стать цитомегаловирус и вирус ветряной оспы. Подробнее о возбудителях инфекции:
- Возбудитель вируса герпеса на глазах первого типа – наиболее частая форма, поражающая человека. Этот вирус можно увидеть на губах и на коже, а также на органах зрения. Живёт вирус в нервных окончаниях и активизируется при ослаблении иммунитета.
- Возбудитель второго типа на глазах встречается гораздо реже. Всего 15 процентов заражённых людей, имеют именно этот тип возбудителя. Обычно сам вирус второго типа появляется в организме посредством полового контакта с больным партнёром, но у нового хозяина вирус активизируется далеко не всегда, поэтому многие пациенты даже не знают, что являются носителями этого типа.
- Цитомегаловирус – поражает каждого второго пациента с герпесом. Этот тип отличается длительным инкубационным периодом, который может занимать до двух месяцев. Проявляется симптомами тяжёлой лихорадки, а при сильном ослаблении организма может спровоцировать летальный исход. Наиболее опасен при внутриутробном поражении плода.
- Вирус ветряной оспы – это представитель третьего типа. Провоцирует два типа заболевания – типичную ветрянку и опоясывающий лишай (герпес). Как и возбудитель первого и второго типа может спровоцировать герпес на глазу.
Способы заражения
Возбудитель может проникнуть на глаза несколькими способами. Первый способ наиболее распространённый. Это передача вируса посредством контакта с носителем герпеса. Контактный путь может осуществляться посредством поцелуев, прикосновения к здоровому человеку и т. д.
Второй путь проникновения – половые связи. Очень часто вирус можно получить от полового партнёра, даже не зная о том, что он является его носителем. Чаще всего так передаётся второй тип, который имеет слабую симптоматику, а при сильном иммунитете и вовсе не проявляется у носителя.
Третий путь передачи вируса – бытовой. Офтальмогерпес можно получить в результате пользования общей посудой, полотенцем зубной щёткой, мочалкой.
При попадании вируса на кожу или слизистые оболочки он проникает в биологические жидкости – кровь или лимфу – после чего разносится по организму и прячется в нервных окончаниях.
Признаки герпеса на глазу
Признаки правления герпетической инфекции на глазу довольно часто можно спутать с аллергией, поскольку внешне первые симптомы герпеса в глазах и аллергии во многом похожи. Тем не менее, офтальмогерпес имеет особенности, по которым его легко дифференцировать от аллергии:
- появление интоксикации, ломоты в теле;
- повышение температуры;
- резкая боль;
- высыпания возле глаза, которые представляют собой пузырьки, наполненные жидкостью;
- появление головной боли;
- резкая болезненность при прикосновении к сыпи и поражённым местам около глаза.
Общие симптомы и локализация офтальмогерпеса
Глазной герпес проявляется типичными симптомами, которые врачу распознать нетрудно. Внешне слизистая становится красной, гиперемия локализована как на мягких тканях, так и на самом глазном яблоке. Характерным признаком заболевания является обильное выделение слёзной жидкости, а также острая реакция глаза на свет. Герпес под глазами с отёком может способствовать тому, что пациенты не могут открыть веки из-за распухших мягких тканей.
При попытке моргать возникает ощущение инородного тела в глазу, а сама конъюнктива из-за постоянного раздражения натирается и отекает, что ещё больше усиливает дискомфорт. При тяжёлом поражении ухудшается зрение – человек видит размытую картинку, теряется острота очертаний, отмечается двойственность зрительных объектов.
Герпес на слизистой глаза приводит к тому, что у пациента начинаются судороги – веки не контролировано смыкаются. Также может появляться яркое пятно света, словно вспышки, которые отзываются болезненностью. Значительно ухудшается зрение в тёмное время суток.
Локализация возбудителя весьма разнообразна. Врачи отмечают, что встречается:
- герпес под глазом, когда поражено только нижнее веко;
- герпес над глазом, если поражено верхнее веко;
- герпес вокруг глаз, при котором поражаются мягкие ткани;
- простуда на слизистой глаза – наиболее сложная и тяжёлая по течению локализация инфекции.
Симптомы разных клинических форм
Герпетическая инфекция имеет несколько клинических форм, каждая из которых характеризуется своими особенностями:
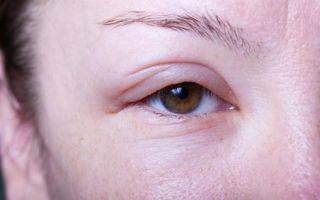
- Герпетический дерматит. Типичные признаки этой формы болезни – покрасневшие веки, отёчные мягкие ткани и пузырьки, содержащие внутри себя прозрачную жидкость. После созревания пузырьков герпеса они лопаются, и на них образуется корочка. Во время течения заболевания пациенты жалуются на сильный зуд, жжение на веках, у них может повыситься температура до высоких показателей.
- . Явные признаки этой формы болезни – высыпания как на самих веках, так и в области переносицы, в углах глаз. Обычно кожа краснеет и становится болезненной при прикосновении.
- Герпетический кератит – если у пациента эта форма инфекции, то характерным признаком становится потеря роговицей чувствительности. Пациенты страдают сильным слезотечением, светобоязнью. При распространении офтальмогерпес обнаруживается и на самой роговице.
- Стромальный кератит – представляет собой форму офтальмогерпеса, при которой, как и при герпетическом кератите, снижена чувствительность роговицы. При осмотре органа зрения диагностируют покраснение радужки, а практически у всех пациентов картина дополняется повышением внутриглазного давления и смещением глазного диска.
- Язвенное поражение роговицы – обычно форма не приносит пациентам сильных болезненных ощущений на глазах. Часто может быть покраснение верхнего века, но этот признак не является обязательным.
- Герпетический увеит – помимо симптомов герпеса, эта форма патологии дополняется ещё и помутнением стекловидного глазного тела. Проявления у взрослых без лечения могут привести к слепоте.
- Некроз сетчатки – такое поражение глаза протекает в острой форме и является наиболее тяжёлой формой течения офтальмогерпеса. При некрозе развивается сильное воспаление, в результате чего пациенты могут и вовсе лишиться зрения, поскольку сетчатка глаза перестаёт выполнять свои функции.
- Постгерпетический трофический кератит – одна из разновидностей болезни, которая приводит к утолщению роговицы и потере чувствительности. Мягкие ткани век отекают и краснеют, а на веках диагностируется наличие пузырьков.
Использование расторопши для лечения панкреатита поджелудочной железы
Лечение офтальмогерпеса
Своевременно начатое лечение позволяет уменьшить длительность заболевания, облегчить основные симптомы и предупредить возникновение инвалидизирующих осложнений при герпесе на глазу.
Применяют комплексное лечение, которое включает непосредственное воздействие на вирус и симптоматическую терапию.
Как лечить герпес на глазу? В первую очередь необходимо обратиться к врачу. Именно он сможет подобрать наиболее оптимальную схему.
Итак, главное средство в борьбе с возбудителями, из-за которых возникает необходимость лечения герпеса на веках глаз — это противовирусные препараты. Применяют местные и системные препараты на основе Ацикловира, Валациклрвира, Фамцикловира, Пенцикловира.
Если имеется герпес на веке, то препаратами выбора служат мази и гели с Ацикловиром 5% или 3%. В случае рецидивов опоясывающего лишая или при неэффективности данных препаратов назначают Фенистил Пенцивир. Это препарат более нового поколения, к которому чувствительны практически все штаммы герпеса 1 типа
Очень важно соблюдать кратность применения мазей, рекомендованную врачом, а также меры предосторожности. Данные препараты не должны попадать в глаза, поэтому наносить их нужно с аккуратностью
При тяжёлом течении болезни с выраженными общими симптомами, а также в случае вовлечения в процесс структур глаза, применяют таблетированные формы противовирусных препаратов. Также системная терапия оправдана при частых (более 6 в году) обострениях болезни. В этом случае их применяют длительно в профилактических дозировках.
Симптоматическая терапия направлена на борьбу с интоксикацией:
- Жаропонижающие.
- Обильное питьё.
- Сорбенты.
Также применяют препараты, которые купируют болевой синдром и антигистаминные — для устранения зуда.
Применение мазей со стероидами сирого противопоказано, поскольку они подавляют местный иммунитет, а это способствует более быстрому распространению вирусов.
Лечение народными способами
Симптомы кератита
Независимости от формы или причины развития, кератит (см. фото) имеет стандартные симптомы, которые проявляются у всех пациентов. К ним относятся:
- повышение чувствительности роговой оболочки глаза (именно тех участков, которые не были повреждены);
- язвенные образования на роговице;
- снижение остроты зрения или другие проблемы с глазами;
- из конъюнктивального мешка начинает выделяться гной или слизь;
- покраснение оболочки глаза (гиперемия);
- помутнение роговицы (может быть поверхностным или грубым);
- развитие роговичного синдрома, который сопровождается болевыми ощущениями в пораженном глазу, спазматическими сжатиями век, а также
- повышенным слезотечением.
Существует несколько видов кератита глаза, которые отличаются друг от друга по причинам возникновения и характерным признакам. Виды кератита:
- поверхностный;
- грибковый;
- вирусный герпетический;
- бактериальный;
- вирусный (общий).
Все эти виды патологии могут носить глубокий или поверхностный характер. Теперь рассмотрим каждый из них отдельно.
| Поверхностный | В основном развивается на фоне воспаления слизистой оболочки глаз или век пациента и выступает в качестве осложнения данных заболеваний. В редких случаях поверхностный кератит возникает при развитии мейбомита – это острое офтальмологическое заболевание, сопровождающееся воспалением мейбомиевых желез, которые находятся в толще века. Обычно эта форма достаточно сложно поддается терапии. |
| Вирусный | Данный вид кератита в народе еще называется древовидным. Главной причиной его развития является вирус герпеса, которым заражены все люди на планете, но лишь после активации вируса у больного проявляются симптомы. Патология поражает большинство слоев роговицы больного, что требует длительного и сложного лечения. Согласно статистическим данным, среди всех поражений глаз герпетического характера герпетический кератит диагностируется почти у 80% пациентов. Как правило, недуг поражает органы зрения людей возрастом от 5 лет. |
| Бактериальный | На развитие бактериальной формы кератита влияют болезнетворные микроорганизмы, в частности, бактерии бледной спирохеты, синегнойной палочки и стафилококка золотистого. Но кроме бактерий, привести к возникновению патологии может банальное несоблюдение правил личной гигиены. В первую очередь, это касается людей, которые носят контактные линзы. |
| Грибковый | Чаще всего данная форма кератита возникает в результате длительного приема сильнодействующих медицинских препаратов, которые относятся к группе пенициллиновых. О развитии патологии может свидетельствовать покраснение оболочки глаза пациента, появление резкой боли и т. д. Игнорирование этих признаков может привести к снижению остроты зрения или появлению бельма на глазу. |
| Общий | Еще один вид воспаления роговой оболочки глаза, известный как вирусный кератит. Существует много различных факторов, способствующих его развитию. К наиболее распространенным относятся снижение иммунной системы пациента и заражение аденовирусами, что чаще всего происходит при заболевании ОРВ, корью или ветрянкой. |
Кератит – это серьезное заболевание, игнорировать или запускать которое ни в коем случае нельзя, так как это может привести к серьезным осложнениям. Если вы заметили у себя или у своих близких появление перечисленных выше симптомов, тогда нужно сразу же обратиться за помощью к врачу. Только квалифицированный офтальмолог, проведя диагностическое обследование, сможет поставить точный диагноз и назначить соответствующее лечение.
Диагностика глазного герпеса
Прямыми способами диагностики офтальмогерпеса считаются:
- Электронная микроскопия. Позволяет изучить строение возбудителей инфекции под микроскопом.
- Реакция иммунофлюоресценции (РИФ). При этом виде диагностики используют антитела, которые связаны с флюорохромом (окраской) — при положительном результате наблюдается свечение зелёным цветом.
- Иммуноферментный анализ (ИФА). Метод очень похож на РИФ, но вместо флюорохрома используются ферменты.
- ПЦР (полимеразная цепная реакция). Метод является самым чувствительным, специфичным и позволяет идентифицировать ДНК возбудителя в глазу, слезах.
- Цитоморфологические методы диагностики. Используют окрашенный биологический материал с последующим его изучением под микроскопом.
- Метод иммуноблота. Позволяет определять антитела к определённым антигенам возбудителя и наблюдать за их изменением в динамике.
- Экспресс-диагностика. Проводится с помощью RPS-аденодетектора для исключения аденовирусной природы возбудителя заболевания.
Эти методы дают возможность определения вируса или его составляющих непосредственно в исследуемом материале. Они хоть и современные, но могут давать ложноположительные результаты, что требует повторной диагностики с использованием непрямых методов.
Непрямые методы диагностики:
- Выделение вирусов (путём заражения лабораторных животных).
- Серологическая диагностика (основана на взаимодействии антигена с антителом).
- Моноклональные антитела (определяют специфичные антигены вируса).
Чтобы назначить адекватный курс терапии, врач должен отличить офтальмогерпес от других вирусных поражений глаза, например, от аденовирусной инфекции.
Дифференциальная диагностика вирусных поражений глаза — таблица
| Признаки | Герпетическое поражение глаза | Аденовирусное поражение глаза |
| Наличие высыпаний | Везикулы на коже века или конъюнктиве | Высыпаний нет |
| Поражение одностороннее/двустороннее | Чаще одностороннее | Чаще двустороннее, асимметричное (второй глаз вовлекается в процесс позже) |
| Особенности поражения | Наличие древовидного кератита | Плёнчатый конъюнктивит |
| Особенности течения | Рецидивирующее (возникающее повторно) | Как правило, однократное |
Классификация
Выделяют такие виды заболевания:
- Бактериальный кератит. Бактериальная инфекция роговицы может возникнуть в результате травмы или ношения контактных линз. Как правило, бактериальные кератиты вызывают такие бактерии как Staphylococcus aureus и синегнойная палочка (часто у тех, кто носит контактные линзы).
- Весенний кератоконъюнктивит. Причина воспаления и изъязвления роговицы — тяжёлая аллергическая реакция.
Одной из самых серьёзных инфекций, вызывающих бактериальный кератит, является амёбная инфекция (амёбные кератиты). Обычно она встречается у людей, которые носят контактные линзы. Как правило, заболевание вызывает простейшее Acanthamoeba. В долгосрочной перспективе амебный кератит может привести к слепоте.
- Вирусный кератит. Вызывается вирусами, в 70 % случаев вирусом простого или опоясывающего (Herpes zoster) герпеса.
- Грибковый кератит. Вызывается паразитическими грибками. Заболевание сопровождается выраженным корнеальным синдромом, болью и смешанной гиперемией глаза. При этом типе кератита изъязвляются, как правило, как поверхностные, так и глубокие слои роговицы, вплоть до её перфорации. В воспалительный процесс нередко вовлекается сосудистая оболочка. Часто грибковые кератиты приводят к появлению бельма и существенному снижению зрения. Диагностика грибкового кератита часто затруднена, что приводит к ошибкам в лечении.
После герпетического кератита часто остаются так называемые «дендритные язвы», заболевание может носить рецидивирующий характер. Герпетический кератит может быть поверхностным или глубоким. Поверхностная форма имеет вид точечных помутнений, протекает без выраженной клиники — такая форма встречается редко. Глубокие формы захватывают внутренние слои роговицы, сопровождаются обширной язвой и формированием грубого бельма.
Онхоцеркозный кератит. В развитии онхоцеркозного кератита ведущую роль играют аллергические реакции. Различают поражения переднего и заднего отделов глаз. Экссудативно-пролиферативный процесс заканчивается склерозом оболочек глаз.
Ранним признаком онхоцеркозного кератита является конъюнктивально-роговичный синдром: зуд, слезотечение, светобоязнь, блефароспазм. Характерны гиперемия и отёк конъюнктивы с образованием валика вокруг лимба (лимбит). Часто это заболевание приводит к значительному снижению зрения или слепоте.
- Фотокератит — воспаление роговицы, возникающее вследствие ожога роговицы и конъюнктивы в результате интенсивного воздействия ультрафиолетового излучения (естественного — при долгом пребывании на солнце, или искусственного — от сварочного аппарата).
- Ползучая язва роговицы. Возникает чаще всего после поверхностных травм роговицы мелкими инородными телами. Развитию процесса способствует дакриоцистит (гнойное воспаление слезного мешка). Течение обычно тяжёлое. При отсутствии своевременного лечения возможны осложнения вплоть до прободения роговицы.
- Неязвенный кератит. При такой форме наблюдается отёк эпителия без изъязвления роговицы. Как правило, возникает в результате попадания в глаз грамм-отрицательных бактерий (чаще всего через контактные линзы).
Побочные действия
Примечания
- ↑ Brady, James. . Parade (25 июня 2006).
- ↑
- Stephen M. Silverman. . People (29 июня 2001). Дата обращения 1 июля 2007.
- . People (8 января 2004). Дата обращения 1 июля 2007.
Симптомы
Самостоятельно диагностировать заболевание на ранних сроках невозможно. В связи с незрелостью зрения и глаз большинство симптомов маскируются под обычную адаптацию глаз даже у здорового ребенка.
Самыми ярковыраженными признаками болезни являются:
малыш замечает игрушку, только если она очень близко к нему расположена. Когда ребенок научится удерживать предметы самостоятельно, то при осмотре предметов удерживает их прямо перед глазами; ребенок не замечает предметы, расположенные вдали, даже если ему на них указывают родители, или предмет имеет яркий окрас; при наблюдении за перемещением игрушки следит не глазами, а поворотом головы; если ребенок способен следить за игрушкой, то можно заметить движение только одного глазного яблока вслед за предметом; моргает одним глазом; имеет ярко выраженное косоглазие. Стоит отметить, что большинство недоношенных детей имеют в анамнезе косоглазие. Оно может быть как сходящимся, так и расходящимся
Родителям важно понять, когда косоглазие является отдельным заболеванием, а когда симптомом ретинопатии. В большинстве случаев отдельный диагноз «косоглазие» лечится у детей до достижения ими возраста 3-х лет; в возрасте после двух лет родители могут самостоятельно заметить плохое зрение
Ребенок смотрит книги, только очень близко наклонившись к ним. Не замечает предметы, на которые ему указывают родные; резкое ухудшение зрения после 2-х лет. Если до этого возраста ребенок видел все отчетливо и офтальмолог констатировал норму зрения, то сейчас малыш может начать жаловаться на плохую видимость.