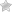Опасности, последствия, осложнения
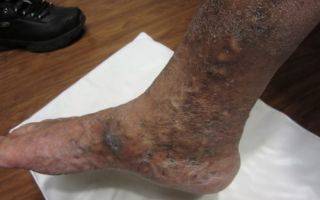
Экзема – не опасное для жизни заболевание, не является причиной смерти. Опасны её осложнения, которые могут привести к тотальному экзематозному поражению кожи человека, аллергическому риниту, астме.
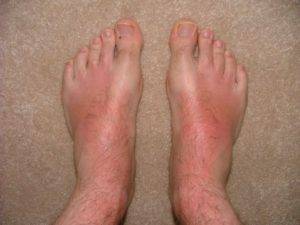
Второй опасностью является проникновение инфекции под кожу. При этом наблюдается общая слабость, повышение температуры, высыпание фурункулов, распухание лимфоузлов. Иммунитет организма в это время сильно ослаблен со всеми вытекающими отсюда последствиями в виде приобретения болезней, не связанных на первый взгляд с экземой (ангина, волчанка, гепатит A, бронхиальная астма).
Симптомы
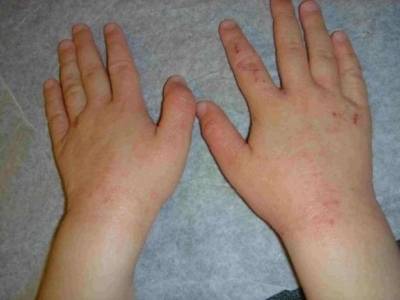
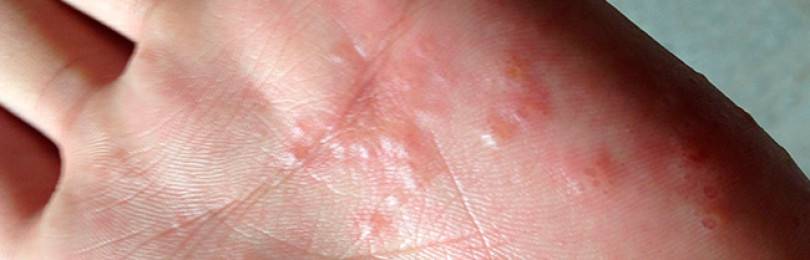
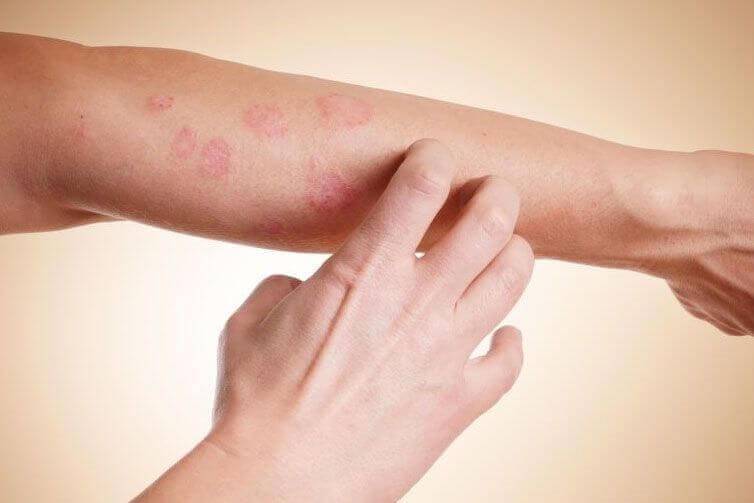
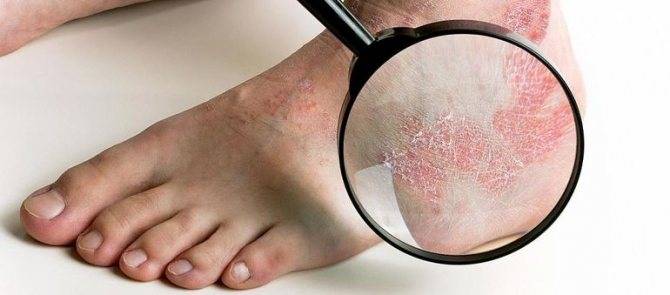
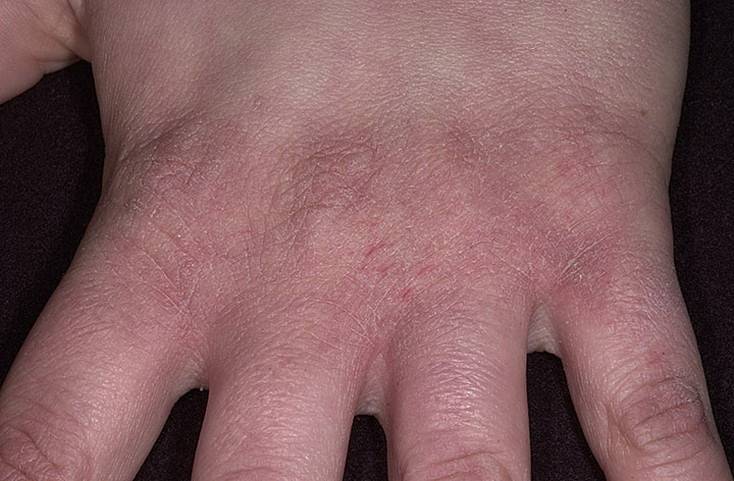
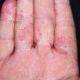
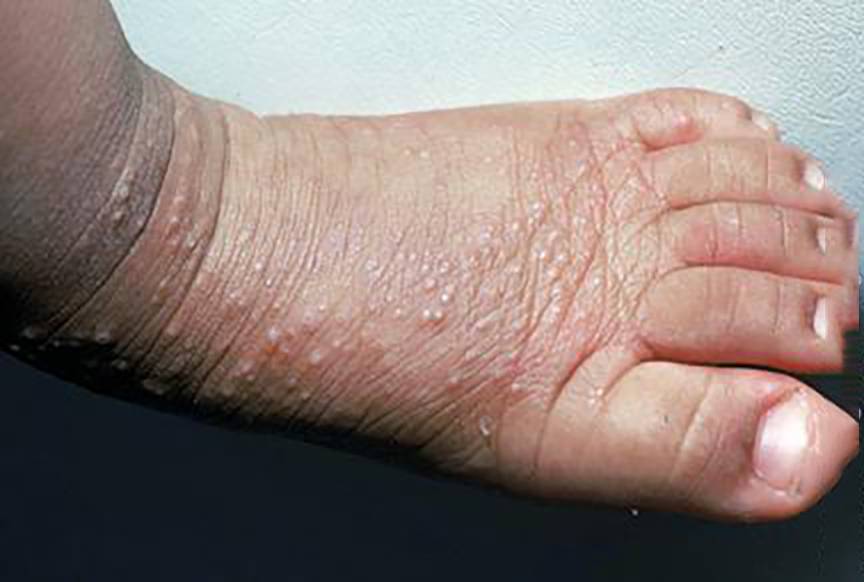
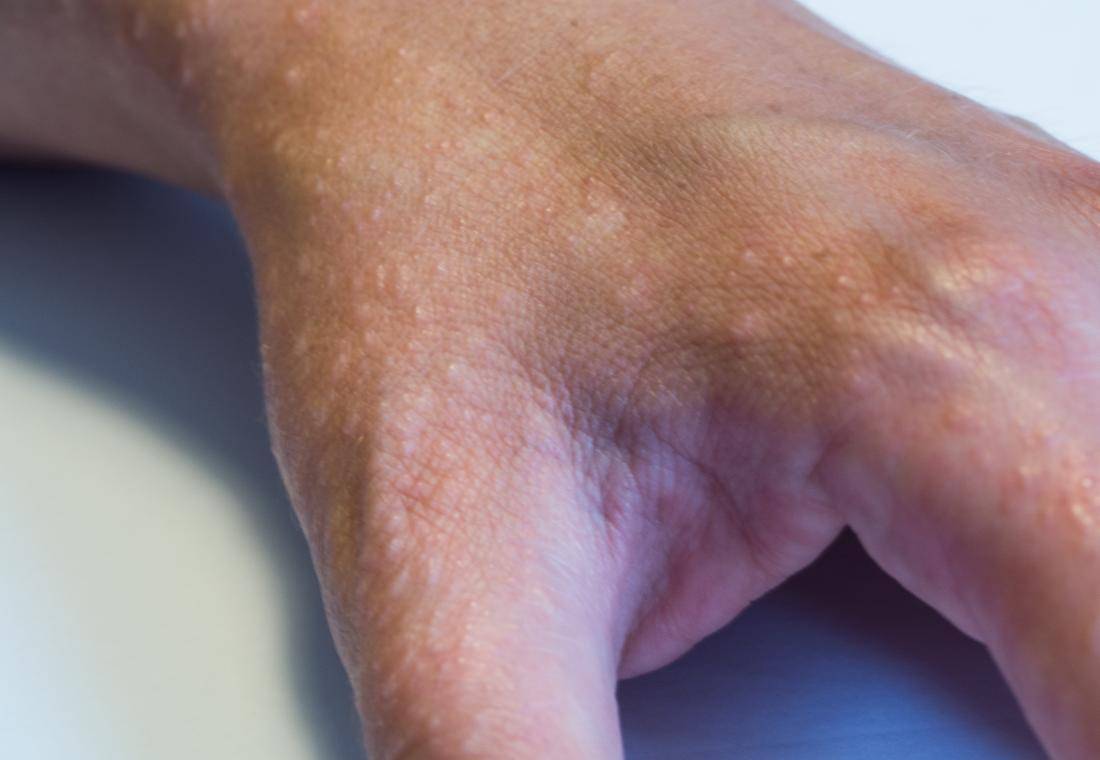
Типичная клиническая картина отмечается при истинной экземе. Начинается все с элементарного покраснения (гиперемии) и отека фрагмента кожи — развивается так называемая эритематозная стадия. Первичный очаг может возникнуть на любом участке кожи, но с высокой частотой процесс локализуется на ногах, преимущественно на голени.
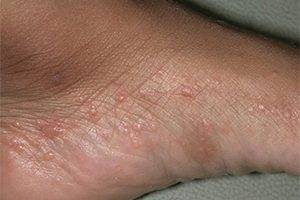
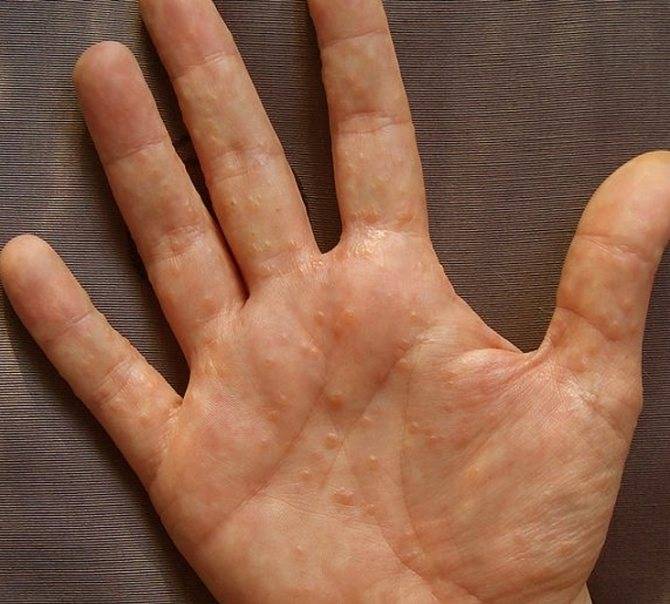
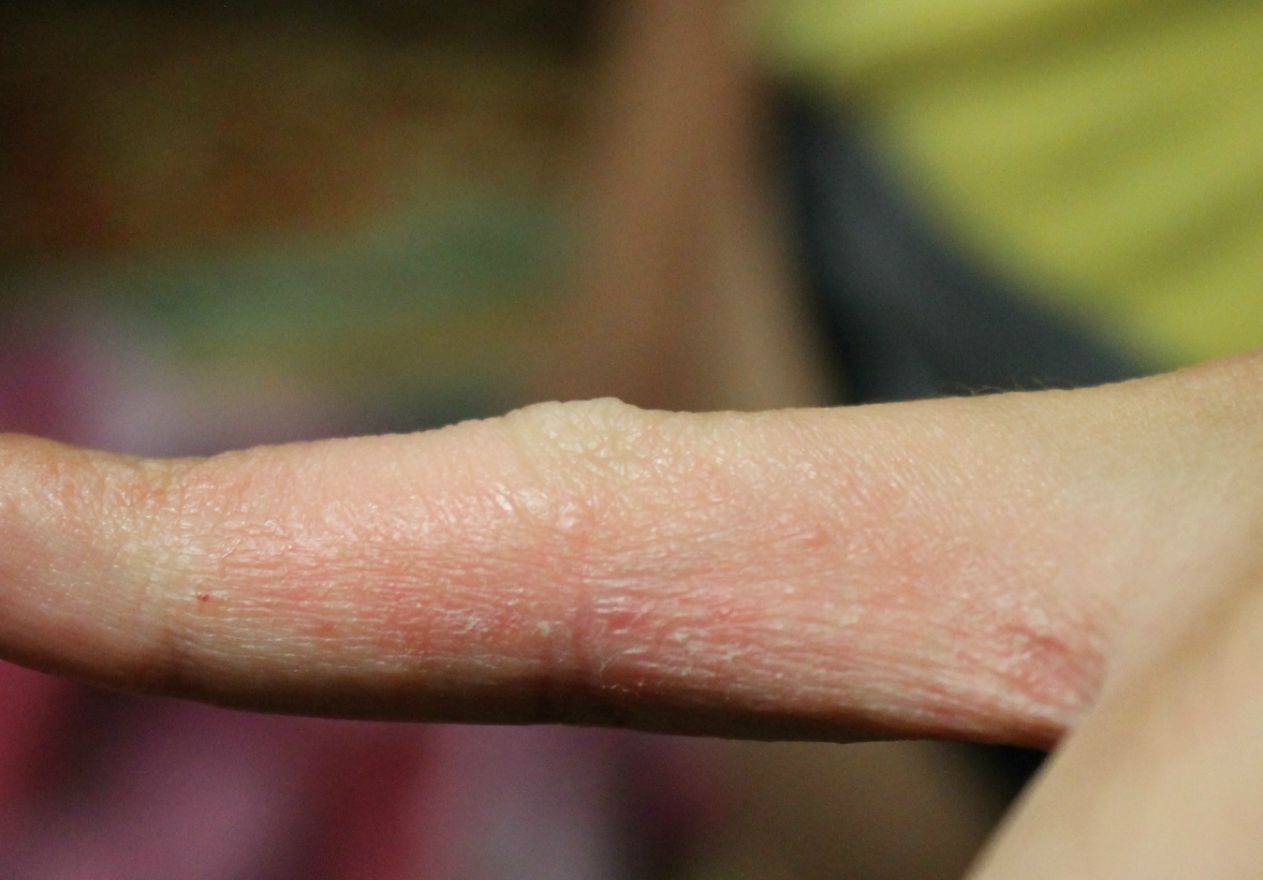
Следующая стадия — папуловезикулезная, начинается с возникновения небольших бугорков (папул) и пузырьков (везикул), наполненных прозрачной жидкостью. Пузыри очень быстро лопаются и превращаются в маленькие эрозии (язвочки) из которых постоянно сочится жидкость — болезнь трансформируется в мокнущую стадию.
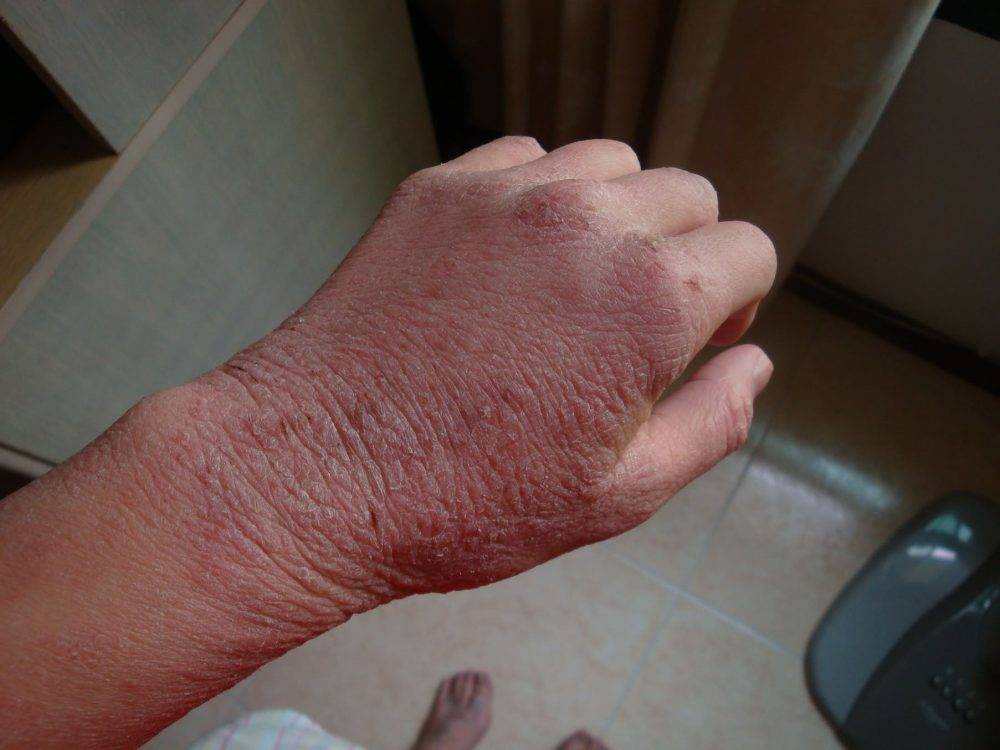
Жидкость, выделяющаяся из кожных дефектов, называемых серозными колодцами, засыхает и формирует желтоватые корки, которые свидетельствуют о переходе заболевания в следующую форму — корковую.
Волнообразное течение болезни приводит к тому, что одновременно на коже могут быть все упомянутые элементы.
Кроме кожных высыпаний пациентов не оставляет в покое кожный зуд, интенсивность которого настолько высока, что может приводить к бессоннице.
Сыпь при разных формах экземы имеет некоторые отличия, облегчающие их дифференциальную (отличительную) диагностику.
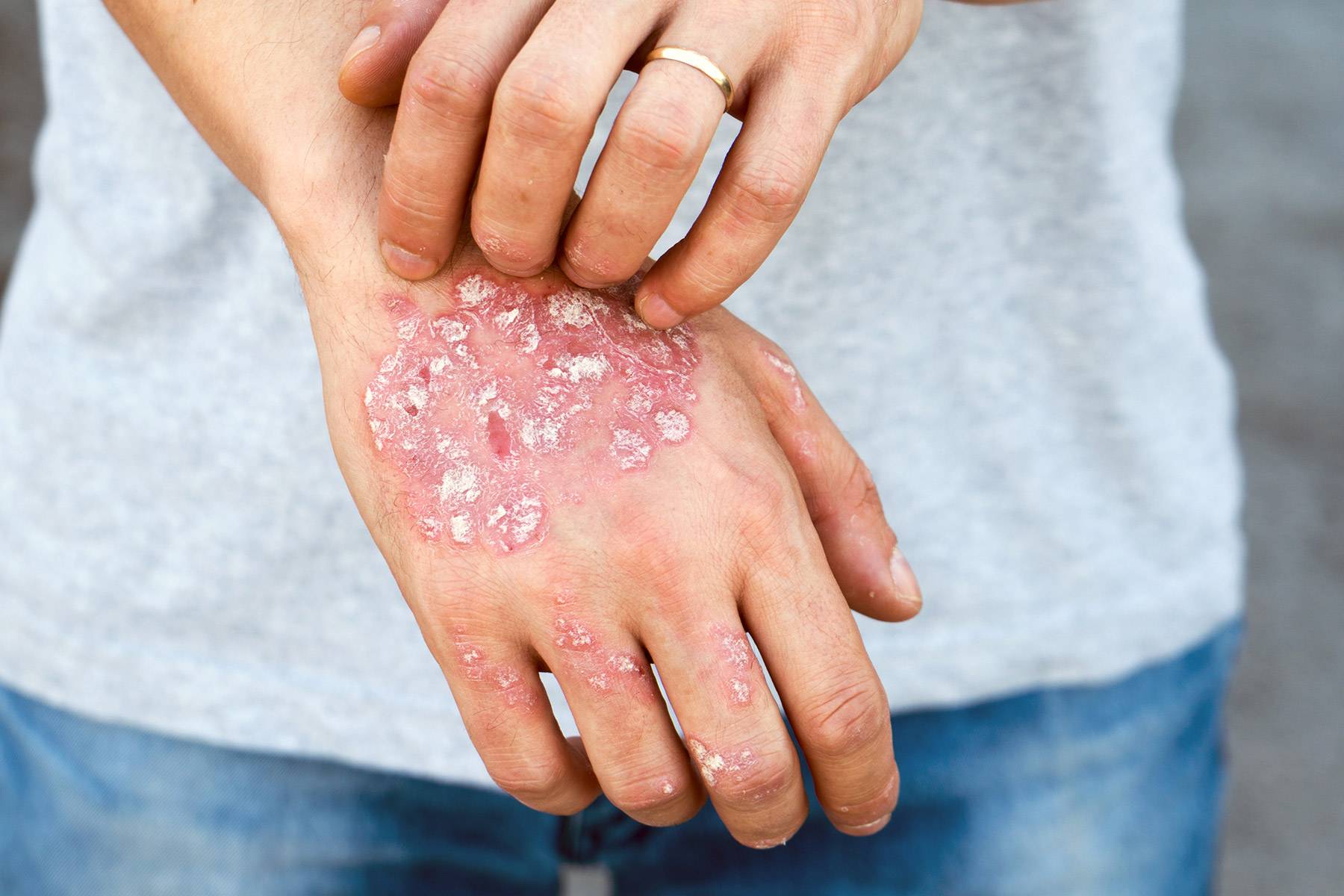
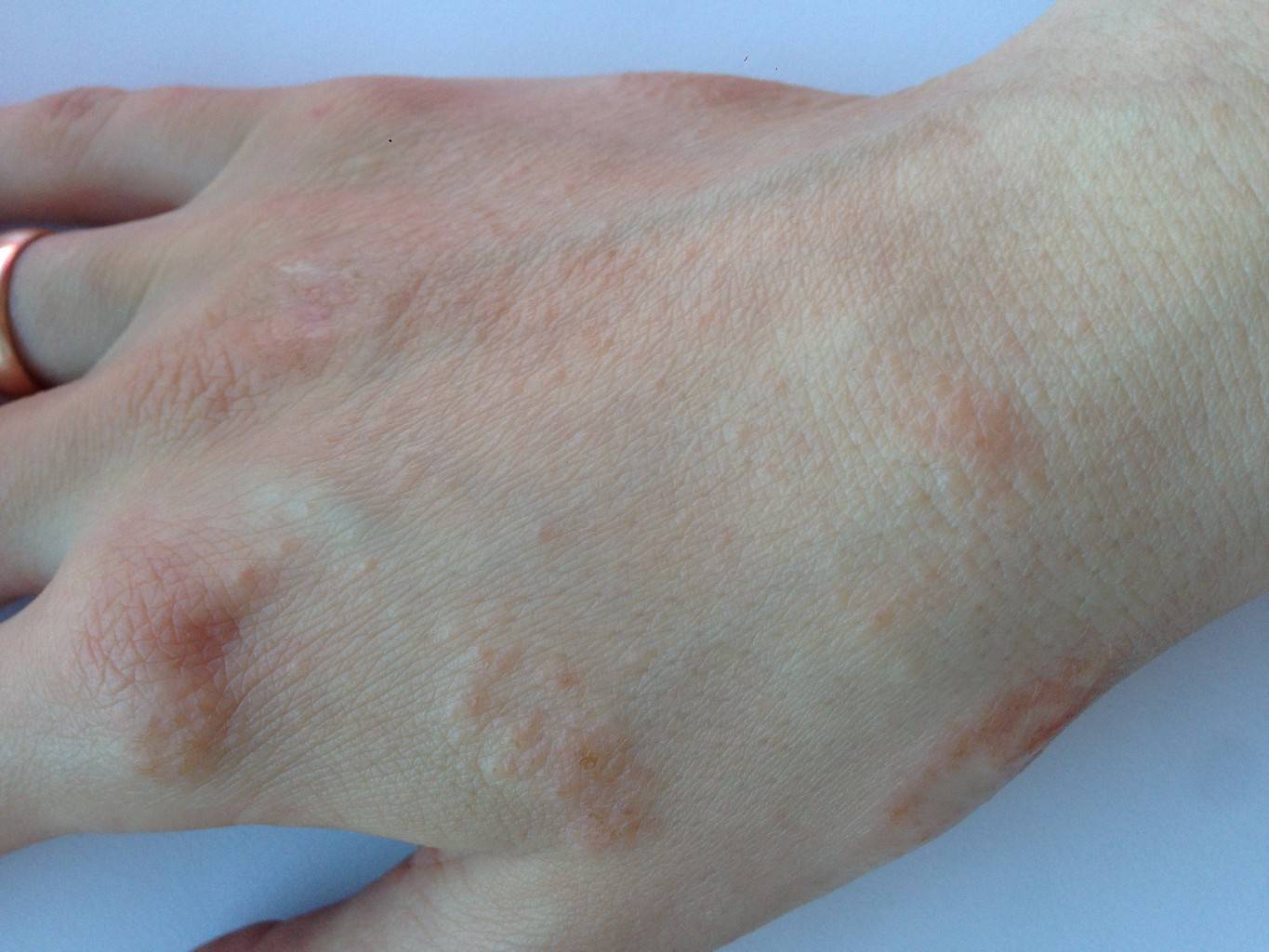
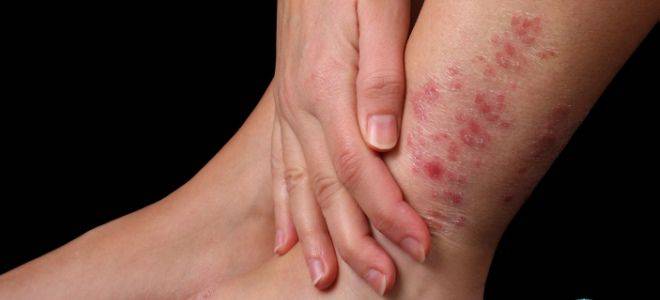
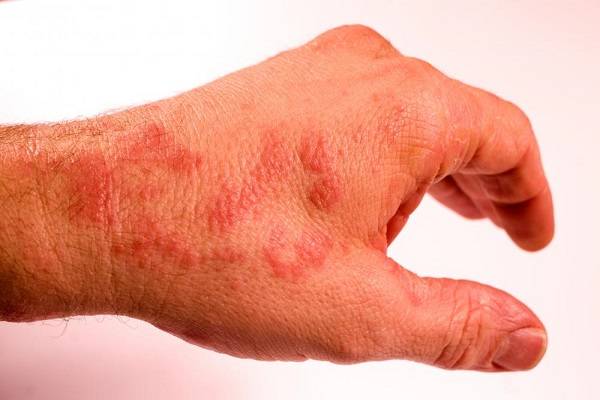
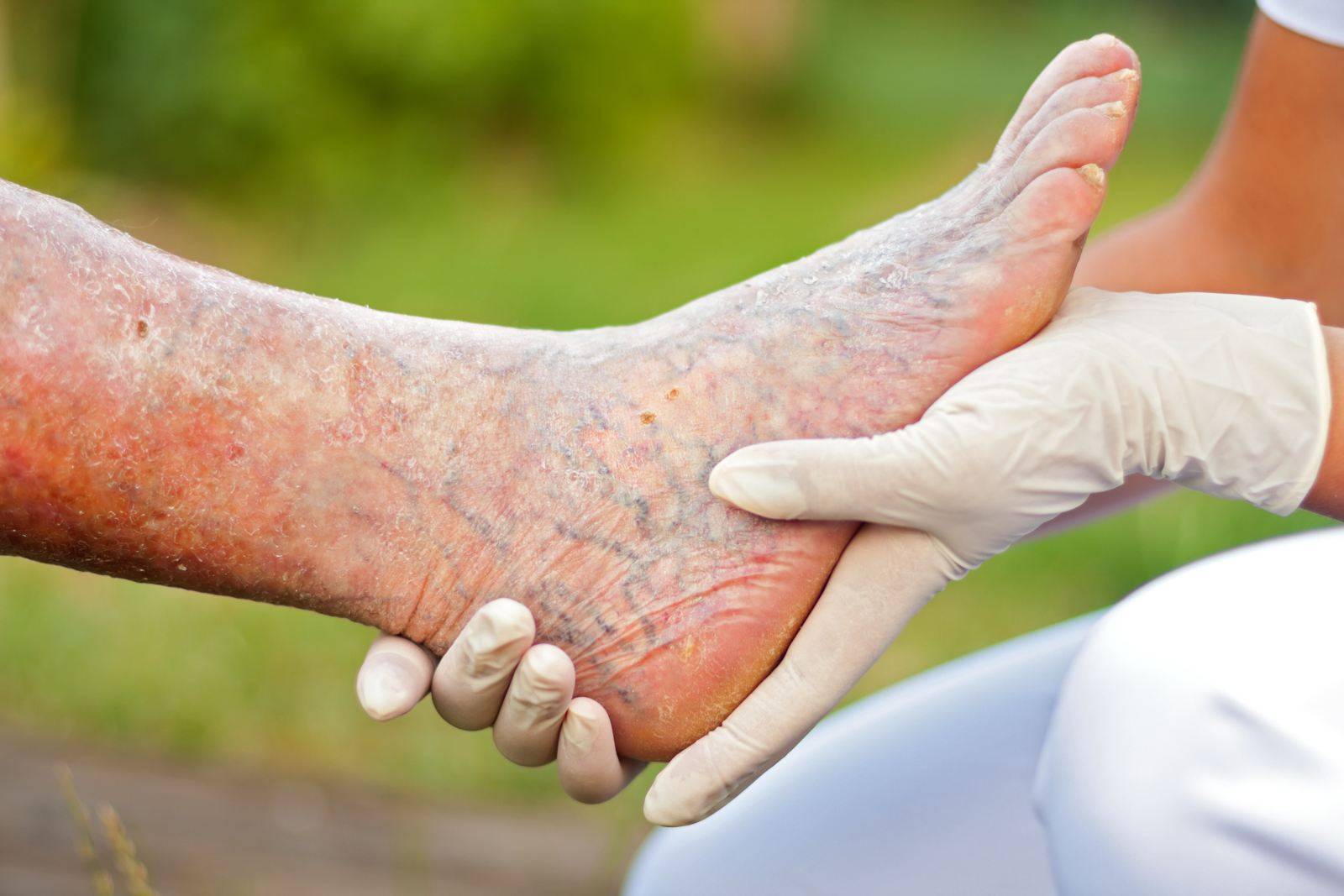
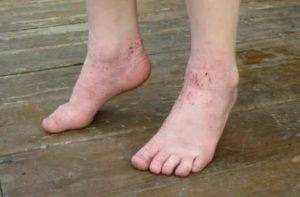
Очаги высыпания при микробной экземе локализуются преимущественно вокруг гнойников или нагноившихся ранок. Сами высыпания представлены крупными пятнами неправильной формы, по краям которых определяется валик отторгающейся кожи и гнойных корок. Экзематозные пятна могут полностью покрывать кожу ног, давая очаги отсева на здоровую кожу.
Отдельной разновидностью микробной экземы многие специалисты-дерматологи считают бляшечную, патологические очаги при ней имеют четкую круглую форму размером 1-3 сантиметра и напоминают монетку, поэтому еще ее называют нуммулярной.
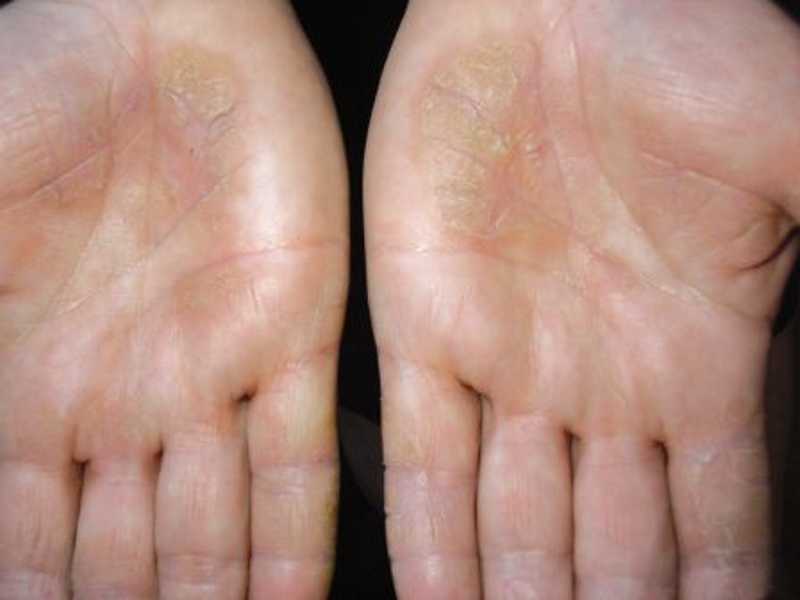
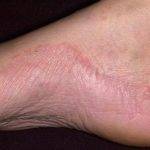
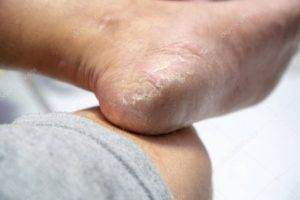
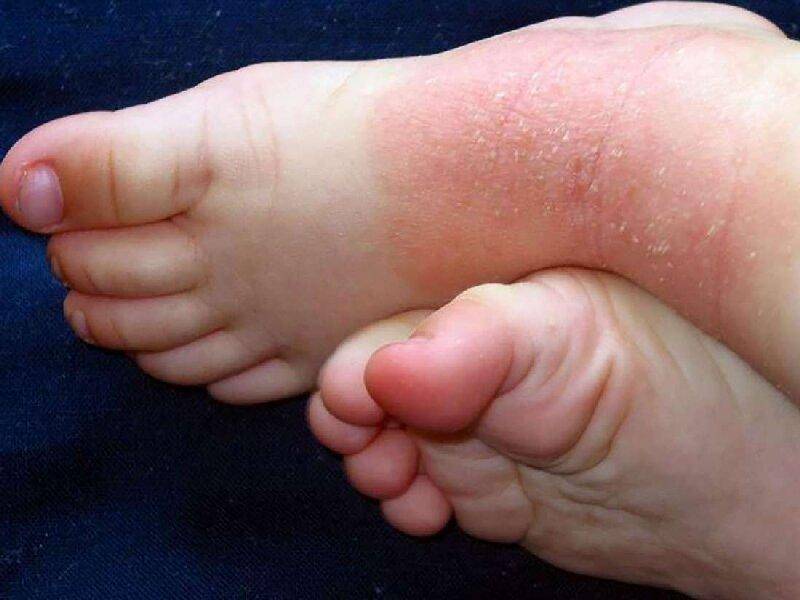
При дисгидротической форме болезни поражается кожа стоп на ногах. Из-за толщины кожи эритематозная стадия протекает почти незаметно, пузырьки могут не вскрываться, а образовывать многокамерные подкожные пузыри. При тилотической экземе высыпания также находятся на подошве ног, но в отличие от предыдущей формы напоминают роговые мозоли.
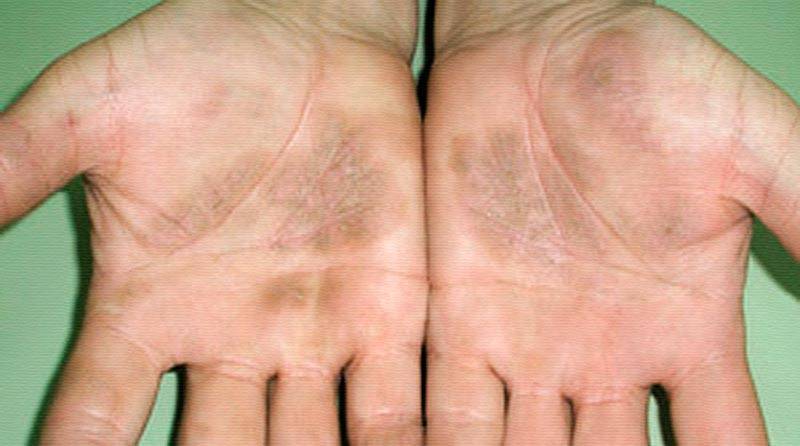
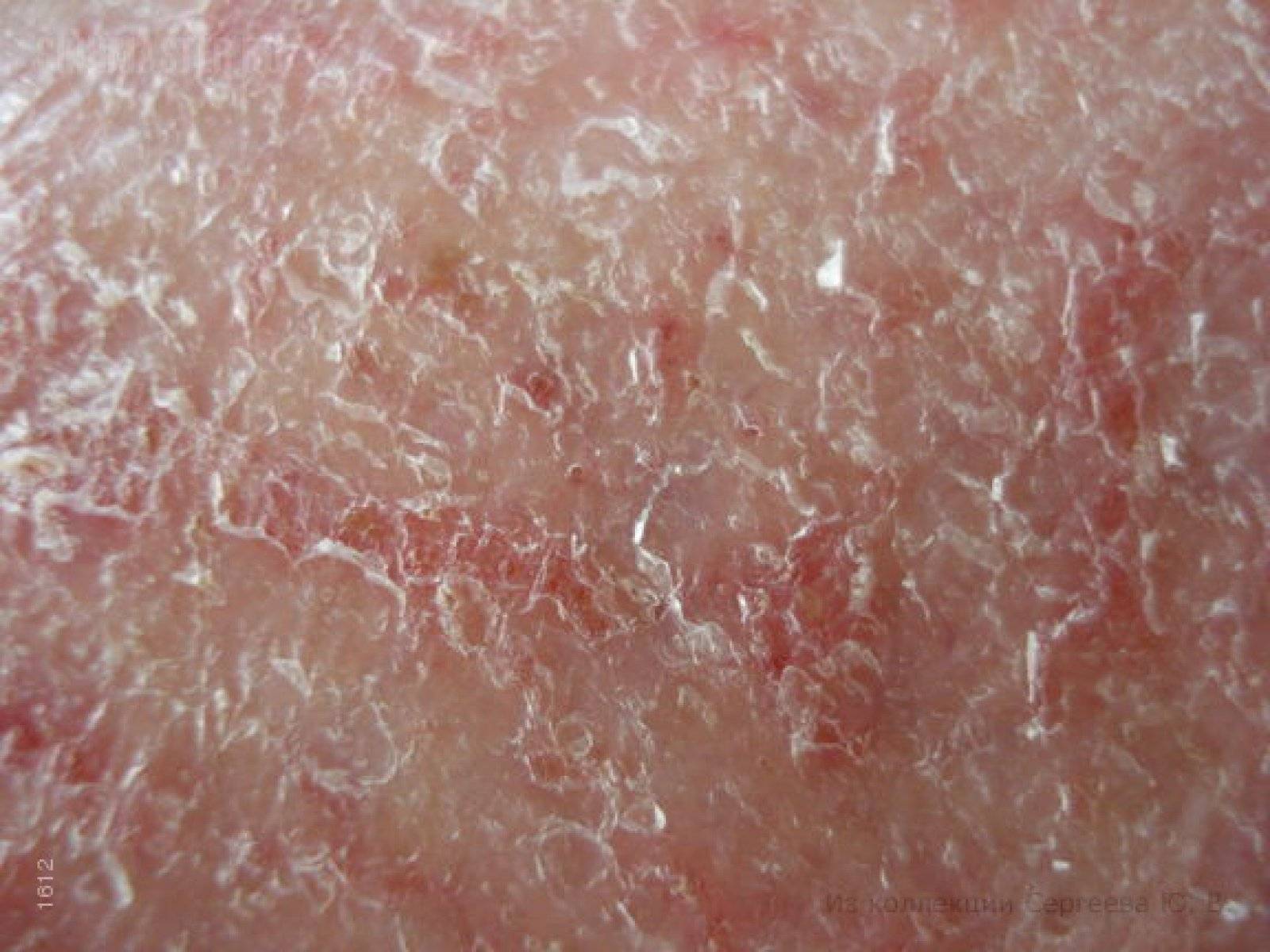
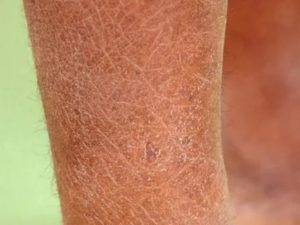
При любой экземе в период стихания острого процесса на коже отчетливо определяются очаги лихенификации — участки кожи, особо интенсивно пораженные экземой, становятся более плотными на ощупь, на них усиливается кожный рисунок.
Диагностика
При любых, долго не исчезающих раздражениях кожи, необходимо попасть на приём к дерматологу. Диагностирование заболевания начинается с опроса больного и изучения его амбулаторной карты, в которой врач пытается найти заболевания, потенциально имеющие связь с настоящим состоянием больного.
Врач задает вопросы относительно наличия хронических дерматитов у близких родственников, предков, а также о наличии у них астмы. Таким образом выявляется генетическая предрасположенность к экземе. Врач должен знать о работе больного и роде его занятий. Принимает ли тот в настоящее время какие-либо препараты и имел ли он кожные раздражения и заболевания раньше? Не имел ли контакта с аллергенами и раздражителями? Спрашивает о распорядке сна и бодрствования: от этого зависит благополучие гормональной и иммунной системы. То есть тщательно собирается анамнез больного. Анамнез – это медицинское прошлое больного, наличие или отсутствие факторов, условий, поспособствовавших возникновению болезни, с которой он обратился к врачу; в данном случае экземы.
На основе анамнеза и осмотра тела больного специалист применяет лабораторные, инструментальные методы исследования, которые или подтвердят диагноз или выявят другой. Часто дерматиты являются симптомами других болезней, например глистных инвазий, на первый взгляд непрофессионала никак не связанных с состоянием кожи. В зависимости от решения врача больному придётся сдавать для лабораторных анализов кровь (на общий анализ, иммунограмму и биохимию), мочу, кал, соскоб кожи.
После изучения полученных результатов врач дерматолог может отправить пациента к другому специалисту. А если результаты анализов подтвердят наличие экземы, то – это его область, и он назначит лечение.
Видео
Установлено, что на частоту обострений хронической идиопатической экземы влияет эмоциональное состояние пациента – болезнь обостряется при стрессе и тяжёлых потрясениях. Также известно, что люди, работа которых связана с нервными перегрузками, болеют экземой тяжелее, а обострения у них случаются чаще. Это же касается студентов и школьников.
- Профессиональная экзема на руках, причины и лечение которой являются отдельным вопросом дерматологии и аллергологии, обостряется в середине и конце рабочего дня. Иногда для полного исчезновения признаков (которое совсем не означает выздоровление) достаточно уйти в отпуск. Это же касается других видов экземы, обостряющихся при контакте с аллергеном – достаточно исключить вредное воздействие, и самочувствие пациента значительно улучшается.
- Причина микробной и грибковой экземы – условно-патогенная микрофлора. Возбудители этих заболеваний являются частью естественной микрофлоры тела человека, но при ослаблении иммунитета или попадании в большом количестве на поврежденную кожу вызывают резкую воспалительную реакцию.
Разновидности и атипичные формы
В основе классификации экзем лежит один главный фактор — чем она вызвана. При выставлении диагноза также учитывается степень активности воспалительного процесса: острый, подострый или вялотекущий хронический.
Выделяют следующие формы экзем (для некоторых из форм локализация на ногах не является типичной):
- Идиопатическая экзема. Самая типичная форма, протекающая с классической клинической картиной. Высыпания при данной форме могут поражать любые участки тела, распространяясь и на кожу ног.
- Микробная экзема. Это самая частая форма заболевания, которая поражает ноги. Возникает на фоне нарушенной трофики (питания) кожи ног при присоединении инфекционного агента. Делится на три подтипа:
- Микотическая экзема. Развивается при аллергизации организма к грибковым микроорганизмам.
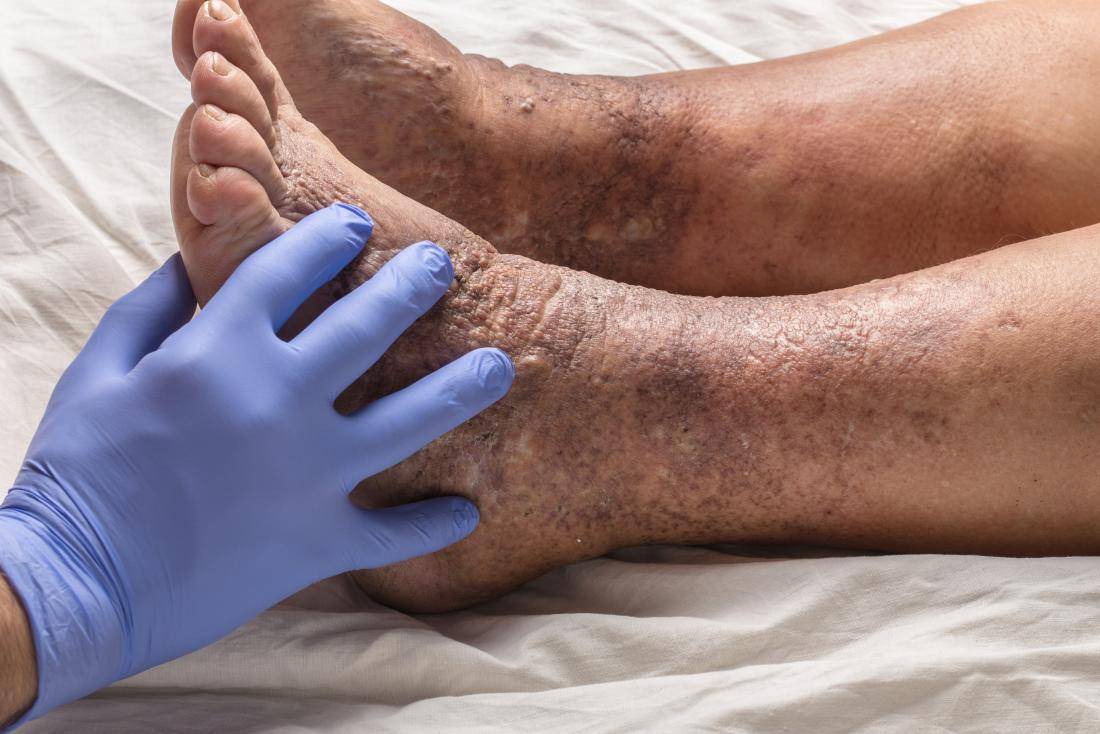
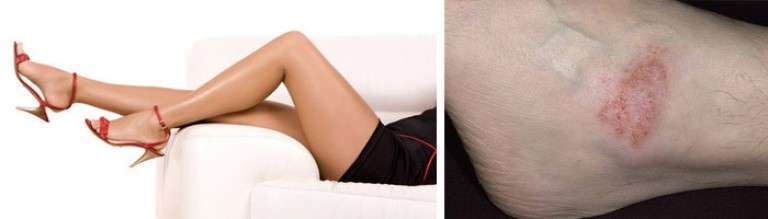
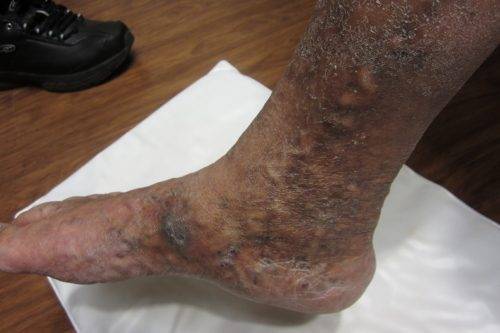
- Варикозная экзема. Самая распространенная форма экзематозного поражения ног. Кожные высыпания формируются на фоне варикоза нижних конечностей. Преимущественное место локализации — кожа задней и боковой части голеней. Очаги высыпаний окружают измененные варикозом вены или трофические язвы, образовавшиеся на фоне тромбофлебита.
- Паратравматическая экзема. Формируется при частом травмировании кожи ног, очень часто возникает в результате расчесывания, когда образуются обширные очаги микротравмирования.
- Себорейная экзема. Образование на ногах для данной формы нетипично. Возникает как осложнение себореи, поражая участки кожи с большим числом сальных желез: заушную область, крылья носа, кожу головы, покрытую волосами.
- Профессиональная экзема. Возникает у людей, по роду работы постоянно контактирующих с какими-либо раздражающими веществами: бетонной пылью, химическими реагентами. На ногах такая форма экземы может развиваться, например, при длительном нахождении в резиновых сапогах в условиях повышенной влажности и температуры.
- Дисгидротическая. Одна из атипичных форм, при которой изначально происходит поражение толстой кожи подошвы ног. Лишь по мере нарастания воспаления происходит расползание патологических очагов на тыльную поверхность.
- Тилотическая экзема. Это еще одна атипичная форма, при которой поражается кожа на подошвах.
- Сикозиформная экзема. Эта форма частый спутник сикоза — особой формы микробного поражение волосяных фолликулов. На ногах сикозиформная форма выявляется крайне редко, поражая в основном кожу лица, подмышек.
Диагностика
Экзема (симптомы и лечение уточняются специалистом при проведении обследования) поддается полному устранению после точной постановки диагноза.
Этапы диагностирования:
1. Словесный сбор данных. Производится до осмотра больного. Специалистом выясняется:
- какая причина могла спровоцировать высыпания;
- имеется ли наследственная предрасположенность;
- как появились первые высыпания (через какое время сформировались пузырьки, когда появились зуд и шелушение);
- наличие провоцирующих факторов на рабочем месте или дома.
2. Осмотр пациента:
- определяются стадии развития пятен;
- где локализовались высыпания;
- сопутствующие симптомы (зуд, повышение температуры).
3. Сдача анализов:
- мочи. Позволяет определить наличие воспалительных процессов и возможное нарушение деятельности почек;
- кала. Для выявления отклонений в функционировании органов ЖКТ. А также для исключения наличия паразитарной инфекции;
- крови. Позволяет выявить наличие антител на аллергическую реакцию и инфекционных возбудителей;
- может потребоваться соскоб жидкости при подозрении наличия инфекции. Для выявления природа возбудителя.
Дополнительно может потребоваться обследование с использованием УЗИ, рентгена, для полного диагностирования деятельности внутренних органов. Дальнейшее лечение ведется дерматологом и иммунологом-аллергологом.
Чем лечить экзему на ногах: список мазей
В домашних условиях можно использовать мазь от экземы, которую следует наносить на пораженные места, – это одно из основных средств терапии заболевания. Как лечить экзему этими препаратами – вам расскажет дерматолог.
Гормональные мази:
Преднизолон – противопоказана при сахарном диабете, гипертонии и почечной недостаточности, а также при беременности. Курс лечения – не более двух недель, поскольку средство вызывает привыкание, а также может стать причиной нарушения менструального цикла, повышения массы тела, сыпи, общего снижения иммунитета.
Гидрокортизоновая мазь является одним из самых популярных средств, которыми лечат экзему. Мать может назначаться врачом при разнообразных аллергических воспалениях на коже, помогает препарат, как правило, достаточно быстро. Эту мазь следует нанести тонким слоем на пораженный участок кожи
Процедуру важно повторять около 2-3 раз в течение дня.
Содерм – еще одно популярное средство для лечения экземы. Это средство принято относить к кортикостероидным препаратам
Глюкокортикостероидная активность Содерма в 30 раз выше, чем у того же кортизола. Содерм первоначально избавляет от болевых ощущений и зуда. Кроме положительного действия данное средство несет и ряд побочных эффектов
Негормональные мази от экземы назначаются на начальной стадии заболевания, при умеренном или незначительном воспалении кожи.
- Ауробин – мазь, которая применяется на ранних этапах развития болезни. Она отлично восстанавливает целостность кожного покрова.
- Дермасан – не рекомендуется во время беременности, кормлении грудью, возможных аллергических реакциях на компоненты мази, а также при наличии открытых язв на кожном покрове. Применяют это средство до трех раз в день.
- Скин-кап – весьма эффективная мазь от экземы, особенно инфекционного характера. Она хороша тем, что не вызывает побочных эффектов и подходит всем категориям больных. Курс лечения составляет две недели.
Эти мази могут использоваться в течение продолжительного срока, так как не вызывают привыкания и не наносят организму вреда, в отличие от гормональных местных препаратов.
(Visited 34 938 times, 1 visits today)