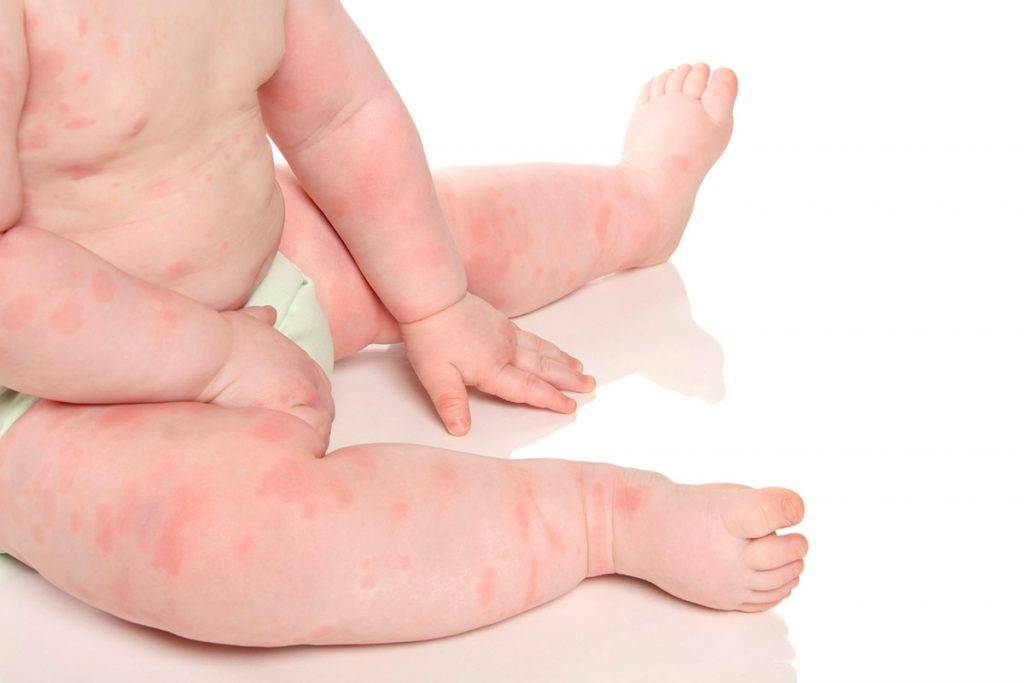
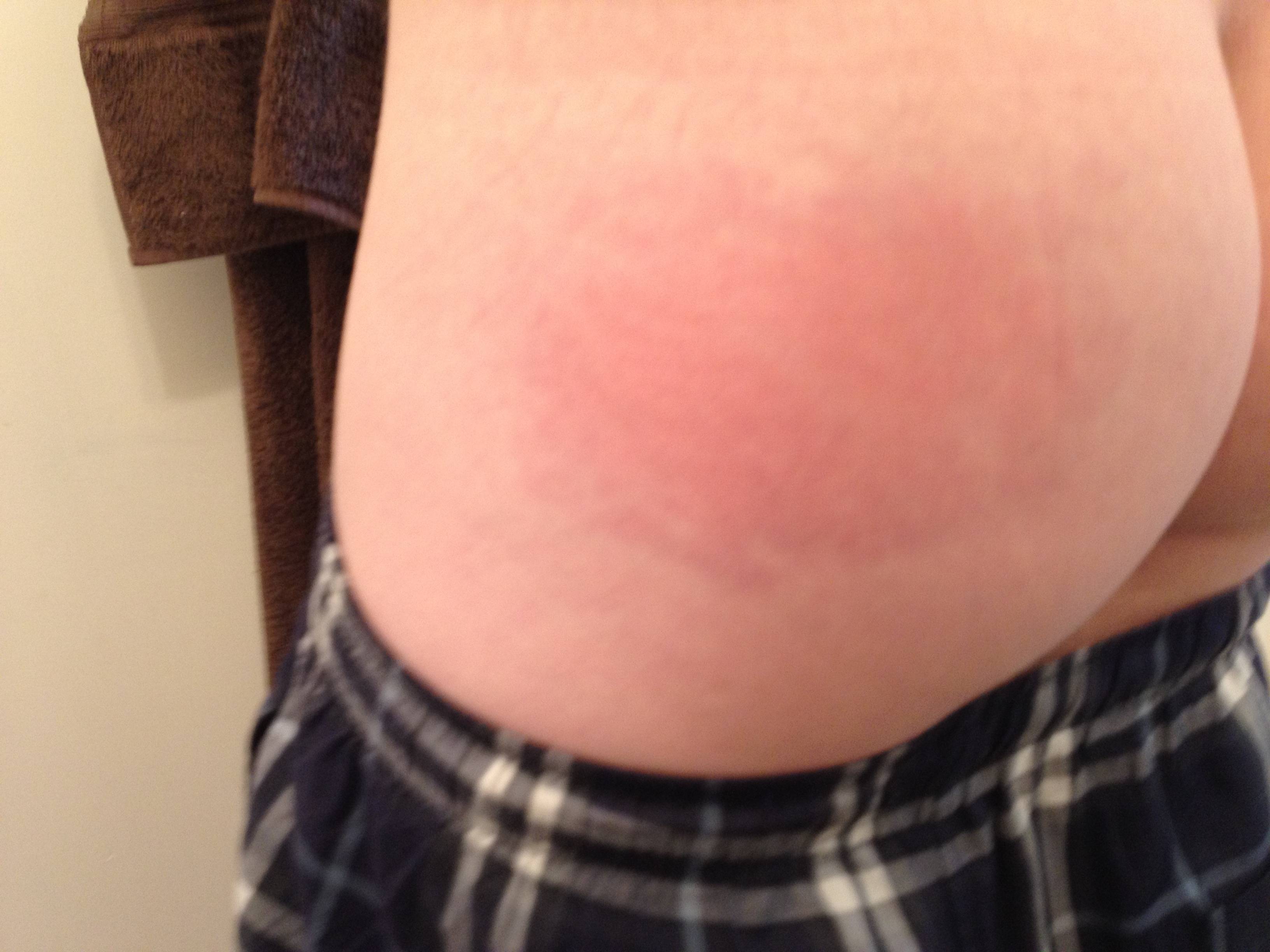
Красная попа у новорожденного, месячного ребенка, грудничка: причины, что делать?
Только врач сможет поставить точный диагноз и назначить индивидуальное лечение, которого необходимо придерживаться.
При этом не стоит ограничиваться посещением одного терапевта, следует посетить также диетолога и аллерголога.
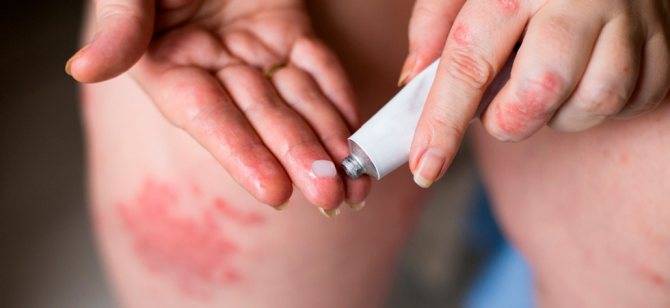
Мазями
Многих родителей интересует вопрос, можно ли устранить аллергию у ребенка с помощью специальных мазей?
Все медики ответят четкое и убедительное «нет», так как любые гели и крема являются препаратами местного назначения и не помогут справиться с истинной причиной заболеваний.
Медикаментами
В зависимости от выбранного метода лечения – местное, общее или симптоматическое назначаются препараты из определенных лекарственных групп.
Предлагаем ознакомиться Сыпь на ногах и локтях у ребенка
Антигистаминные назначаются для блокировки очага воспаления – гистамина.
Сейчас появилось много препаратов современного поколения. Большинство лекарств этой группы выпускаются специально для детей с удобными дозаторами, в виде сиропов и капель со сладким привкусом.
Иногда могут назначаться стабилизаторы тучных клеток, которые отвечают за иммунную защиту. Эффективным препаратом в виде сиропа является Кетотифен, а Кромогексал используется для ингаляций.
Лечение травами
Очень полезен для борьбы с высыпаниями и отвар шиповника. Листья и плоды можно заварить как чай и давать малышу половину стакана 2 раза в день перед едой.
Настойка шалфея успешно лечить многие аллергические заболевания. Малышам рекомендуется устраивать ванны с добавлением отвара этой травы, а детям постарше можно промывать настоем шалфея нос и горло.
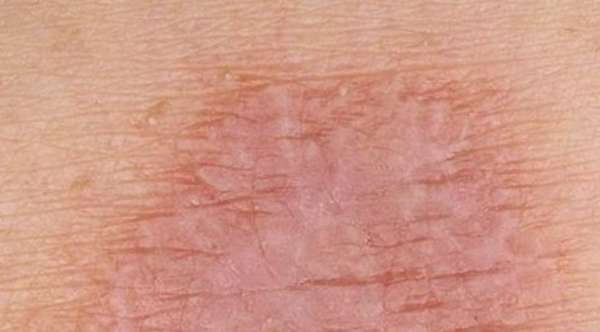
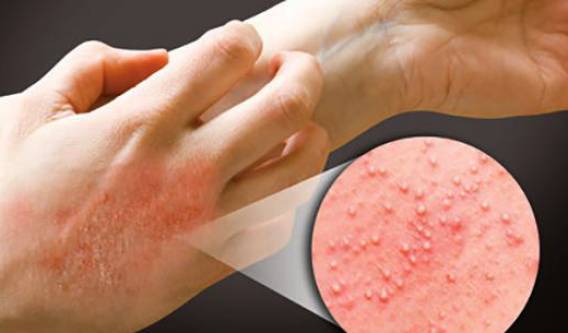
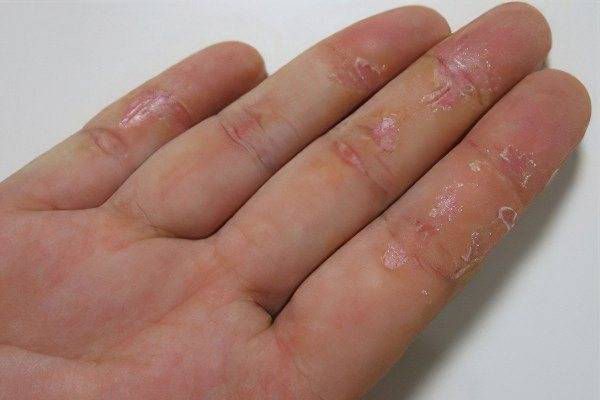
Дерматит
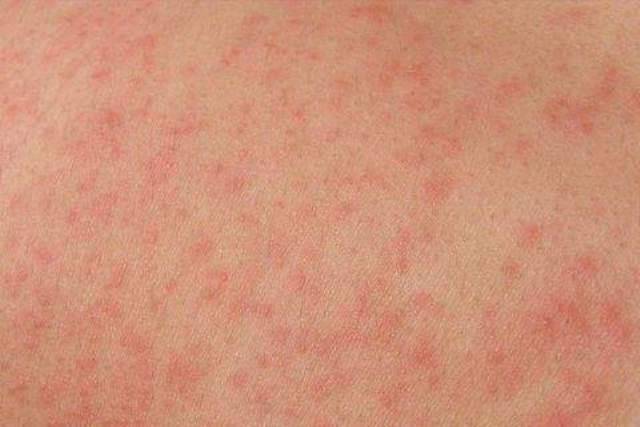
Аллергия, дерматит
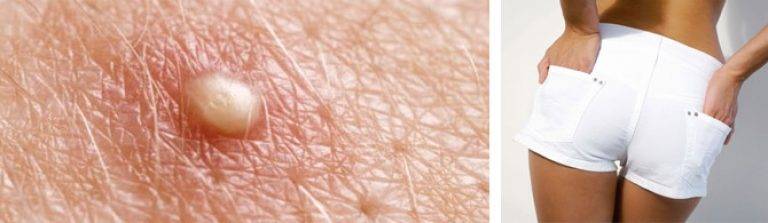
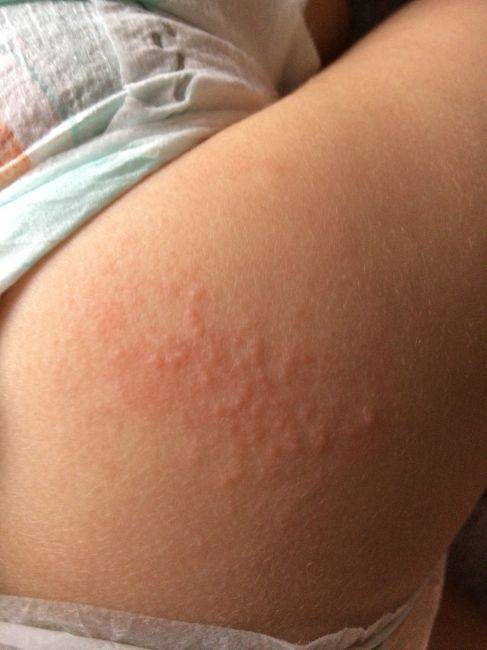
Сыпь от памперса
Опрелость
Другие эффективные лекарства:
- Д-пантенол – антисептик, успокаивает кожу и устраняет неприятные болевые ощущения.
- Цинковая присыпка – обладает успокаивающим действием, устраняет лишнюю влагу.
- Драполен – средство от сыпи, устраняет покраснения и зуд
- Сбор противовоспалительных трав – полезен для купания и подмывания. Такой отвар смягчает кожу и снимает воспаления, не сушит.
- Соли для купания – обладают мягким дезинфицирующим свойством.
- Синтамициновая мазь – мазь «местный антибиотик», устраняет воспаление и ускоряет заживление.
- Псило бальзам – удаляет аллергические сыпи
- Детский крем – успокаивает кожу
Дерматит между ягодицами у взрослых фото лечение
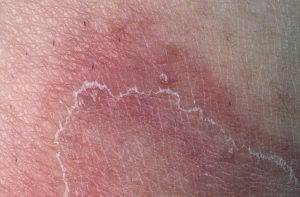
Время чтения: 4 мин.
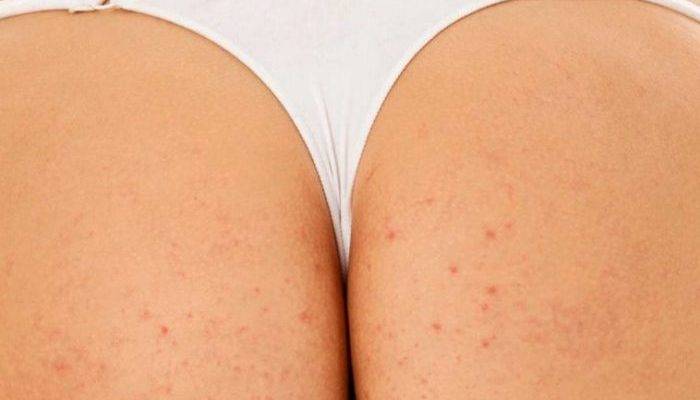
Принято считать, что дерматит на попе может возникать только у маленьких детей из-за носки неудобных памперсов или неправильного пеленания. Как это ни странно, взрослые люди также подвержены развитию этой патологии.
При этом, подобная проблема часто может вызывать неловкость не только в повседневной жизни, но и служить психологическим препятствием для обращения за помощью к врачу. Развитие дерматита возможно, как у пожилых, так и активных, ведущих здоровый образ жизни людей.
В случае отсутствия своевременного лечения есть риск распространения процесса на половые органы, что будет вызывать массу дискомфортных ощущений.
Причины
Способствовать развитию воспаления на ягодицах может целый ряд факторов. При этом, в основе любого дерматита лежит гиперчувствительность иммунной системы, приводящая к локальному расширению сосудов микроциркуляторного русла с последующим формированием отека и раздражением чувствительных рецепторов.
Вызывать ягодичный дерматит у взрослых могут:
- Аллергические реакции по типу атопии. Являются составной частью атопического дерматита, способного затрагивать любые участки кожи;
- Индивидуальная гиперчувствительность к составу нижнего или постельного белья, средств личной гигиены;
- Раздражение кожи у лежачих больных вследствие постоянного контакта кожи с мочой или каловыми массами;
- Развитие бактериального или грибкового поражения кожи;
- Постоянная повышенная влажность, что особо часто наблюдается между ягодицами и в бедренно-ягодичной складке.
Виды ягодичного дерматита и симптомы
В случае развития воспаления кожи в области ягодиц, оправдано использование этиологической классификации, то есть, рассматривать заболевания в зависимости от их происхождения. При этом, инфекционное воспаление не относится к аллергическим дерматитам и имеет совершенно иную тактику лечения.
Общие признаки
Вне зависимости от причин, вызвавших развитие патологии, все дерматиты протекают с развитием сходной симптоматики. Различают три степени тяжести:
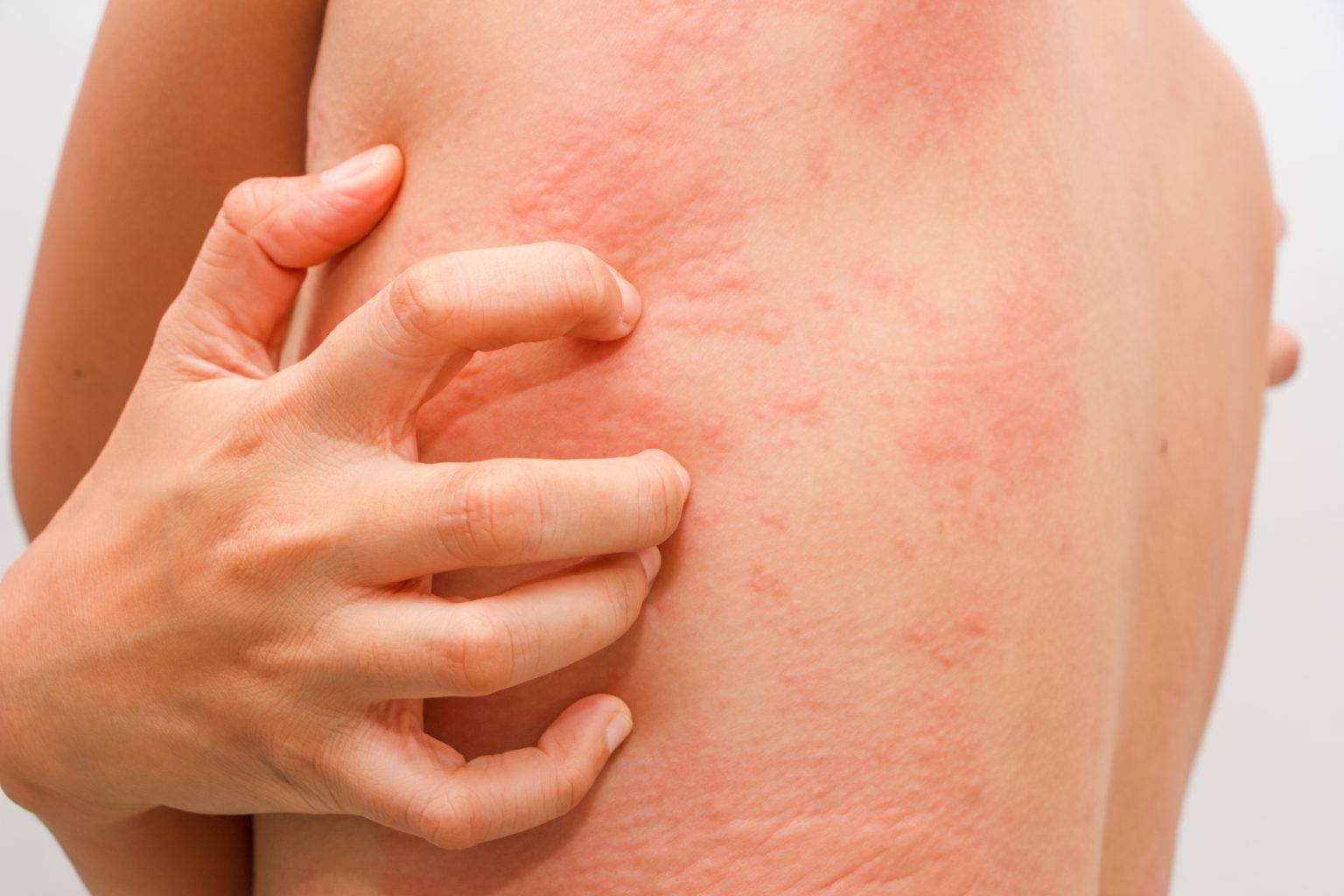
- Развитие эритемы. Локально на коже появляется покраснение, кожа становится отечной, развивается зуд;
- Появление везикул. При более тяжелом течении дерматита на коже помимо покраснения появляется пузырчатая сыпь. При разрыве пузырьков из них вытекает прозрачная жидкость, а на коже остается небольшая, бесследно исчезающая язвочка;
- Некротически-язвенный дерматит. Является самой тяжелой формой заболевания и практически никогда не встречается при поражении ягодиц. Характеризуется последовательным формированием струпа, язвенного дефекта с изъязвлениями и рубца.
При недостаточном соблюдении гигиены в случае развития последних двух форм дерматита, высок риск присоединения инфекции, значительно отягощающей течение заболевания.
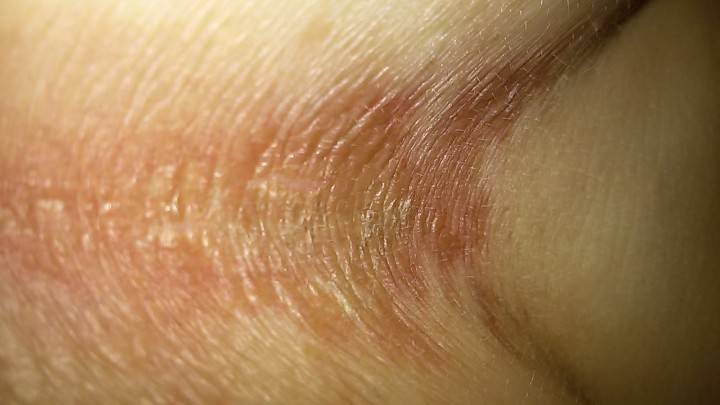
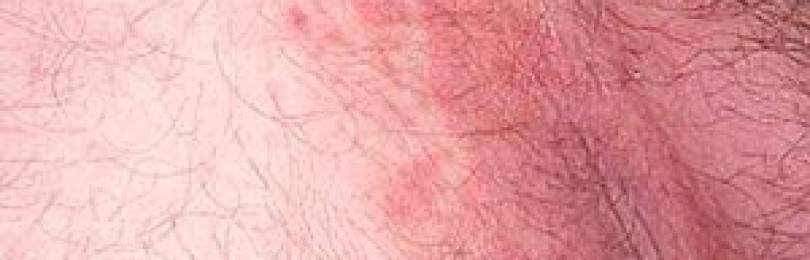
Контактный
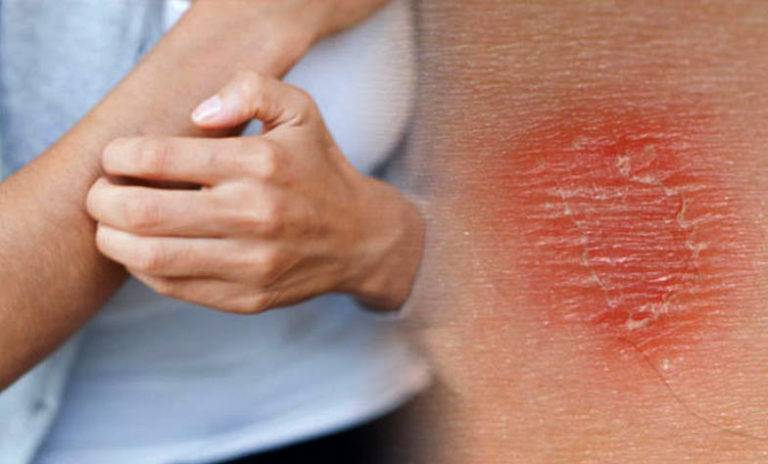
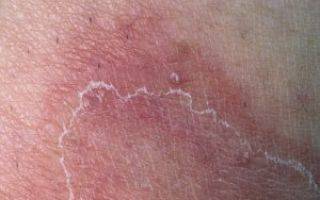
Поражение кожи ягодиц при ее контакте с каким-либо химическим соединением, определяется как контактный дерматит. У взрослых эта форма воспаления кожи встречается значительно чаще остальных. Связана она может быть с такими факторами:
- В состав нижнего или постельного белья входят компоненты, к которым имеется гиперчувствительность;
- Применяемые средства личной гигиены не подходят для кожи;
- У лежачих пациентов (после инсульта, травмы позвоночника, ЧМТ, энцефалита) – при недостаточно качественном уходе вследствие постоянного загрязнения кожи, ее контакта с мочой или каловыми массами.
Для этого заболевания характерна четкая связь между контактом с веществом, вызывающем гиперчувствительность и развитием соответствующих проявлений. Подробно о контактном дерматите читайте в этой статье.
Атопический
Сам по себе атопический дерматит может поражать любые участки кожи, в том числе и попу. При этом, его развитие чаще всего не имеет определенных причин.
Известно, что к нему имеется наследственная предрасположенность, а развивается данная патология чаще у людей уже имеющих аллергические заболевания (крапивница, бронхиальная астма и др.).
В редких случаях удается установить взаимосвязь атопического дерматита с принимаемой пищей. Способствовать развитию аллергических реакций могут молоко, шоколад, экзотические приправы и фрукты.
Для атопии характерна сезонность: осенью и зимой наблюдается обострение, тогда как в теплое время года заболевание может никак себя не проявлять.
Подобные тенденции, как и причина развития патологи, до сих пор остаются не до конца понятными.
Среди ведущих механизмов принято считать нарушение в иммунной системе, приводящее к ошибочному принятию пищевых белков за аллергены, например, гельминтов или одноклеточных паразитов.
Симптомы возможных заболеваний
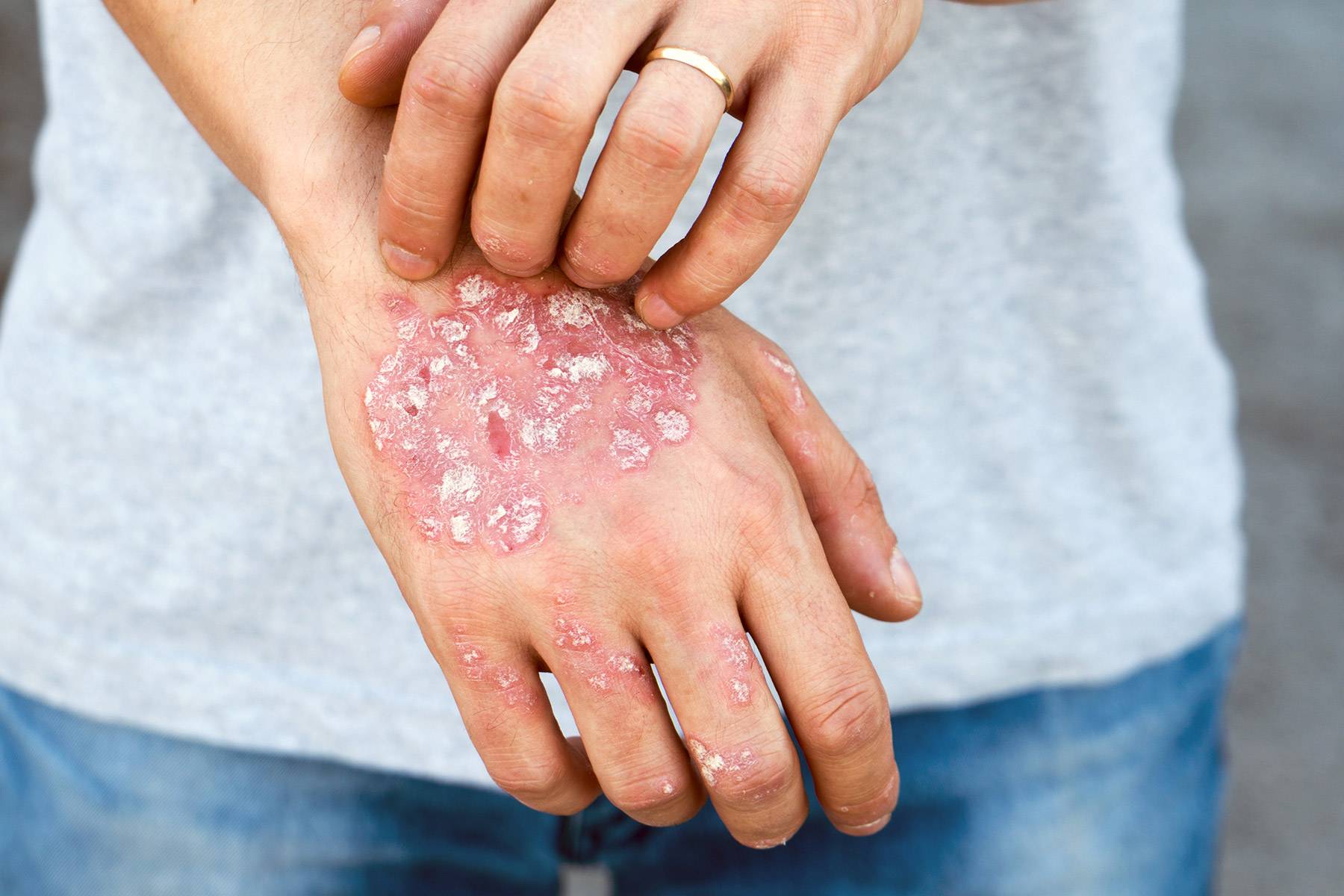
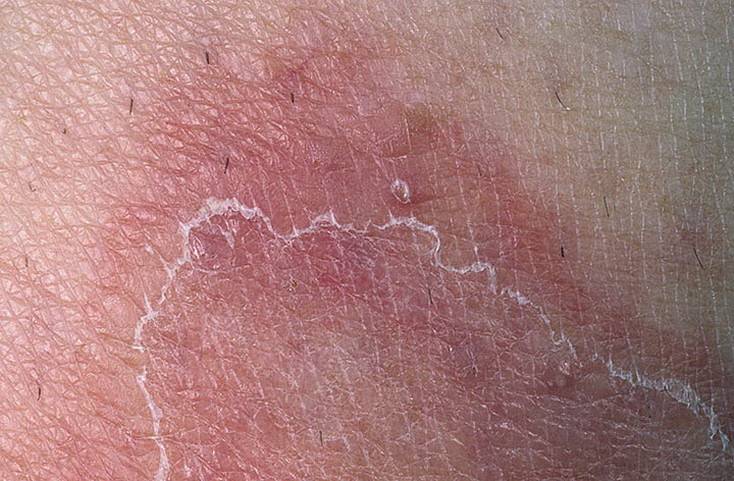
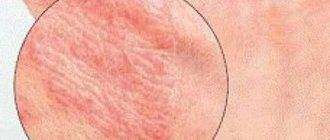
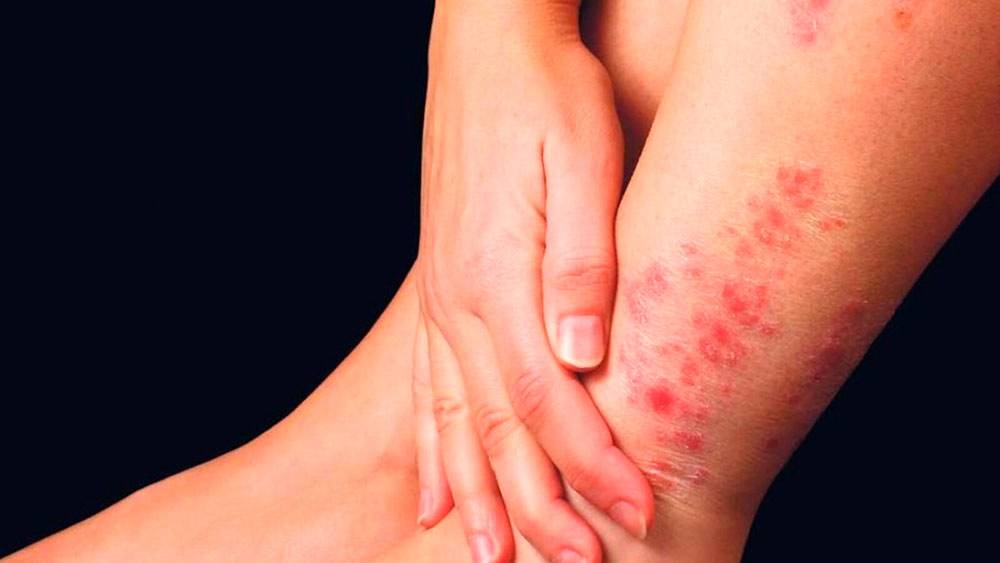
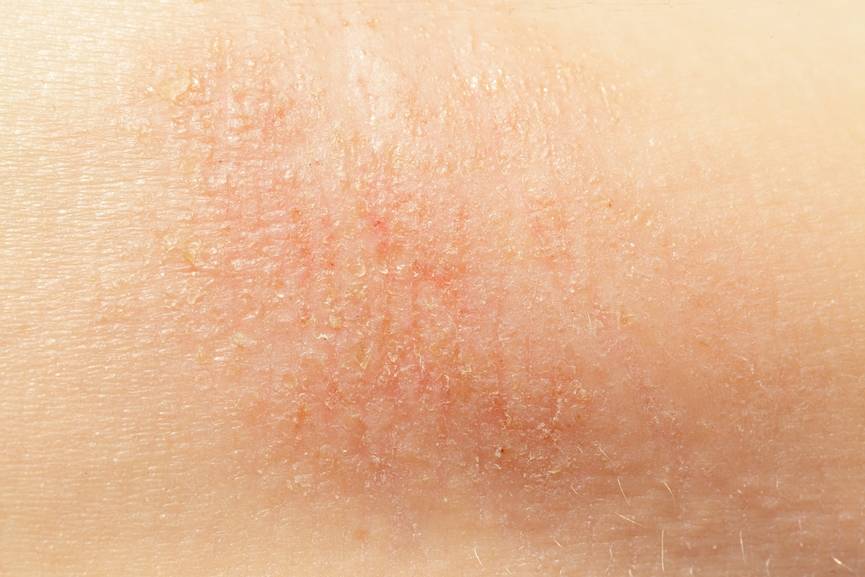
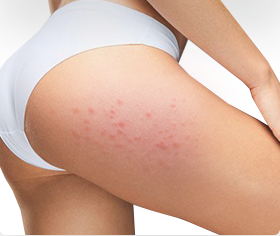
Экзема. Зудящая красная сыпь часто вызвана экземой. Это воспалительный процесс, который провоцируют разные факторы, в том числе генетические особенности. Экзема может появиться сначала только на ягодицах, но затем распространиться на локти, колени, руки. Дерматит. Одна из форм экземы.
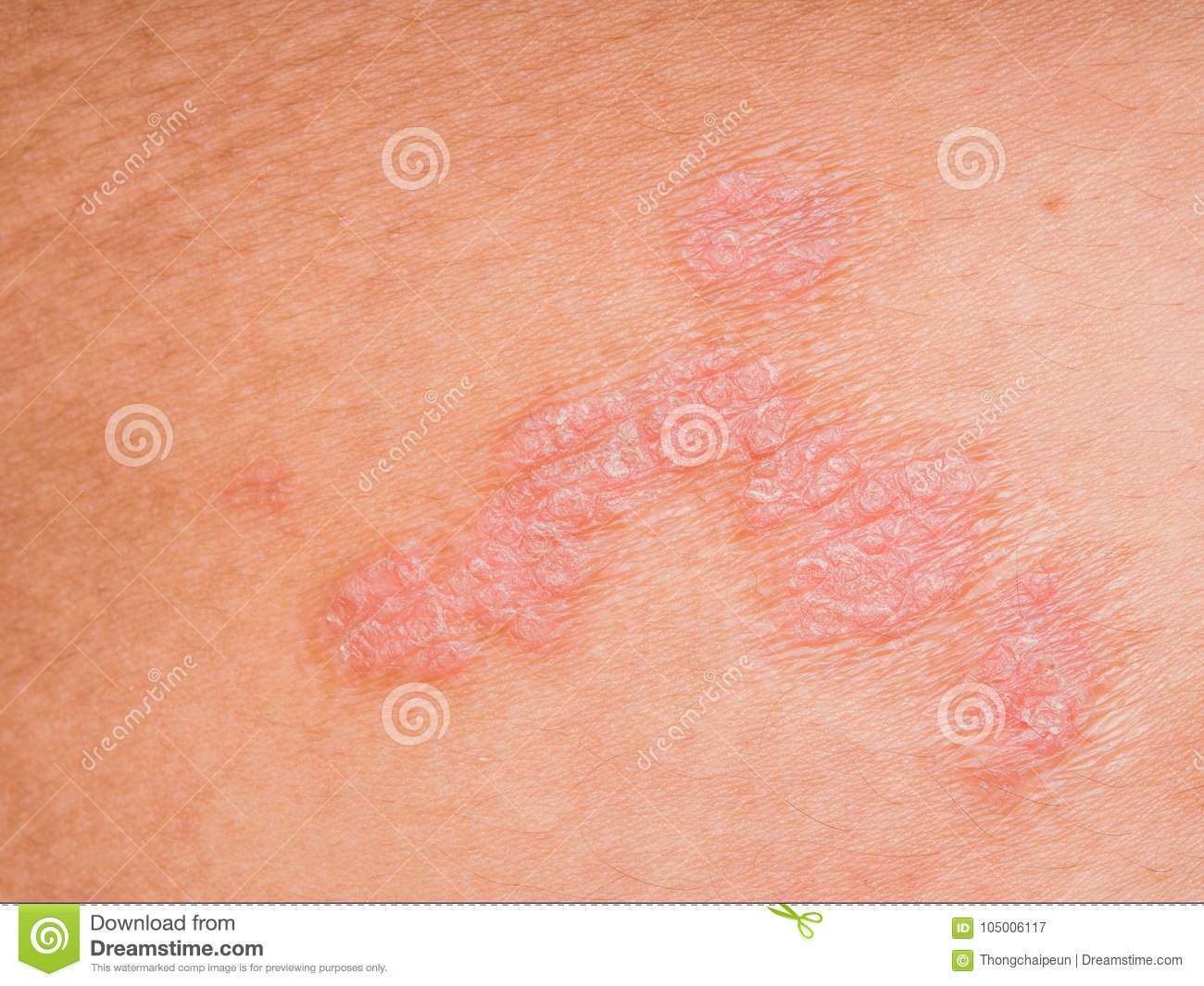
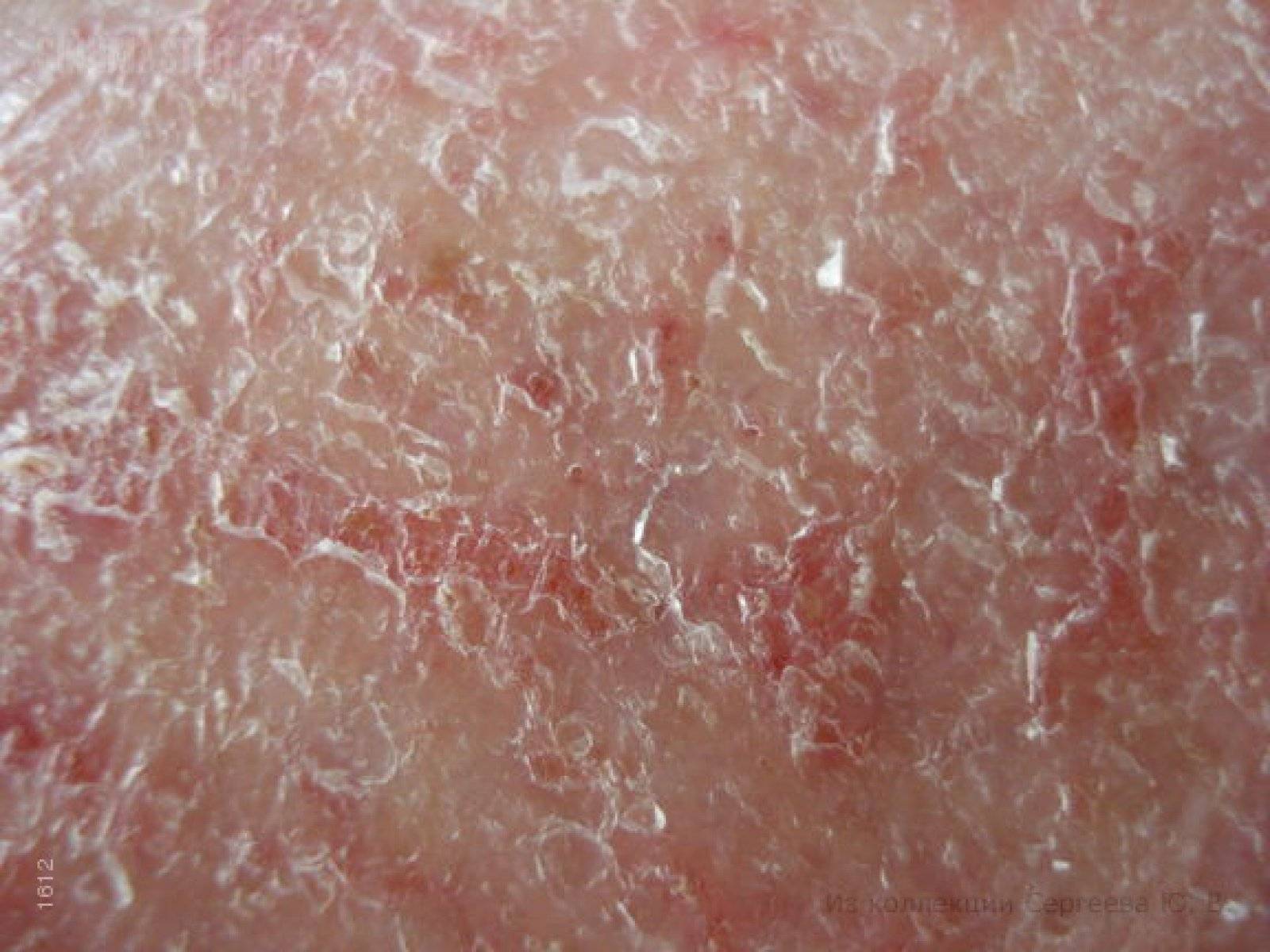
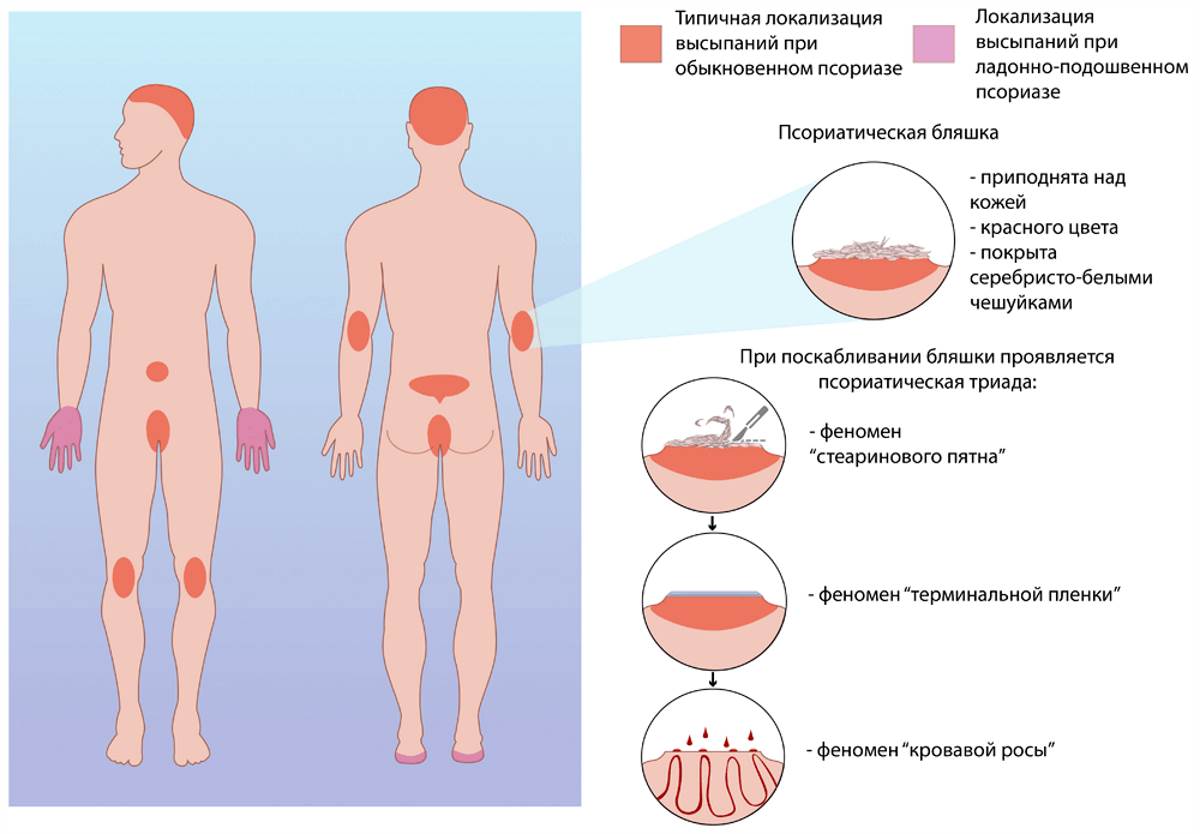
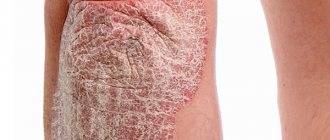
В этом случае болезнь вызывается раздражителями: синтетической, слишком плотной или колючей одежды, использование неподходящих моющих средств. Контактный дерматит поражает как ягодицы, так и область половых органов, бедра. Экзема вызывает сильный зуд, болевые ощущения. Псориаз. Это воспалительное заболевание, вызывающие зудящие чешуйчатые поражения кожи.
Высыпания могут проявиться как на всем теле, так и только на ягодицах. Кроме того, псориаза может поразить не только ягодицы, но и анальное отверстие, из-за чего могут появиться кровотечения при дефекации. У мужчин возможно появление высыпаний на члене. Псориаз усиливает на фоне нервных переживаний, стресса.
Важно! Сыпь на ягодицах, которая не проходит дольше 14 дней и сопровождается отделением чешуек, воспалением, кожными трещинами, требует срочного осмотра врачом и постановки диагноза. Самолечение сыпи на ягодицах может привести к кровотечениям, сильным повреждениям
Наиболее часто высыпание сопровождает следующие заболевания:
Обычно сыпь распространяется на ягодицы, область паха, бедра. Если на ягодицах появились гнойные высыпания, нужно срочно обратиться к врачу. Бактериальные инфекции. Различные бактерии, в том числе Staphylococci, могут вызвать появление зудящей красной или пузырьковой, гнойной сыпи.
При бактериальном заражении кожи могут появиться мокнущие образование, неприятный запах, выделение желтоватой, зеленоватой жидкости или гноя. Требуется немедленное лечение, так как инфекция может распространяться на другие участки тела, вызвать некроз тканей или заражение крови.
Вирусные болезни. Если появлению сыпи предшествовало покалывания, то это может быть признаком описывающего лишая или герпеса. Это вирусные заболевания, сопровождающиеся появлением зудящих, покрасневших участков кожи. При герпесе на коже появляются пузырьковые высыпания, болезненные и зудящие. При лишае кожа становится чувствительной, сыпь обычно красная, пятнистая.
Оба заболевания могут распространиться на зону гениталий. Кольцевидная гранулема. Красноватая или розовая сыпь бывает спровоцирована кольцевидной гранулемой – воспалительным процессом на коже. Происхождение болезни не установлено, однако болезнь обычно проходит без лечения.
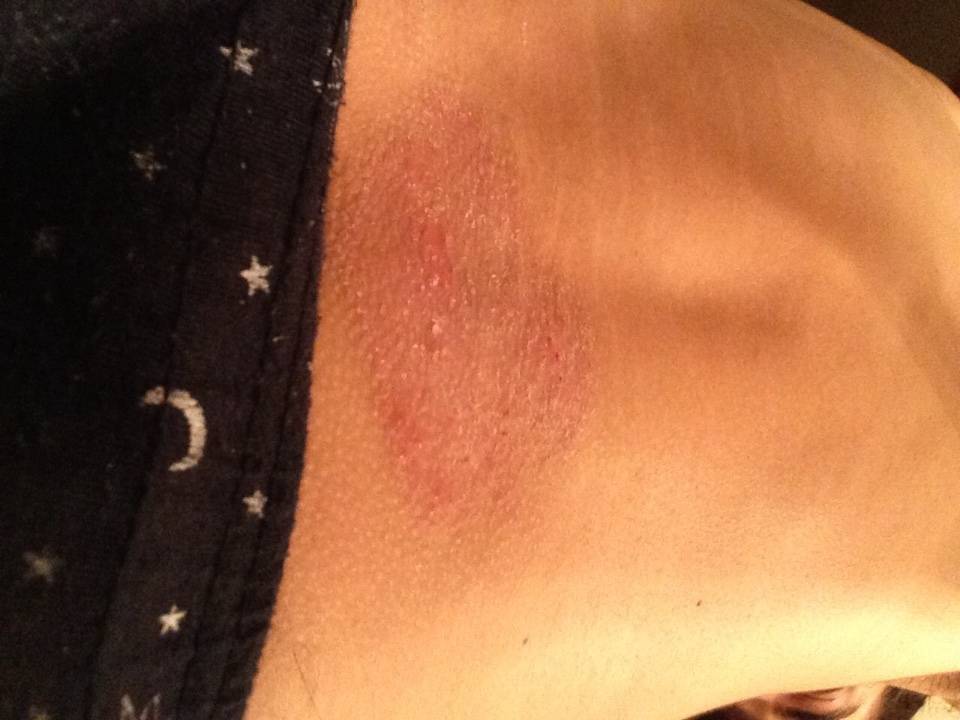
Опрелость. Сыпь в расщелине ягодиц нередко вызвана опрелостью, как на фото ниже. Это явление возникает при трении ягодиц при ходьбе, занятиях спортом. Риски повышаются при ношении теплой одежды и высокой температуре окружающей среды. Из-за этого кожа краснеет, шелушится, чешется, покрывается пятнами и может потрескаться и становится влажной.
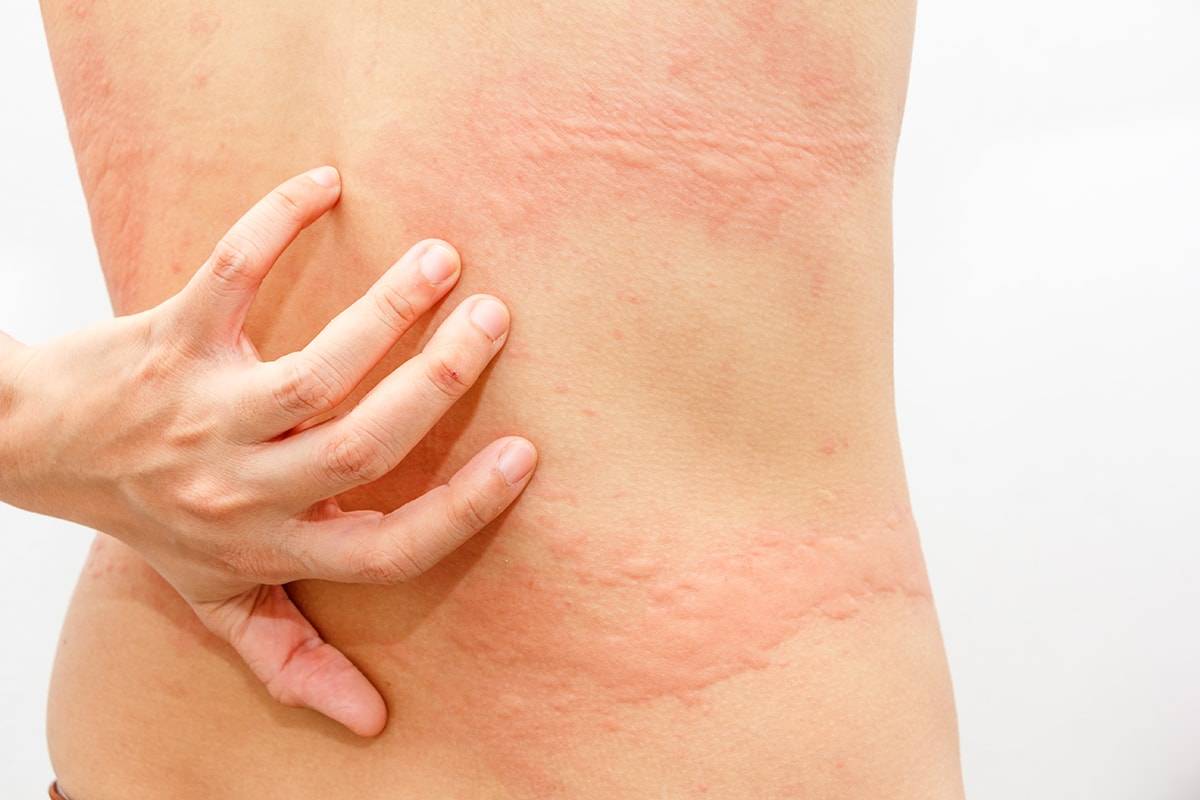
Крапивница. Приподнятые зудящие пятна при крапивнице могут покрывать любую часть тела, в том числе ягодицы. Крапивница бывает спровоцирована аллергической реакцией, солнечным светом, стрессом, экстремальными температурами. Тепловая сыпь. Это скопление небольших прыщей, образующих сыпь на ягодицах.
Возникает при блокировке потных протоков, которые превращаются в зудящие шишки. Тепловая сыть бывает красной или розовой, обычно проявляется пятнами. Без лечения кожа становится раздраженной, болезненной, шишки значительно увеличиваются. Это явление также вызвано ношением слишком теплой одежде или длительном нахождении в помещении с высокой температурой.
Вызвать ожог может неправильная дозировка косметических средств, в том числе избыточное добавление эфирного масла в воду для ванны или лосьон для тела. Укусы насекомых и педикулез. Часто за сыпь на ягодицах принимают единичные или множественные укусы насекомых. Место поражения имеет округлую форму, немного возвышаются над кожей, вызывает зуд.
Укусы на ягодицах чаще всего оставляют постельные клопы, комары или вши. Чесотка. Крошечные красные пятна с сильным зудом могут быть признаком чесотки. Это болезнь вызвана клещами, которые создают норы под кожей и вызывают иммунный ответ в виде воспаления, зуда. Чесотка может поразить область ягодиц и паха, также влиять на кожу запястий, живота.
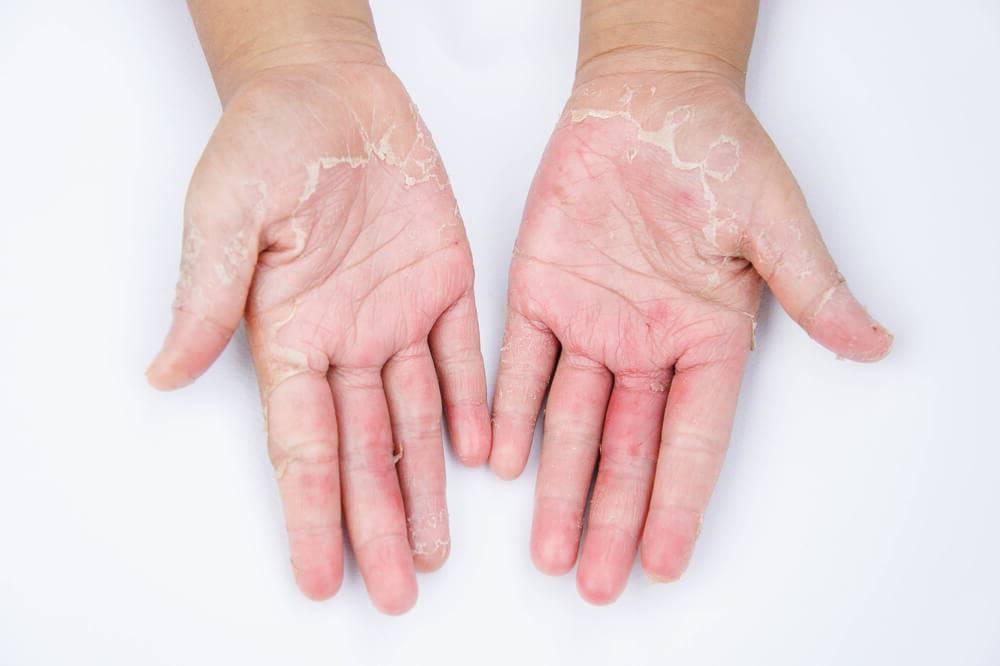
Что такое экзема, по каким причинам она возникает у детей?
И у взрослых, и у новорожденных экзема появляется из-за одних и тех же факторов, которые делятся на внутренние и внешние. Внутренние причины:
- Вирусы и бактерии. Попадая в околоплодные воды от матери, они проникают в кишечник плода и вызывают воспаление и нарушение функции ЖКТ. Кроме того, патогенные организмы синтезируют иммуноглобулины, провоцирующие аллергию и воспалительные процессы на коже. По этой причине экзема у грудничка наблюдается, если женщина во время беременности не занималась лечением инфекций.
- Дисбактериоз. Экзему часто выявляют у младенцев с дисбалансом кишечной микрофлоры.
- Нарушения в работе эндокринной системы, гормональный сбой (в подростковом возрасте).
- Глистные инвазии.
- Гипо- или гипервитаминоз.
К внешним факторам относят:
- прием лекарственных препаратов, вызывающих аллергию;
- стрессовые состояния;
- аллергия на гигиенические средства, пищевые продукты, бытовую химию, шерсть, синтетику, контактирующие с кожей ребенка;
- несбалансированное питание кормящей матери;
- ранний прикорм и/или введение в рацион потенциально аллергенных продуктов.
 Атопический дерматит – вариант экземы, возникающий из-за внешних факторов (подробнее в статье: как выглядит атопический дерматит на теле у детей: симптомы с фото)
Атопический дерматит – вариант экземы, возникающий из-за внешних факторов (подробнее в статье: как выглядит атопический дерматит на теле у детей: симптомы с фото)
| Классификация причин | Провоцирующие факторы |
| Внешние |
|
| Внутренние |
|
| Перинатальные |
|
Развитию заболевания способствуют разнообразные факторы:
- Наследственность – экзема у детей появляется чаще, если родители склоны к аллергии;
- Патологии нервной системы – вызваны сбоем в работе нервной системы, симптомы появляются после перенесенного стресса или потрясения;
- Повышенная чувствительность кожи – индивидуальный фактор, вызванный высокой восприимчивостью к внешнему влиянию;
- Иммунодефицит – врожденный и приобретенный, сбой в работе иммунной системы приводит к развитию аллергических реакции;
- Инфекционные болезни хронической формы;
- Склонность к аллергическим реакциям;
- Несоблюдение гигиены, неправильное проведение ухода (использование средств с химическими отдушками).
Искусственной вскармливание может стать возможной причиной. Материнское молоко является естественным способом укрепления иммунитета. Отказ от него в пользу смесей не может компенсировать поступление в организм ребёнка необходимых питательных веществ.
Причины появления
Дерматит у детей
- если родители аллергики;
- в случае несоблюдения мер гигиены при уходе за кожей ребёнка;
- если у матери наблюдались различные инфекции в период вынашивания ребёнка;
- когда в районе, где проживает семья, ужасная экологическая обстановка, грязный воздух;
- при злоупотреблении лекарственными препаратами в период беременности;
- при кормлении малыша неправильно подобранной детской смесью, раннем прикорме;
- в случае осложнённой беременности и родов;
- при кормлении ребёнка аллергенными продуктами (яйцами, шоколадом).
Все виды дерматита удастся вылечить исключительно под контролем врача-дерматолога. Все зависит от причины возникновения заболевания. Курс лечения подбирается индивидуально к каждому малышу.
Как долго лечится пеленочный дерматит?
Если для уничтожения отдельных проявлений пеленочного дерматита достаточно регулярно устраивать для ребенка воздушные ванны, то запущенное заболевание требует медикаментозного лечения, включающего и антибиотики. Чаще всего при пеленочном дерматите врач прописывает следующие медикаментозные препараты.
Предлагаем ознакомиться Чем отличается себорея от псориаза – основные симптомы. Чем отличается себорея от псориаза?
Таблица. Препараты при пеленочном дерматите.
Купать ребенка нужно ежедневно, процедура длится 15-20 минут. Каждый раз в воду доливают травяные отвары. Особенно эффективна для лечения детей с пеленочным дерматитом череда.
Купание при пеленочном дерматите
После водных процедур, промокательными движениями осушить кожу ребенка. Если на кожных покровах есть пересушенные участки, обрабатывают специальным кремом или детским маслом. В случае мокнущей кожи, подсушивают средствами детской лечебной косметики.
Возможные осложнения дерматита
Кандидозный пеленочный дерматит не поддается традиционному лечению, нередко наблюдаются рецидивы заболевания при ослаблении иммунитета ребенка. Все осложнения сопровождаются ухудшением самочувствия грудничка. Повышается температура, пропадает аппетит. Малыш часто хнычет и неспокойно спит. Перечисленные факты свидетельствуют о необходимой серьезности и последовательности лечения пеленочного дерматита.
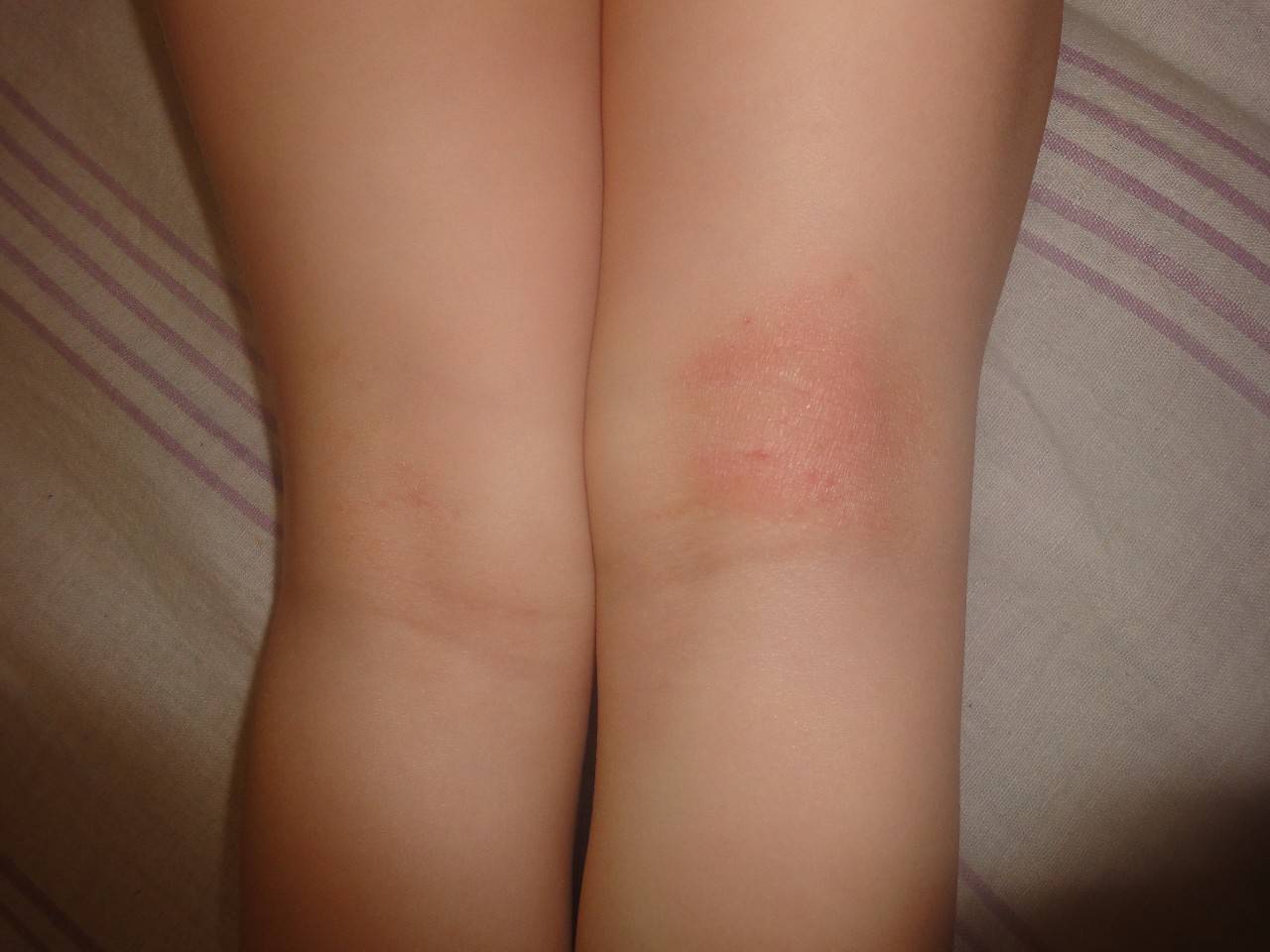
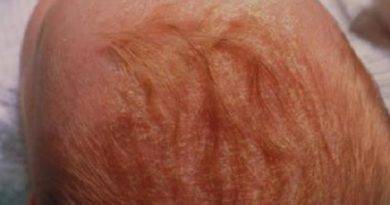
Пеленочный дерматит у грудничков наблюдается в области ягодиц и внутренней поверхности бедер. На его появление влияют несколько факторов:
- механические раздражители – ткань или подгузник трется о нежную кожу малыша;
- химическое воздействие – негативное влияние аммиака, ферментов стула и солей жирных кислот;
- физические факторы – избыточная потливость, влажность и температура влияют на появление опрелостей;
- нарушение микрофлоры – кишечная палочка и другие патогенные и условно-патогенные микроорганизмы.
Пеленочный дерматит у новорожденных наиболее часто возникает из-за нарушений общих правил гигиены. Использование недопустимых марлевых подгузников и пеленок, несвоевременная смена мокрого или грязного подгузника увеличивает опасность возникновения опрелостей.
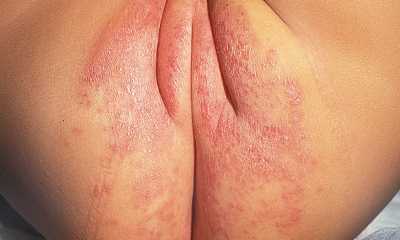
Есть ряд детских болезней, с которыми вероятность заболеть пеленочным дерматитом резко увеличивается – аллергия, атопическая экзема, нарушение водно-солевого обмена, непостоянный стул, повышенное содержание аммиака в моче, иммунодефицит.
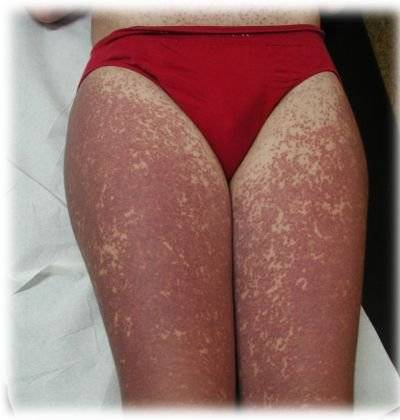
Пеленочный дерматит по некоторым данным охватывает от 30 до 50% грудных детей, наиболее распространена болезнь среди девочек. Воспаление может быть локализованным с небольшой площадью поражения в виде красноты на коже, встречаются и более тяжелые случаи пеленочного дерматита с глубоким повреждением кожных покровов.
Пеленочный дерматит у мальчиков (фото внизу) встречается реже, нежели у девочек. Это связано с особенностью строения гениталий. Искусственное вскармливание часто вызывает аллергический дерматит у детей, который может дать красноту и сыть по всему телу.
Заболевание может возникнуть в первую неделю жизни. Пеленочный дерматит у детей (фото 3) провоцируют недосушенные пеленки, плохо выполосканные либо выстиранные несоответствующими порошками. Огромное значение в развитии заболевания играет одновременное воздействие кала и мочи. На фоне пеленочного, может проявиться и атопический дерматит у детей, если имеется наследственное предрасположение.
Если на теле ребенка появились участки яркого красного цвета с гнойничками, значит начался кандидозный пеленочный дерматит (фото 4). Чаще всего проявление этого типа заболевания бывает на первом году. Кандидозный дерматит имеет свои характерные признаки:
- естественные складки покрываются потничкой;
- мочеиспускание при поражении промежности вызывает плач;
- проявление волдырей, творожистого налета.
Диагностика заболевания
Поставить точный диагноз сможет врач дерматолог. Кроме визуального осмотра, специалист назначит пройти аллергологическое обследование и исследование иммунной системы. А также может потребоваться консультация других специалистов, а именно иммунолога, диетолога и аллерголога. Некоторым пациентам назначают микроскопическое обследование на выявление грибков. Врач проведет тщательное обследование для того, чтобы исключить трихофитию, чесотку и другие неприятные заболевания.
Диагностировать болезнь у детей достаточно сложно. Потому что малышам, возрастом младше двух лет, не делают аллергопробы из-за того, что кожный анализ и исследование крови не смогут дать точную информацию. Выявить аллерген у детей можно путем исключения продуктов питания и моющих средств. Если ребенок находится на грудном вскармливании, то исключают продукты питания из рациона матери. Детям, находящимся на искусственном вскармливании, необходимо заменить детскую смесь.
Детям старшего возраста проводят исследование крови и кожный анализ. При проведении кожного анализа пациенту прокалывают кожу и вводят аллерген (пыль, цветочную пыльцу). Покраснение кожи в месте прокалывания свидетельствует о наличии аллергической реакции на введенный компонент. Перед проведением анализа нельзя употреблять антигистаминные средства.

Ребенка нужно обезопасить от моющих средств
Первая помощь при заболевании
Чтобы снизить вызванный дерматитом дискомфорт, рекомендуется сделать следующее:
Устранить провоцирующий фактор. Наиболее часто причиной болезни служат косметические средства для ухода за кожей или ношение белья из синтетических тканей, реже поражение кожи ягодиц происходит из-за бактерий и вирусов. Нужно носить белье из хлопчатобумажной ткани, а для проведения гигиены использовать детскую противоаллергенную косметику
Очень важно, чтобы при дерматите область ягодиц не сдавливалась облегающей верхней одеждой.
Коррекция питания. Стоит отказаться от продуктов, содержащих консерванты, уменьшить в меню количество жирной, острой и жареной пищи (лучше от этих продуктов полностью отказаться на время лечения).
Борьба с зудом
Антигистаминные препараты уменьшают отечность, снижают зуд и другие дискомфортные ощущения. Для длительного лечения противоаллергические средства подберет врач, но в качестве первой помощи можно выпить Супрастин или Диазолин, не превышая указанную в инструкции дозировку. Дополнительно рекомендуется принять успокоительные средства на растительной основе (пустырник или валерьянку) для снижения раздражительности, вызванной дискомфортом от дерматита.
Применение негормональных мазей. Хороший эффект на начальной стадии заболевания дает использование Цинковой мази, Эплана или Бепантена. На ранних стадиях проявления патологии эти мази оказывают хороший лечебный эффект, устраняя отеки, снимая раздражение и способствуя регенерации кожи.
Использование рецептов народной медицины. Ванны с шалфеем, ромашкой, календулой или корой дуба успокоят раздраженную кожу и ускорят ранозаживление.

Другие средства для самопомощи использовать не рекомендуется. Медикаментозную терапию подбирает дерматолог с учетом формы болезни.