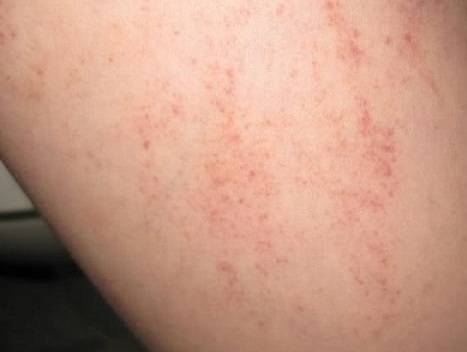
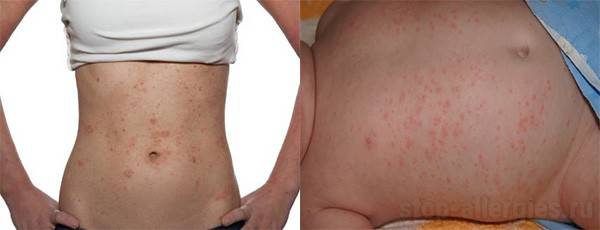
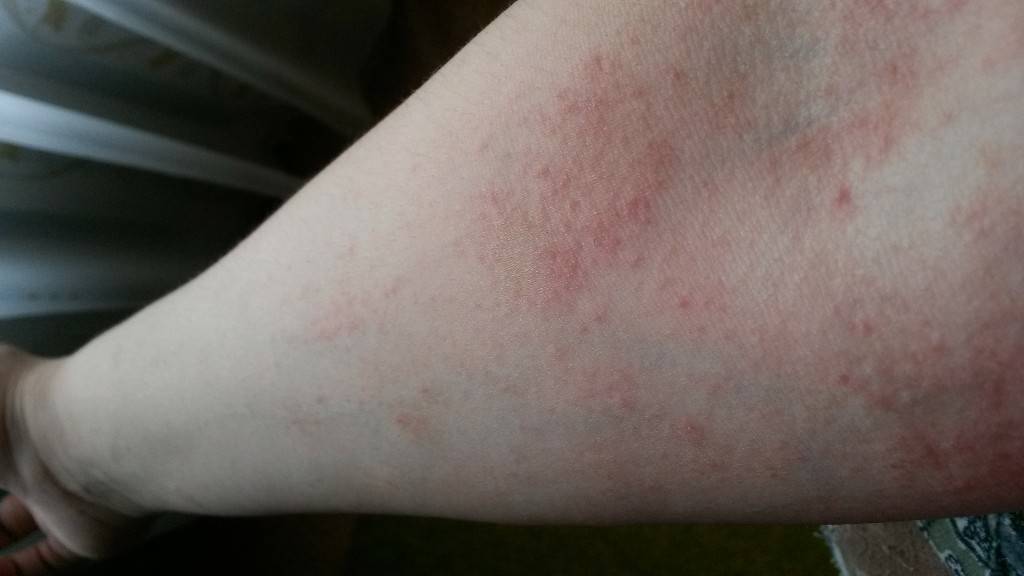
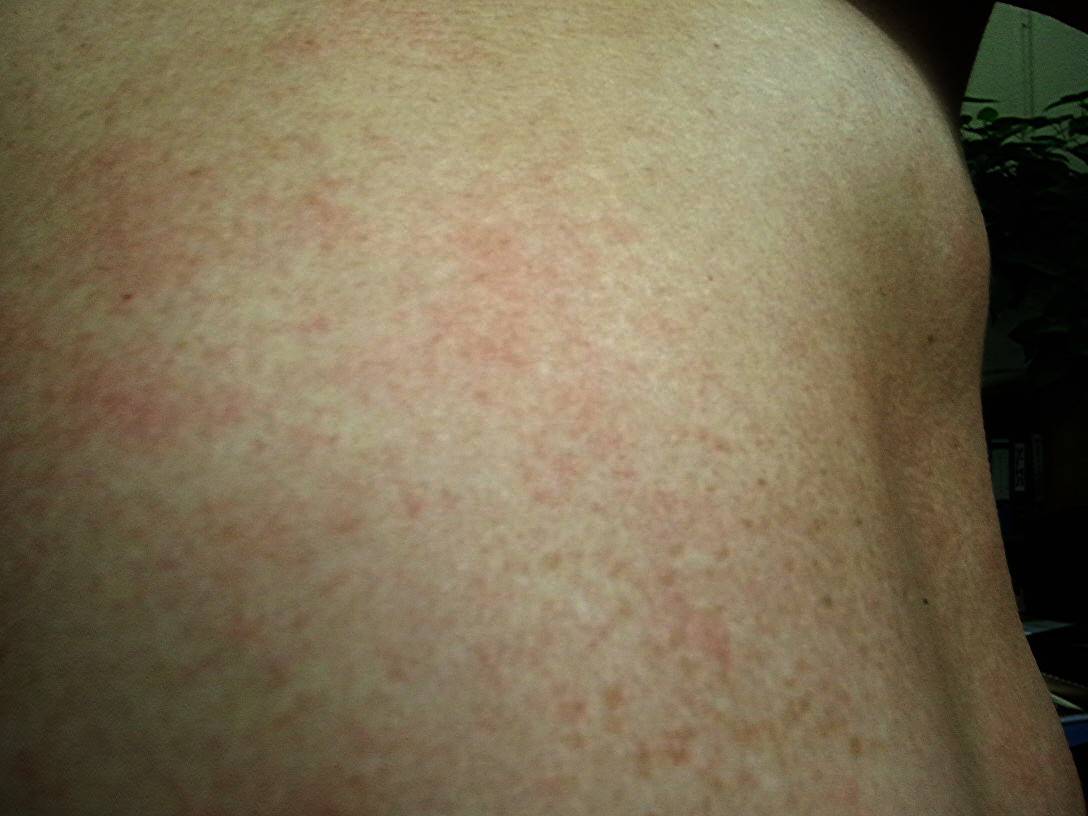
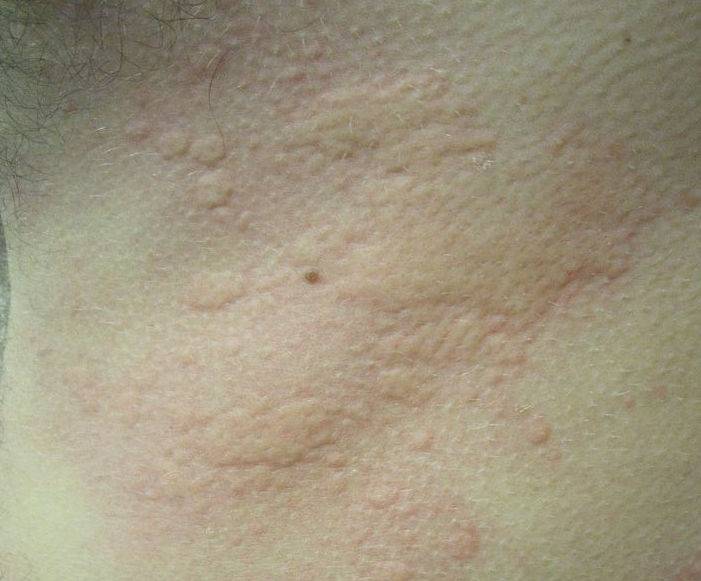
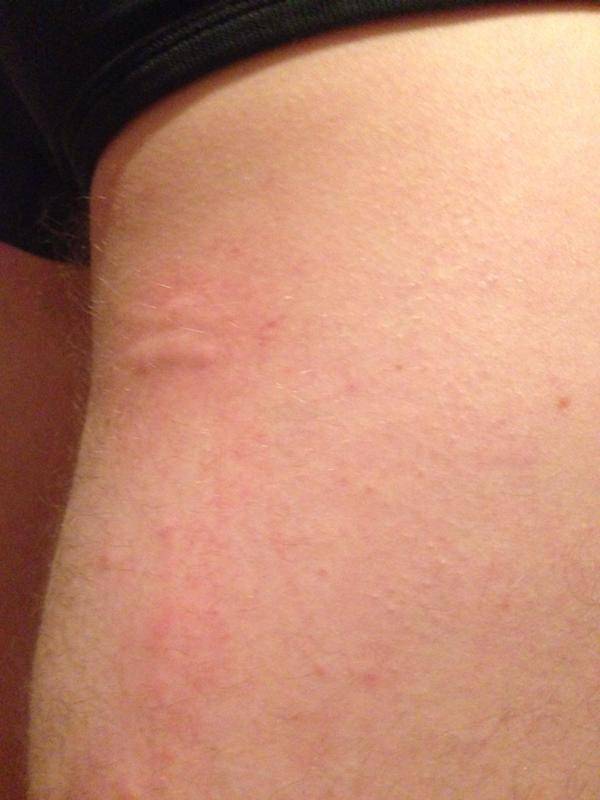
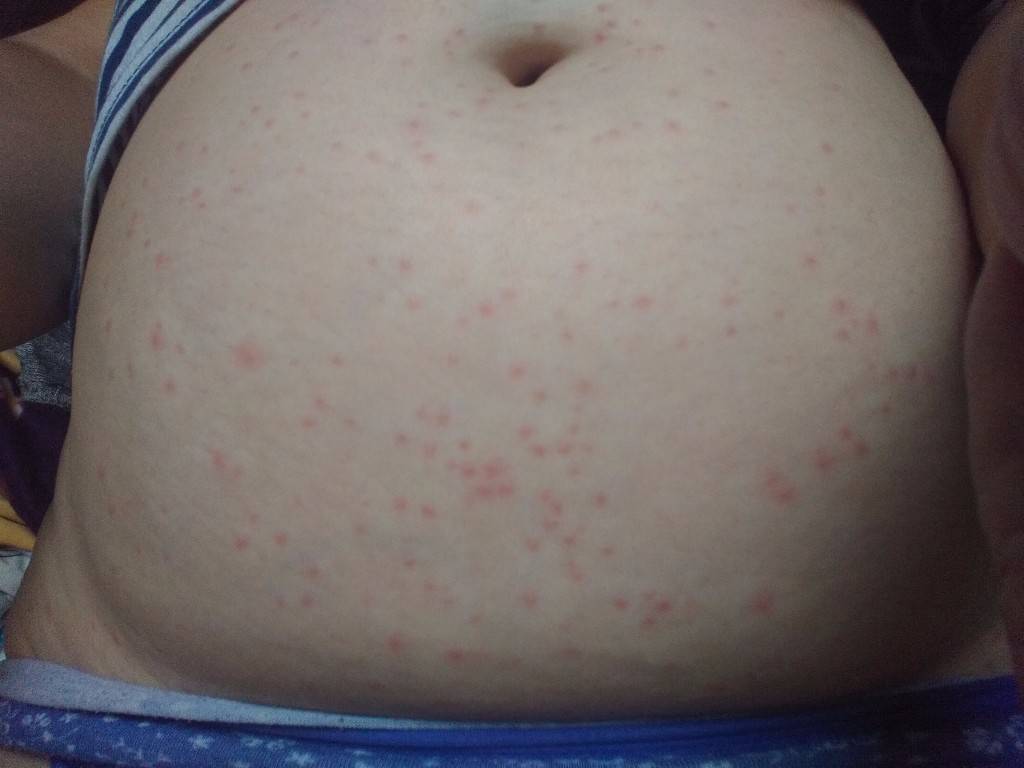
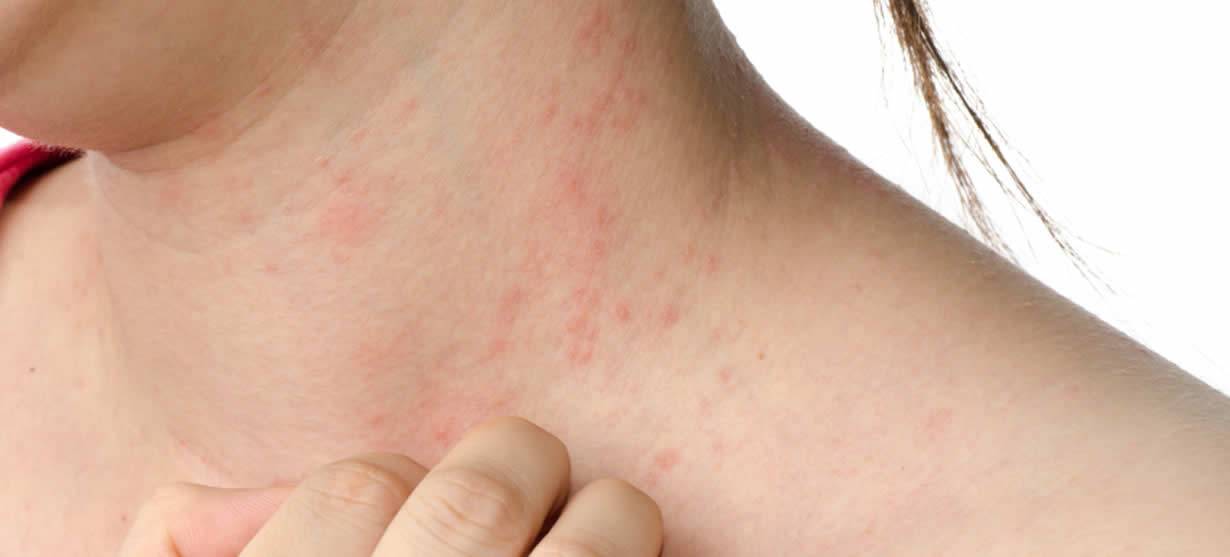
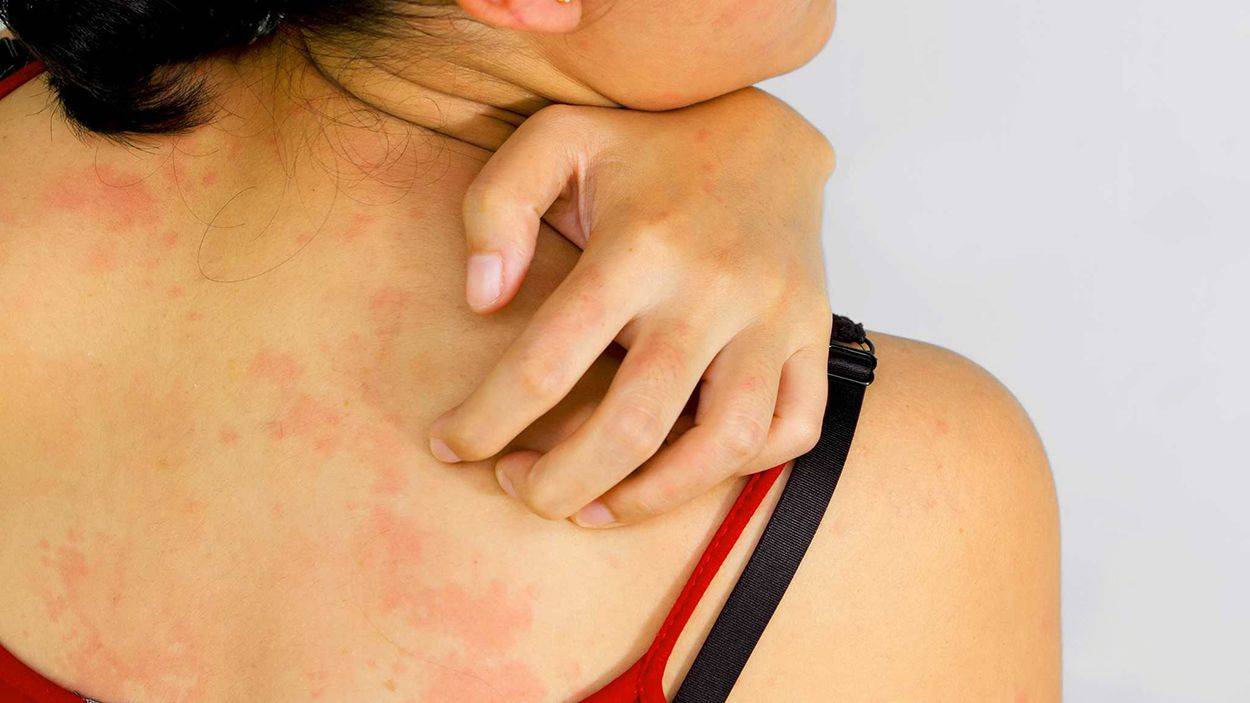
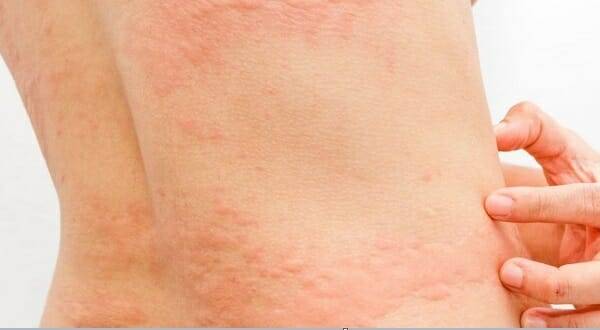
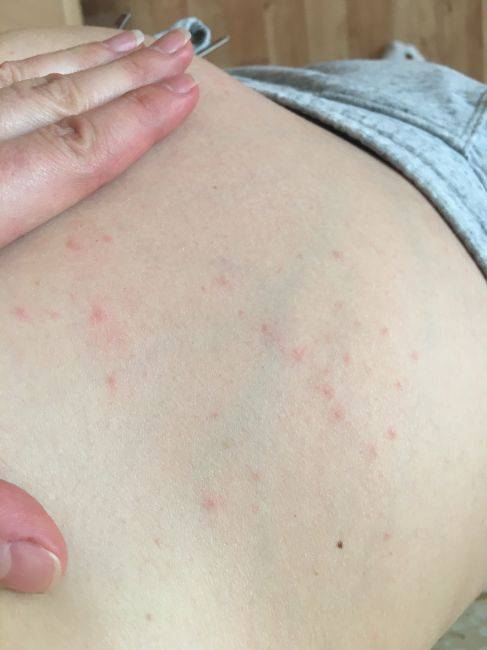
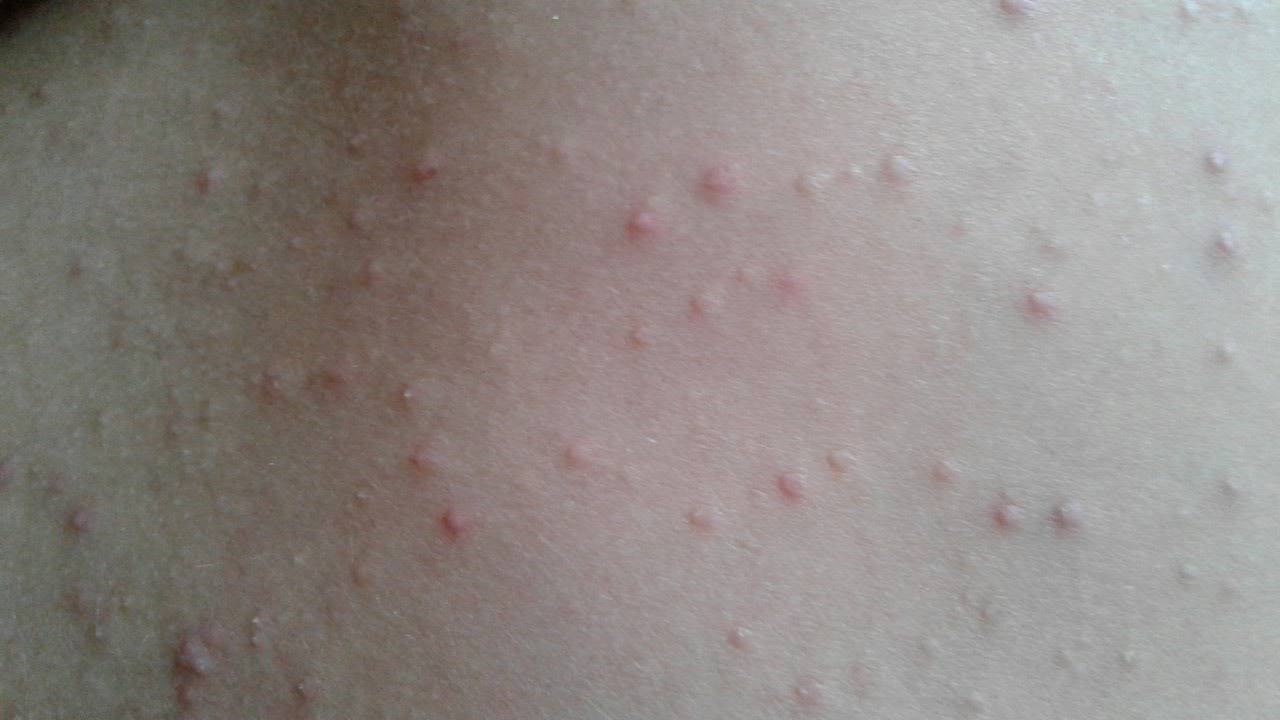
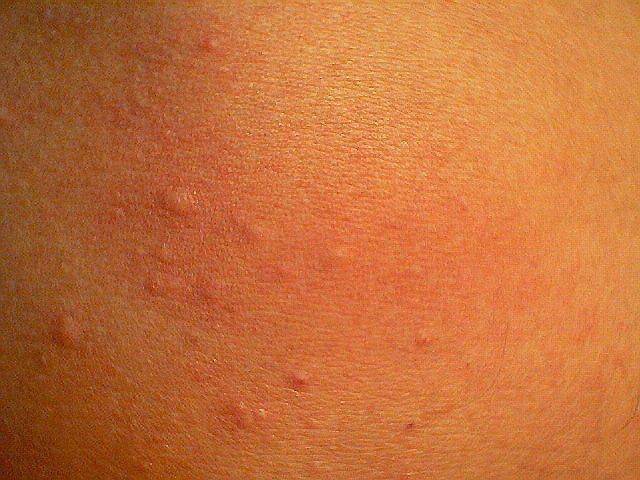
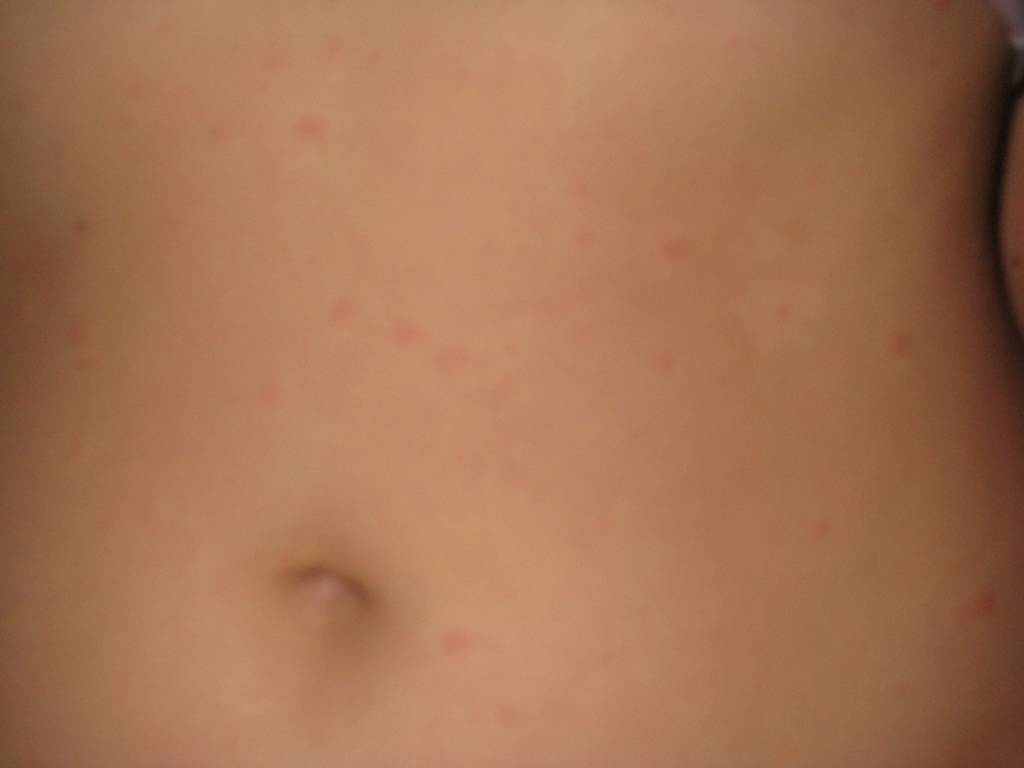
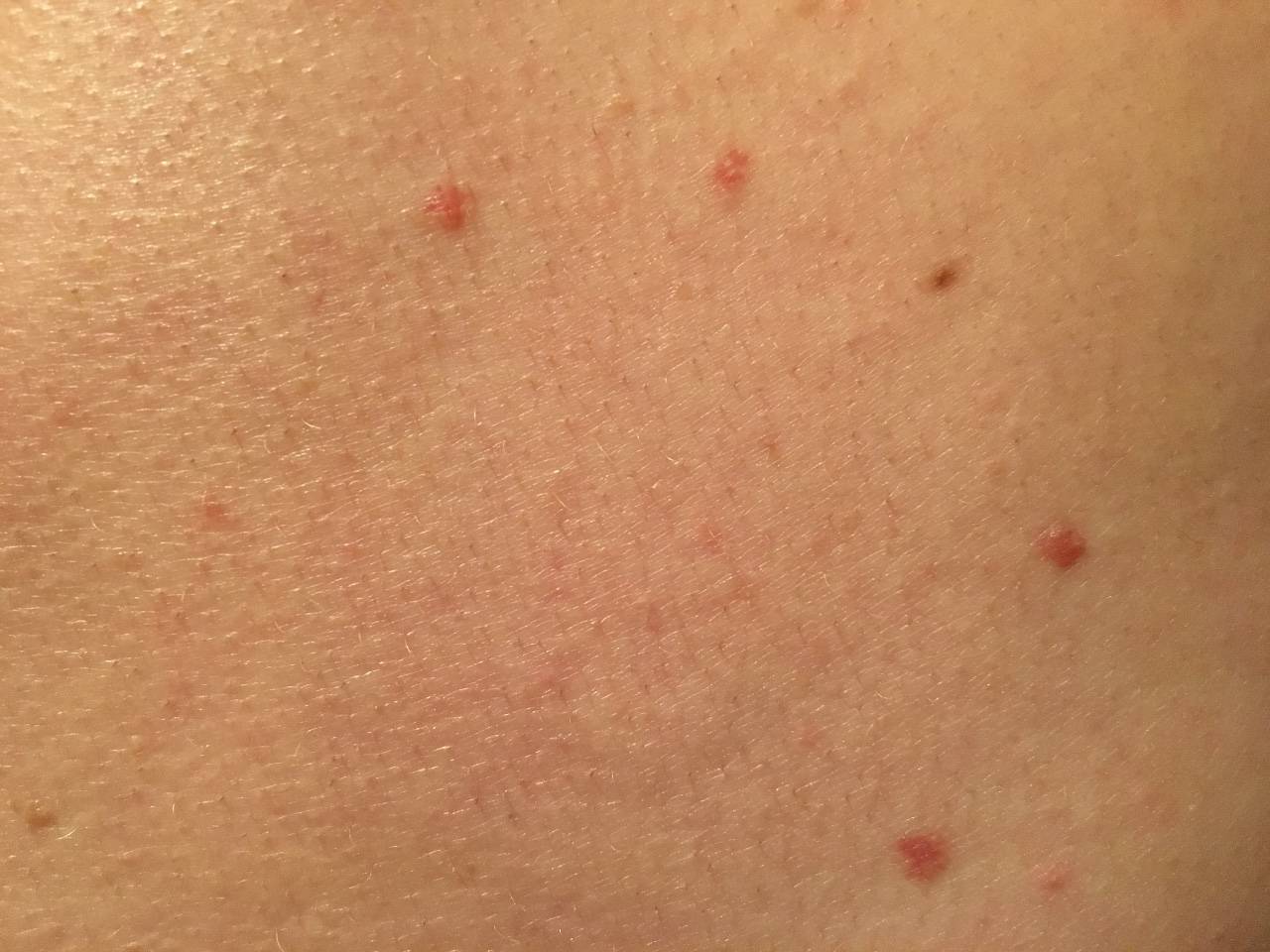
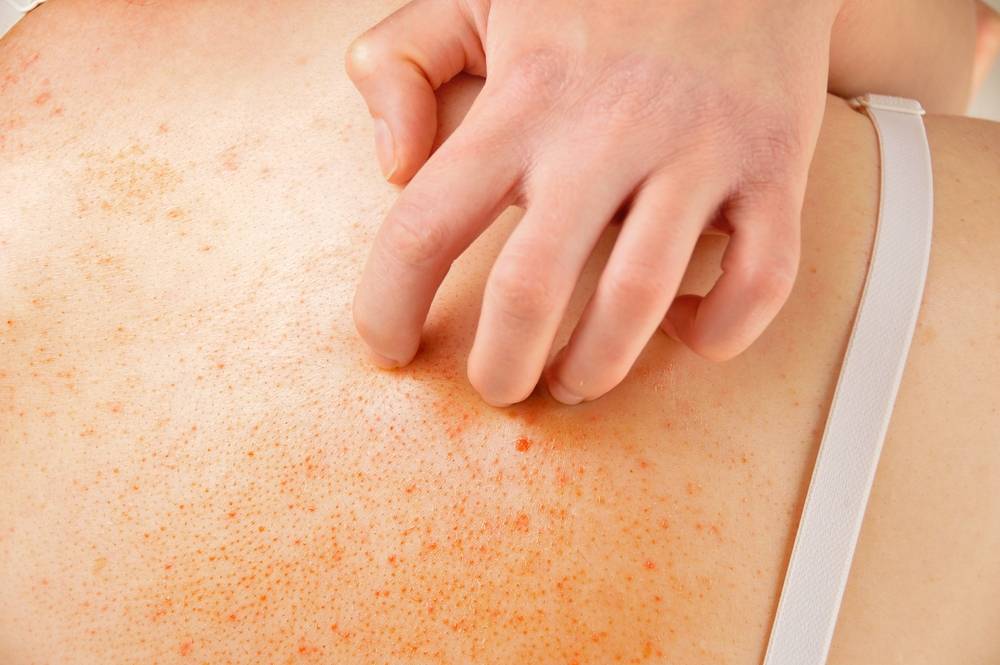
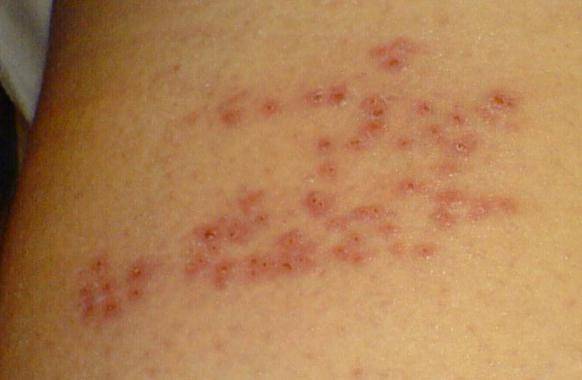
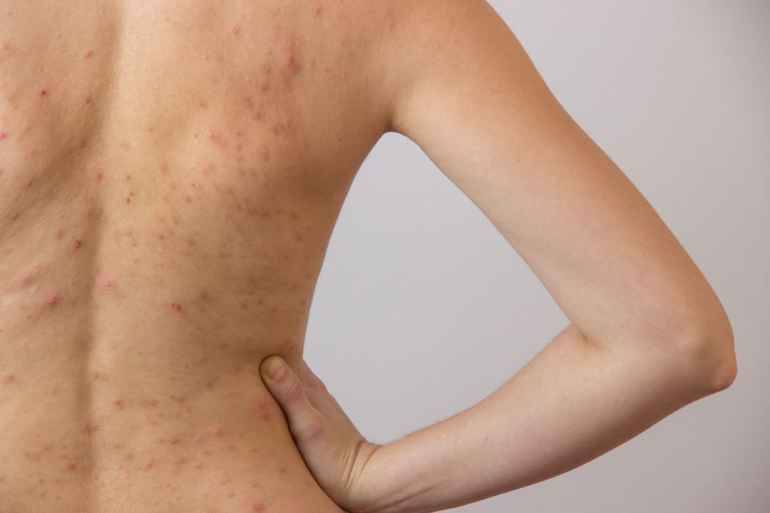
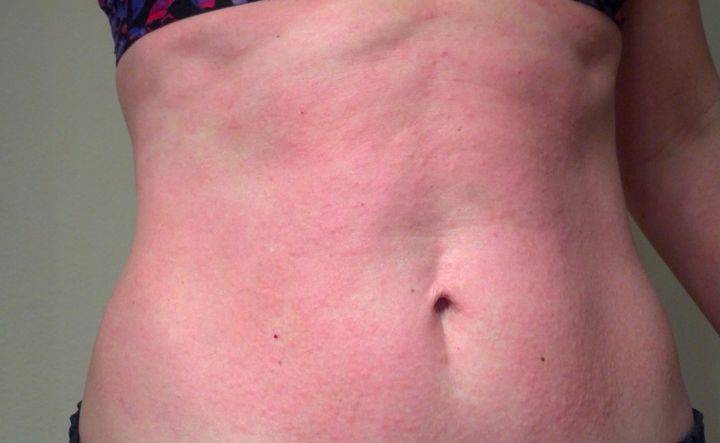
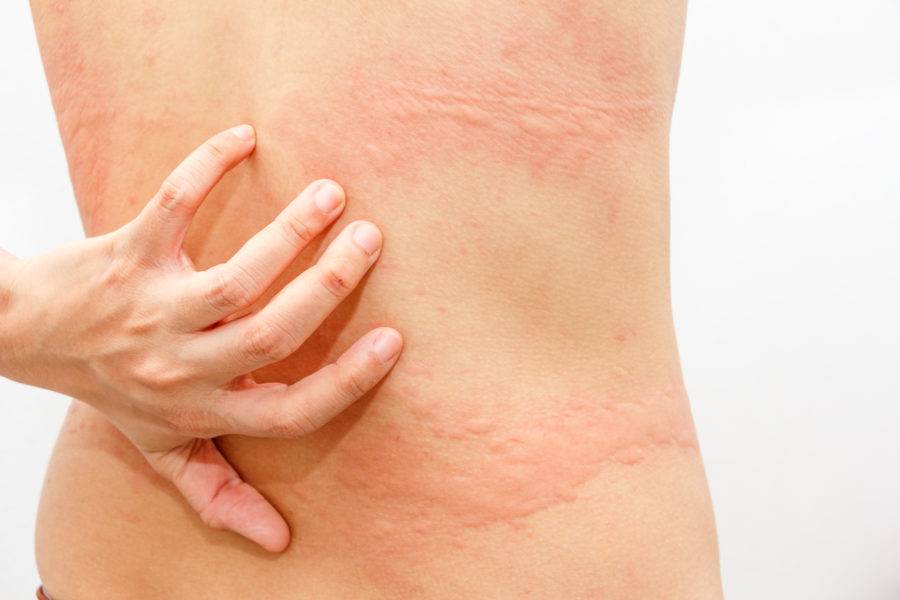
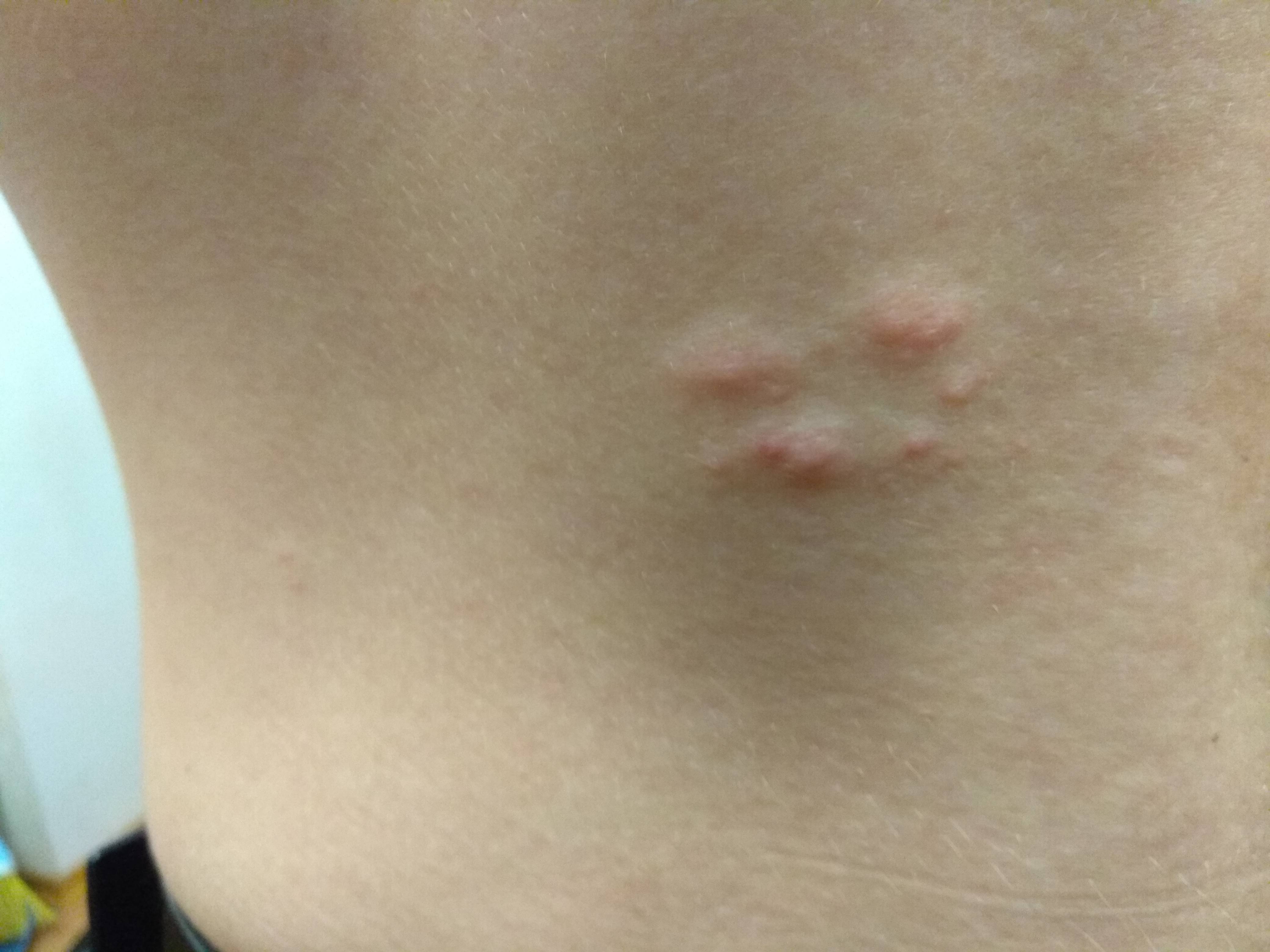
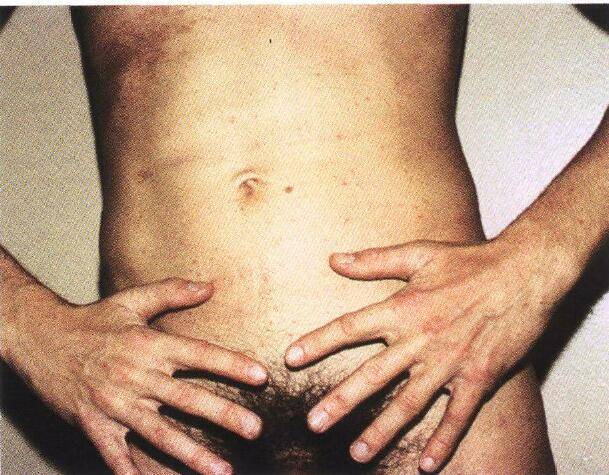
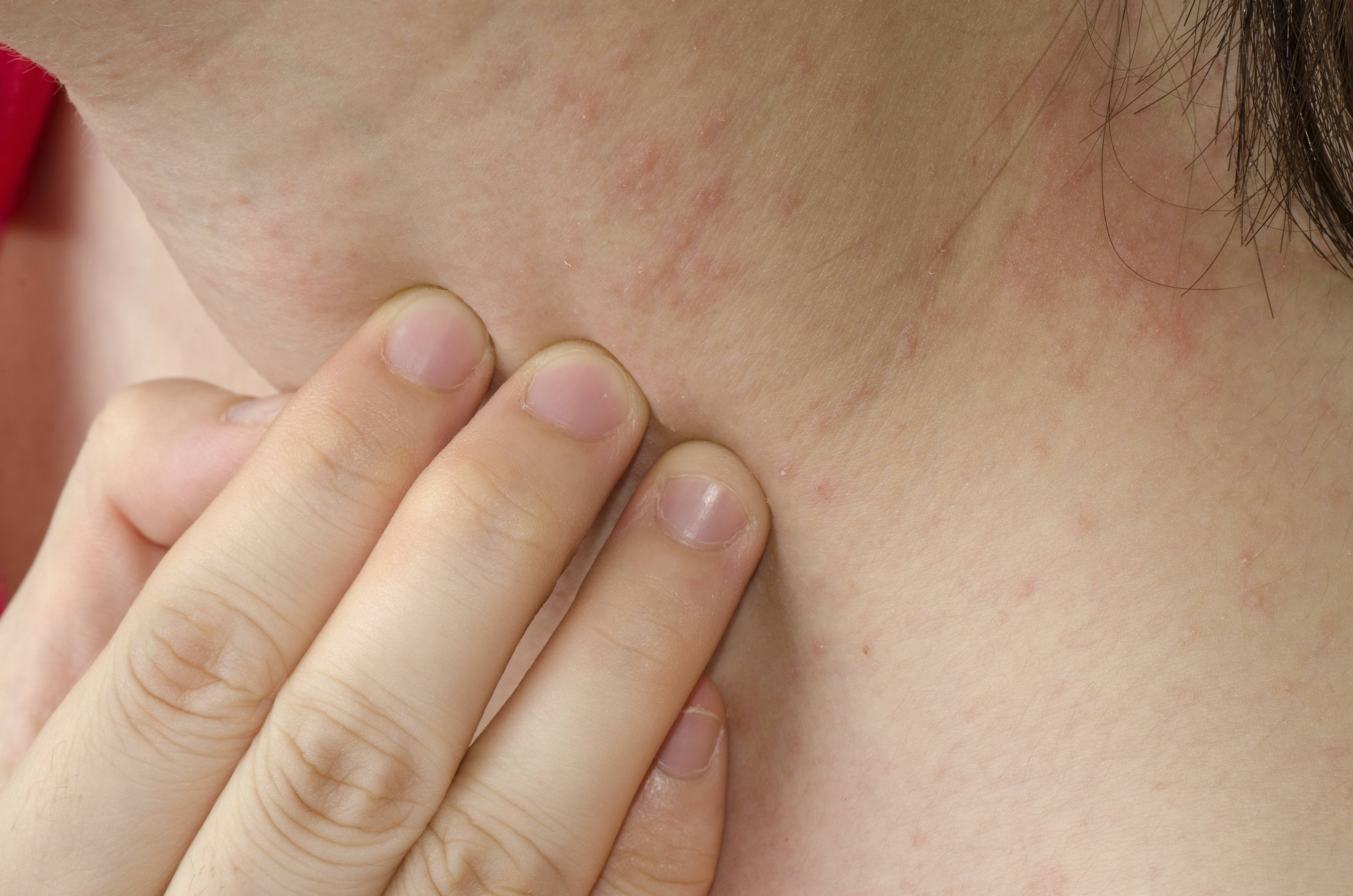
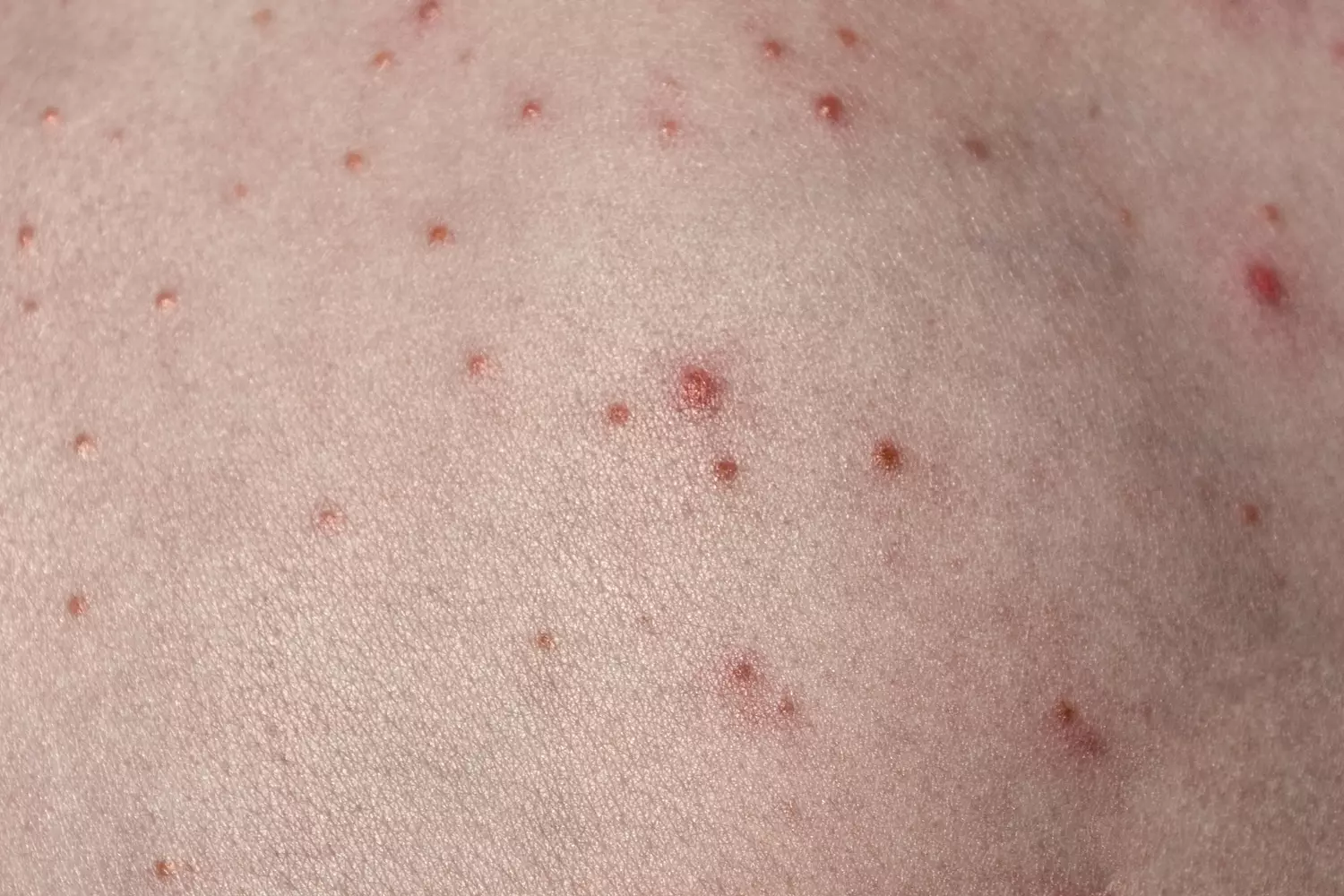
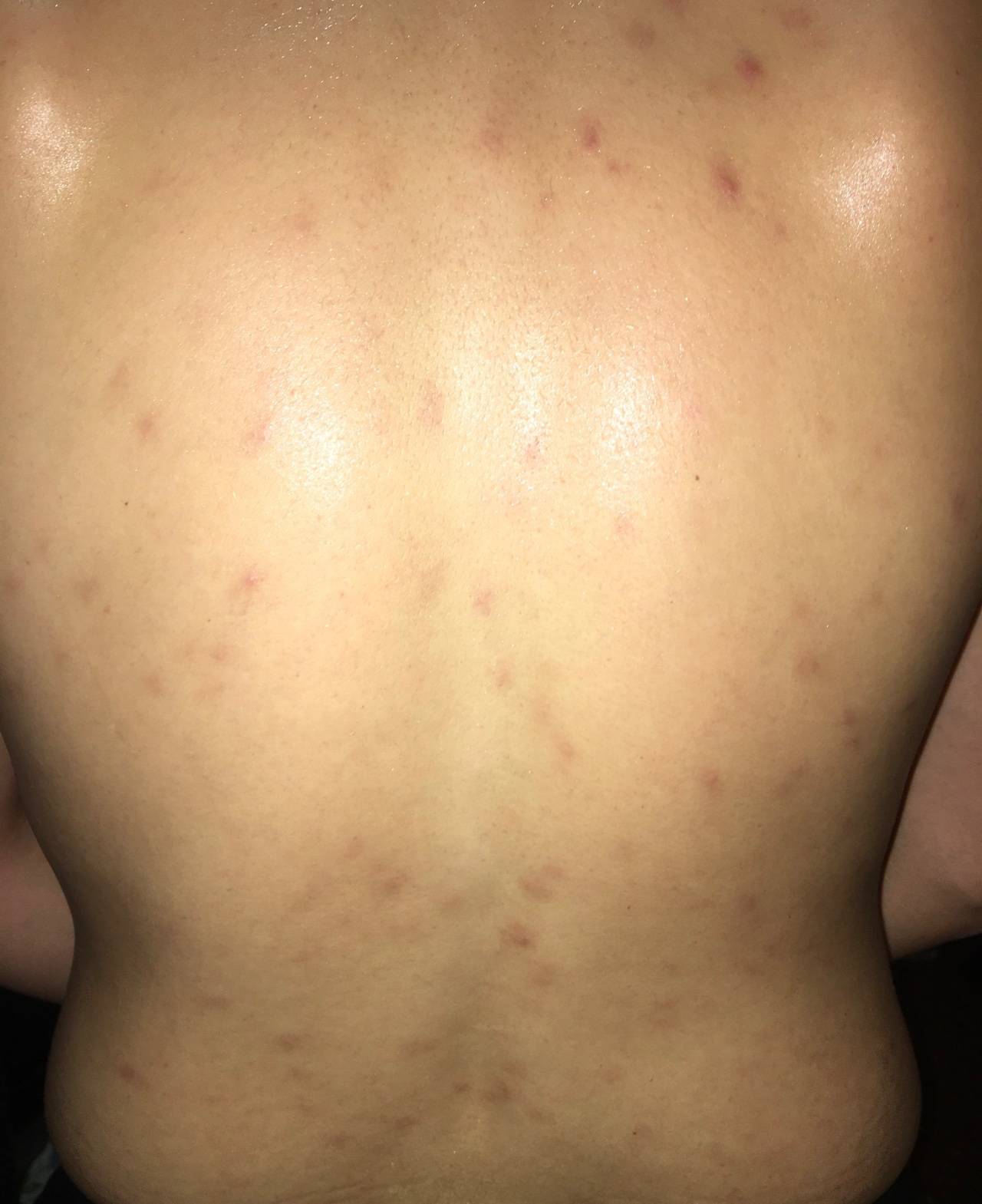
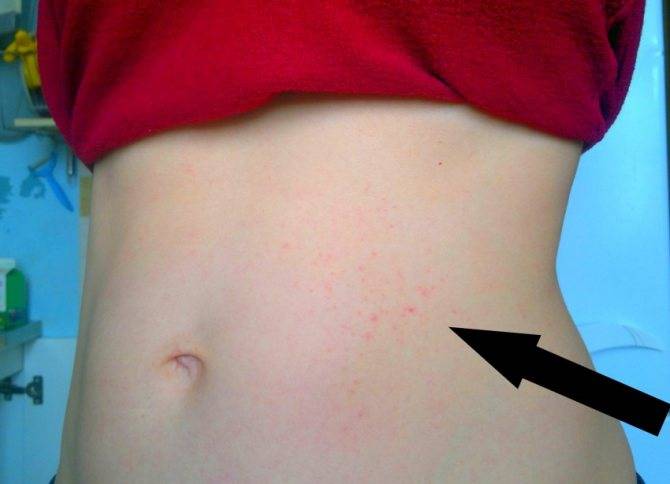
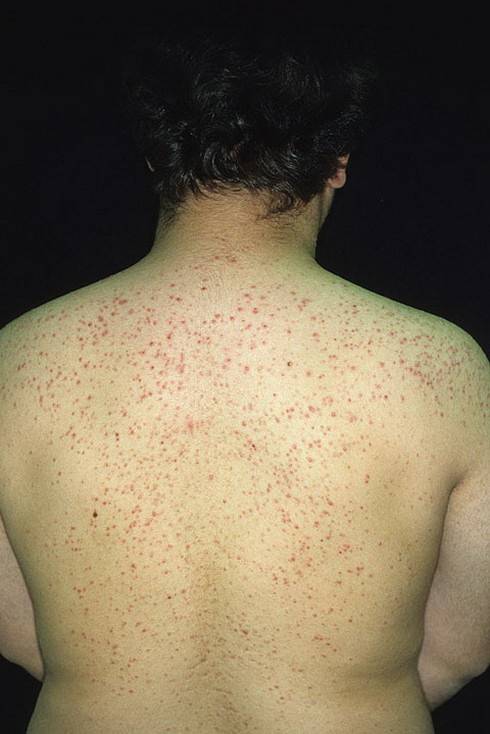
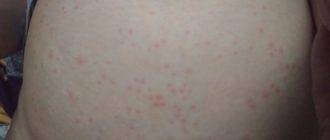
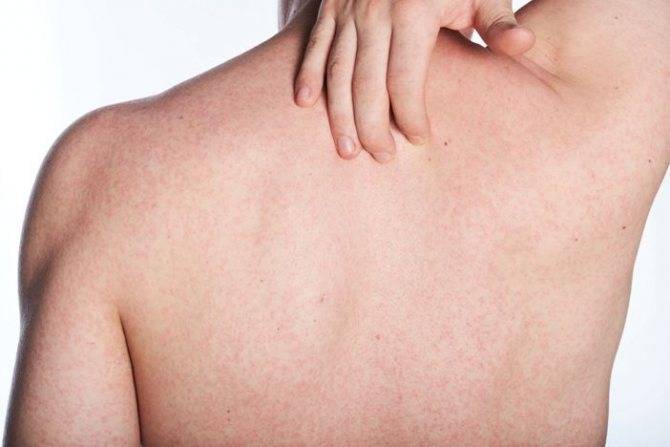
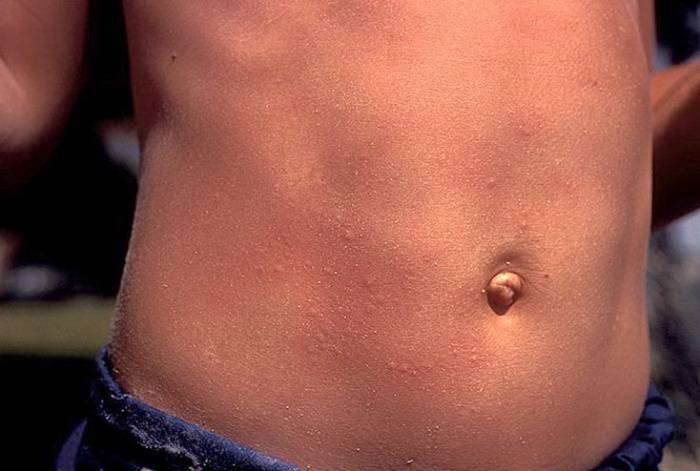
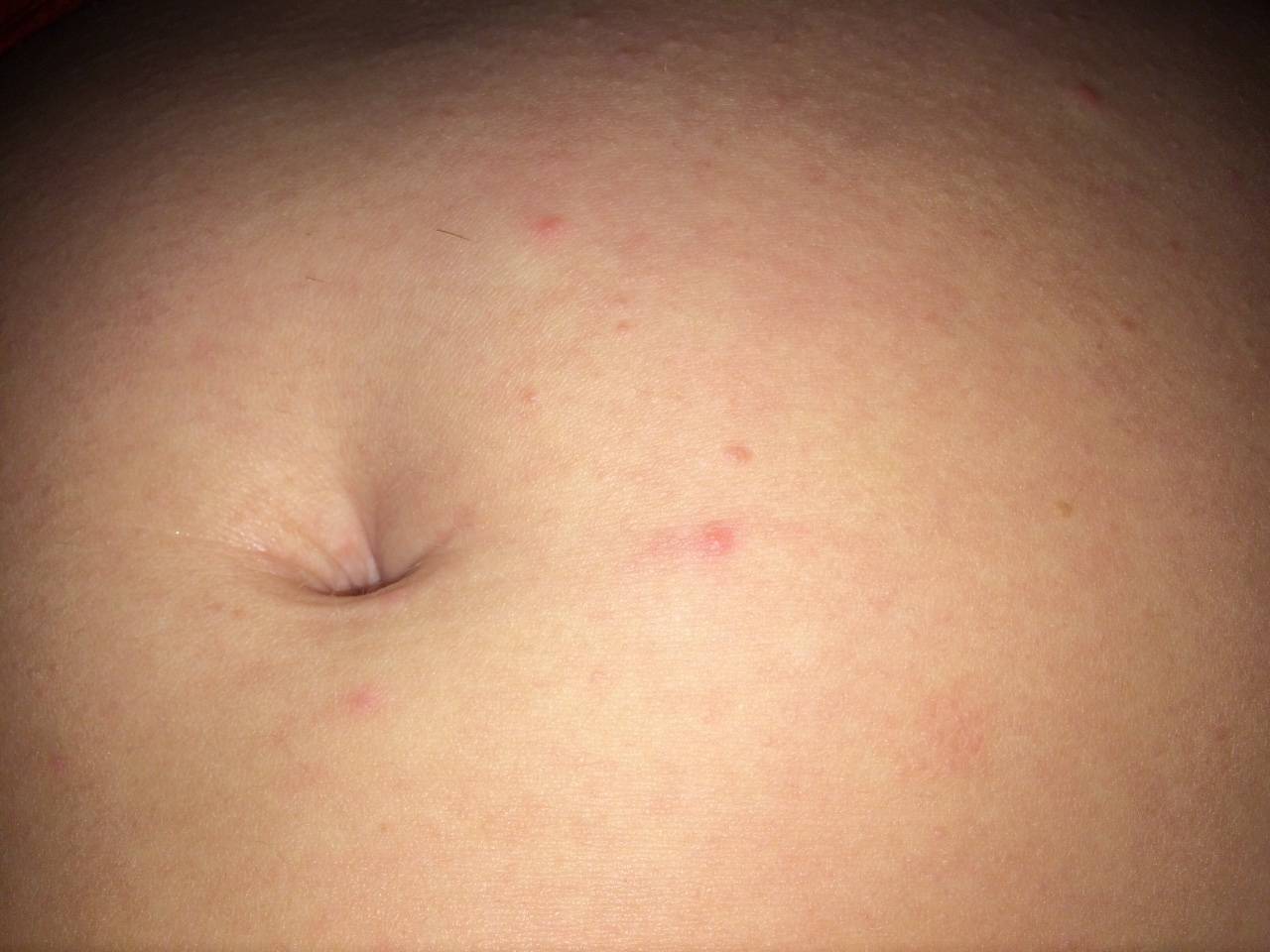
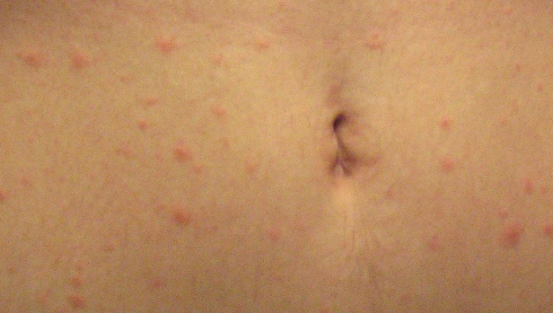
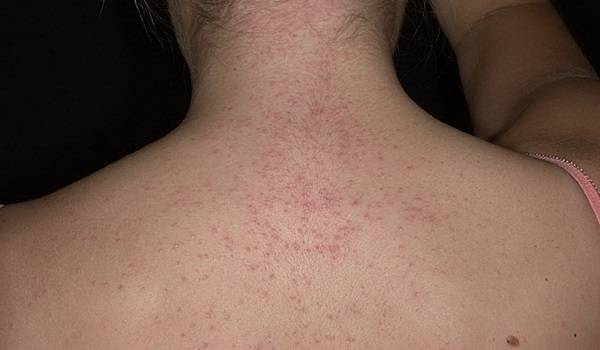
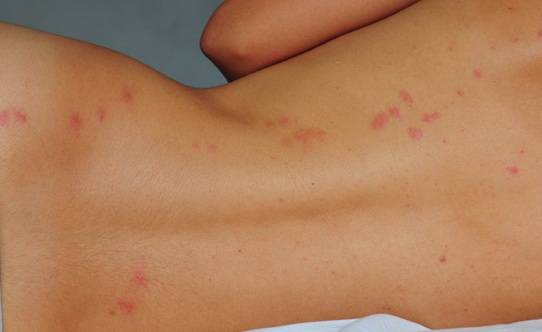
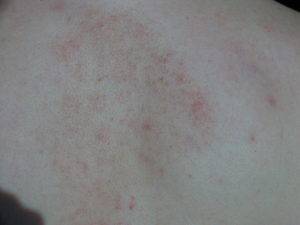
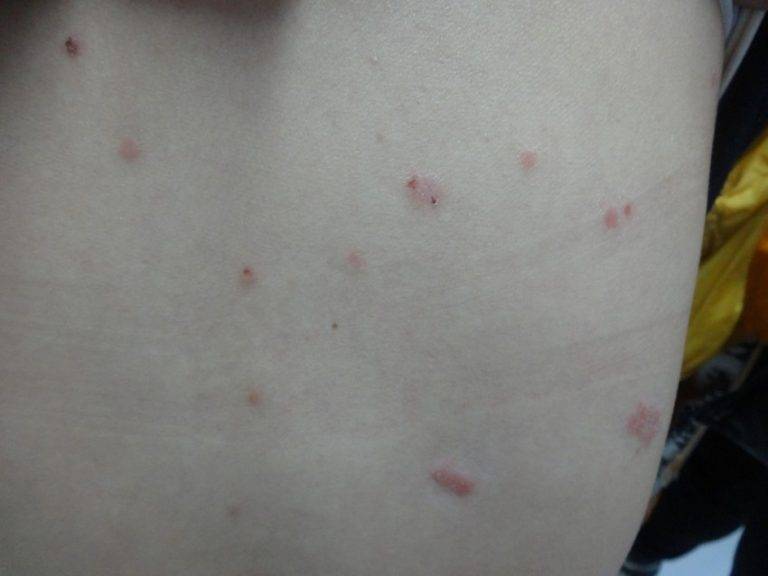
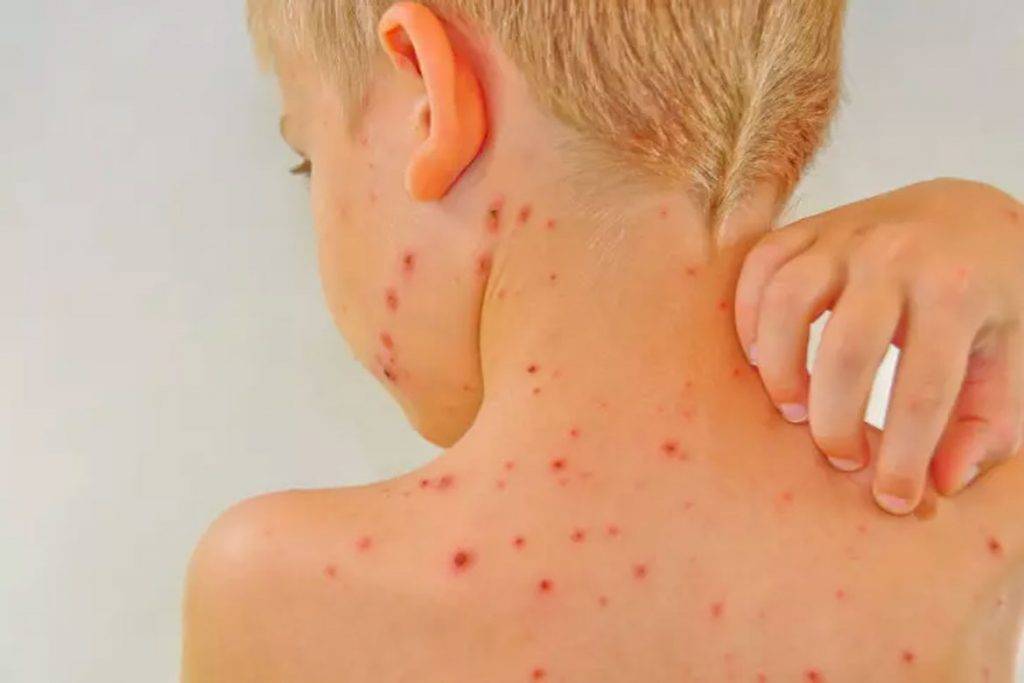
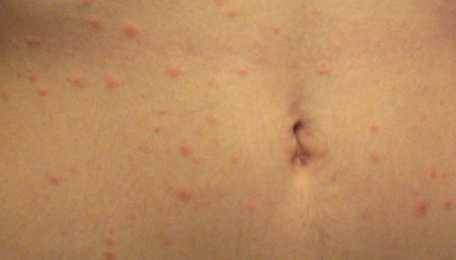
Что такое чесотка?
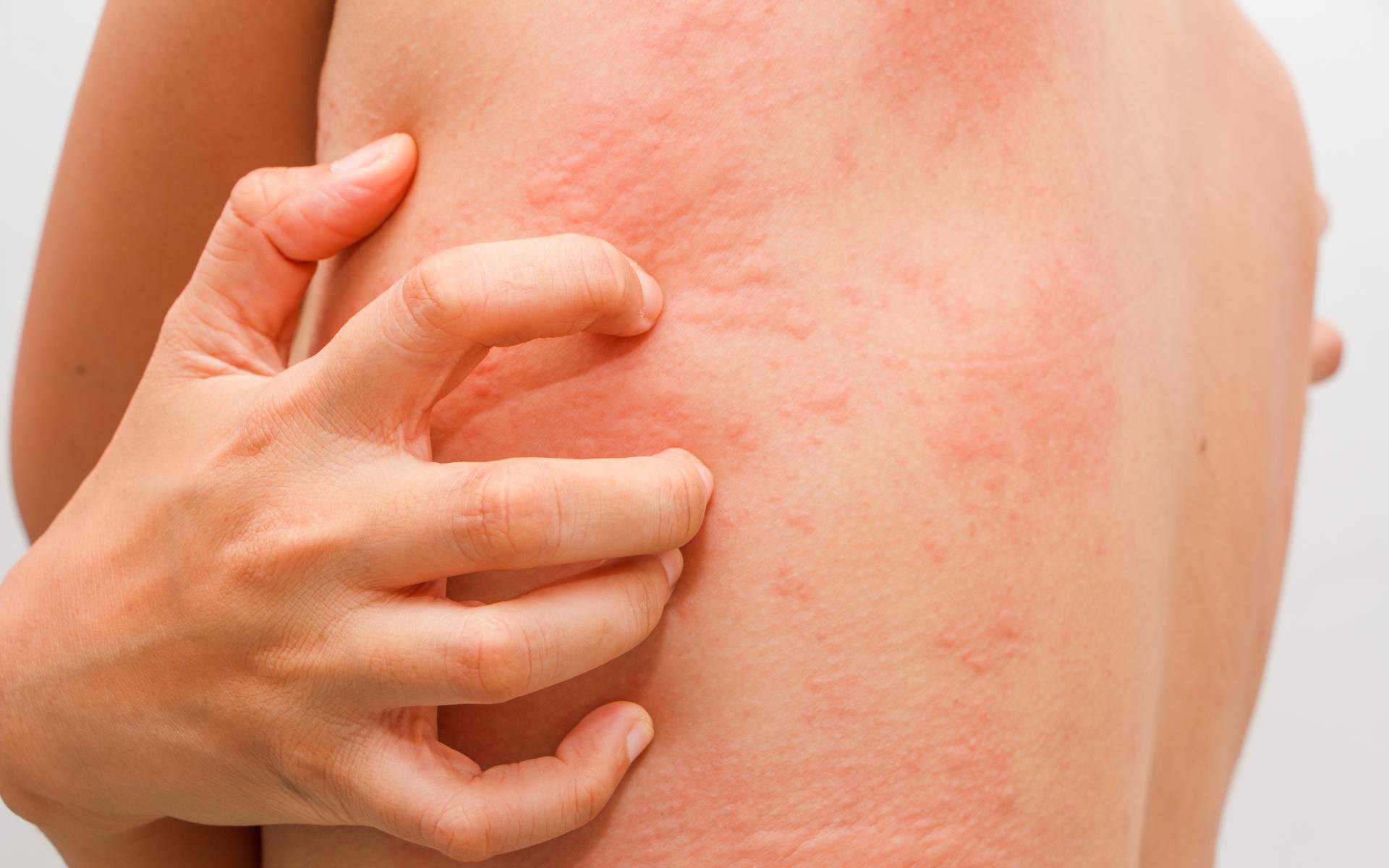
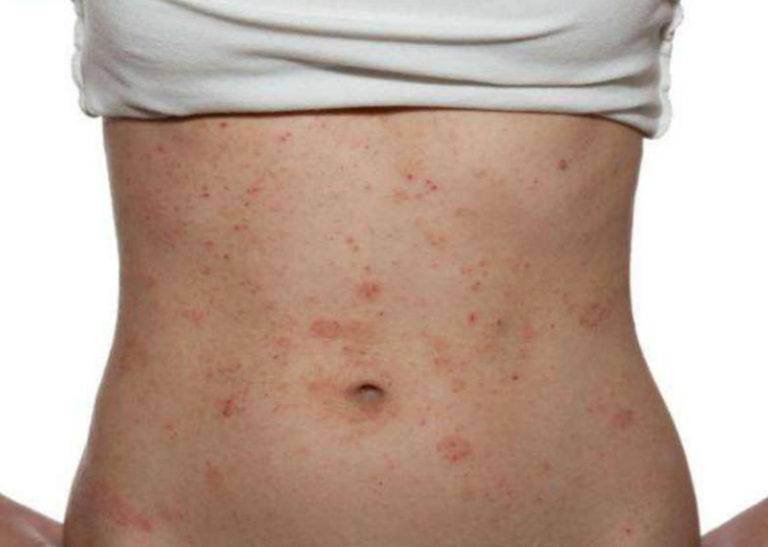
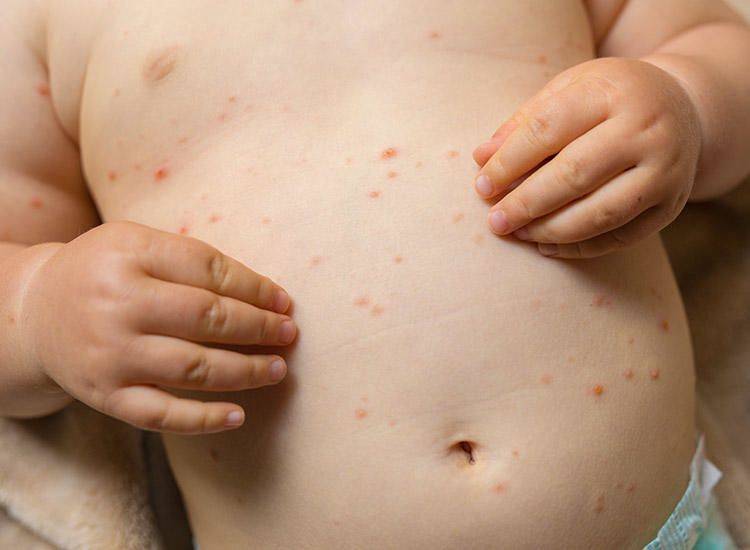
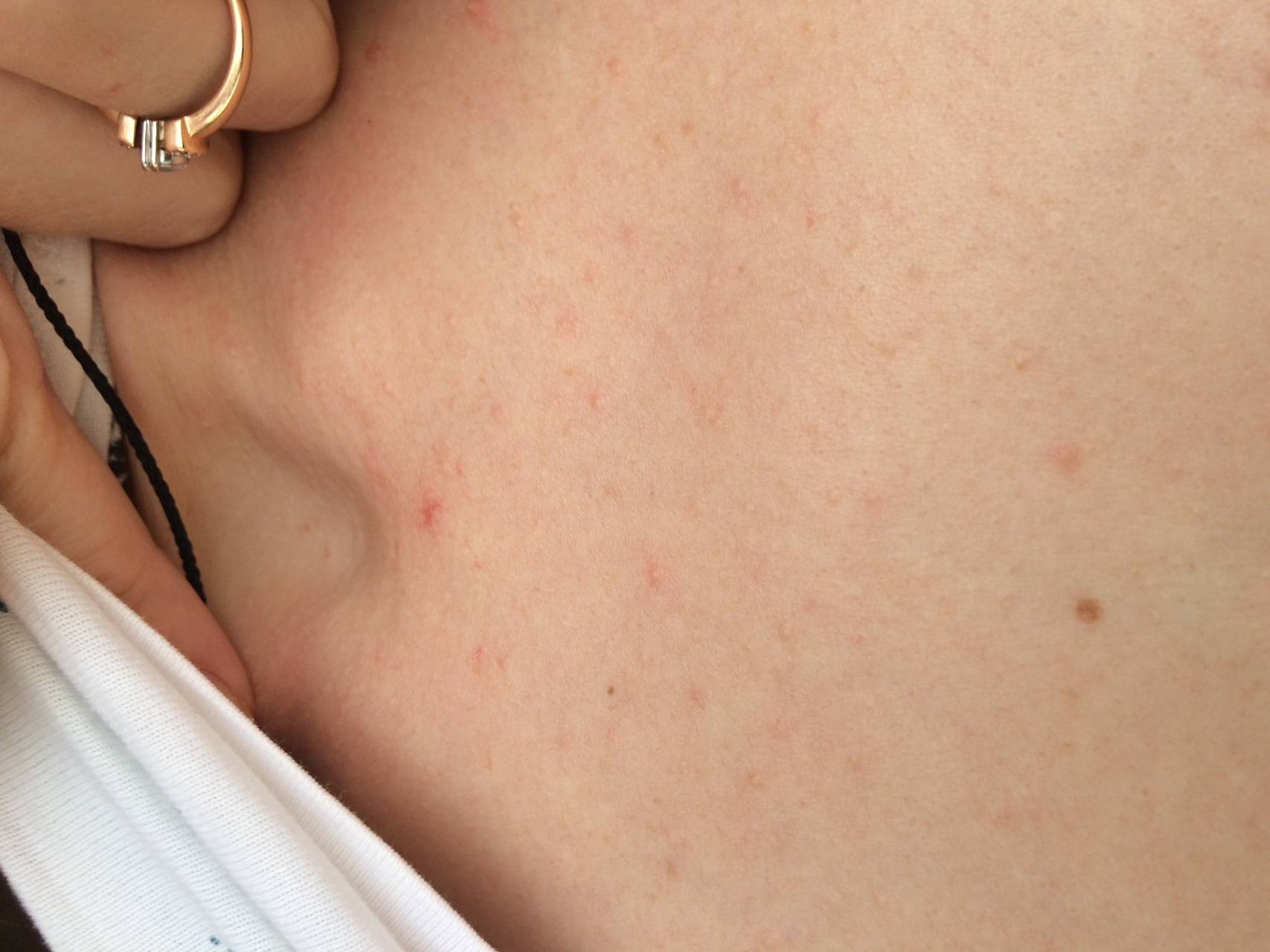
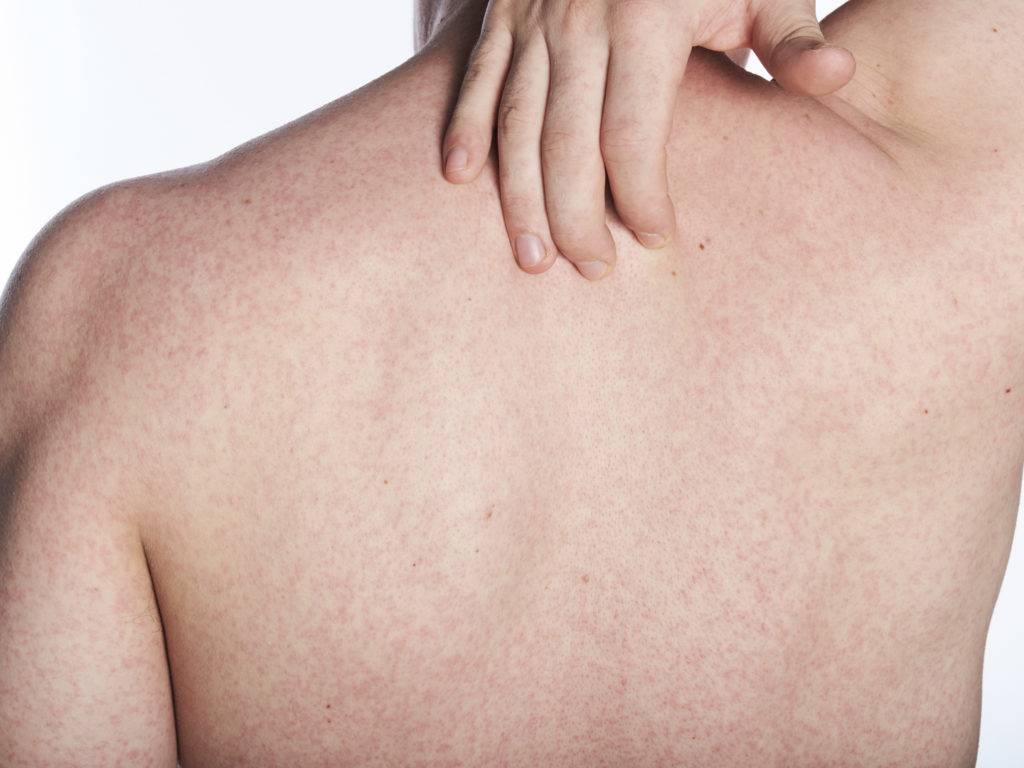
Чесотка является очень заразным заболеванием кожи, проявляющимся сыпью с крайне выраженным зудом. Заболевание вызывается специфическим паразитом кожи — чесоточным клещом, который живет на коже и внутри кожи человека. Чесотка передается людям от других людей путем контакта кожа-к-коже. В настоящее время она легко поддается лечению специальными противочесоточными средствами. Обычно достаточно двух применений лосьона с интервалом в одну неделю, для полного выздоровления.
Под микроскопом легко можно рассмотреть этих паразитов: у них есть тельце кремового цвета, щетинки и шипы на спине, четыре пары ног. Самка клеща имеет более крупные размеры (примерно 0,4 мм х 0,3 мм) по сравнению с самцом (0,2 мм х 0,15 мм).
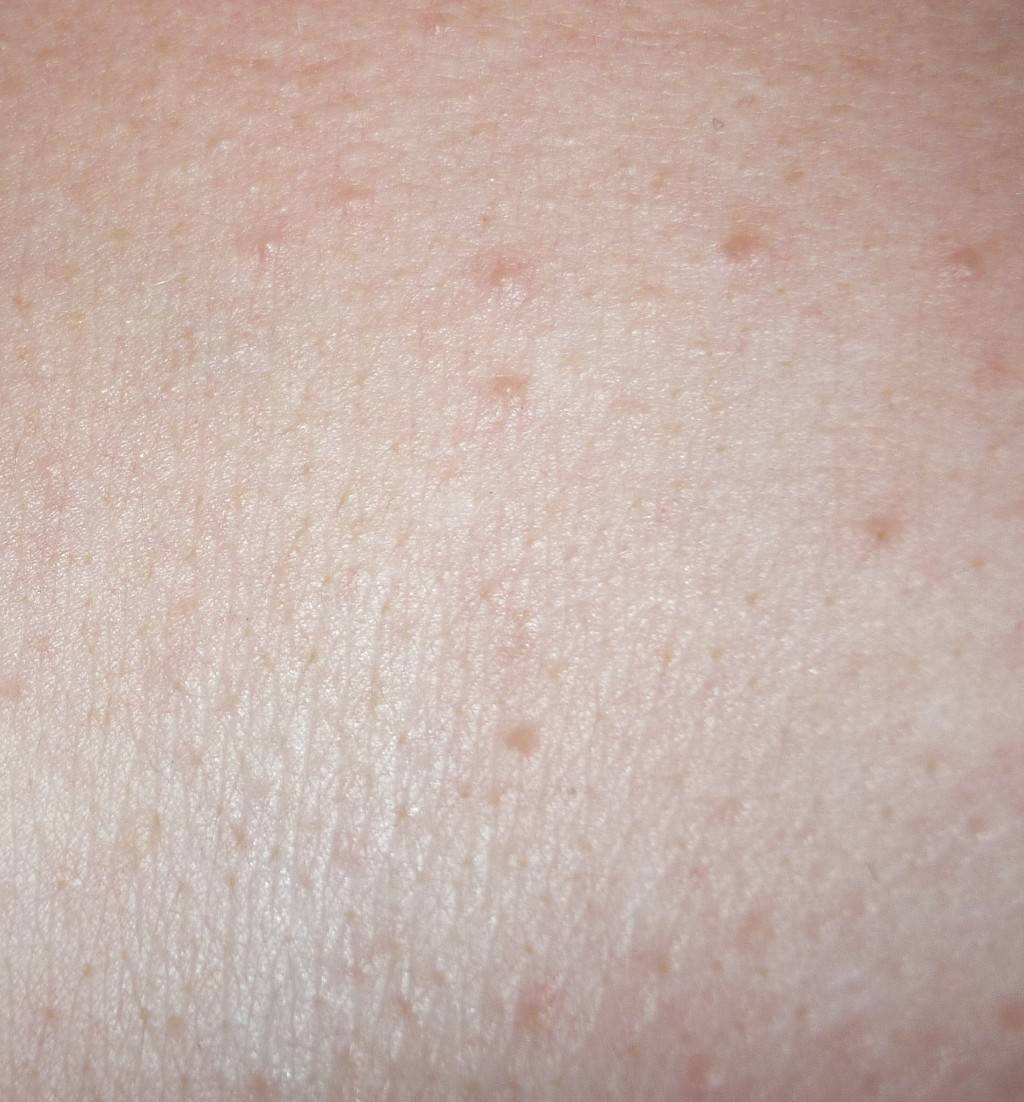
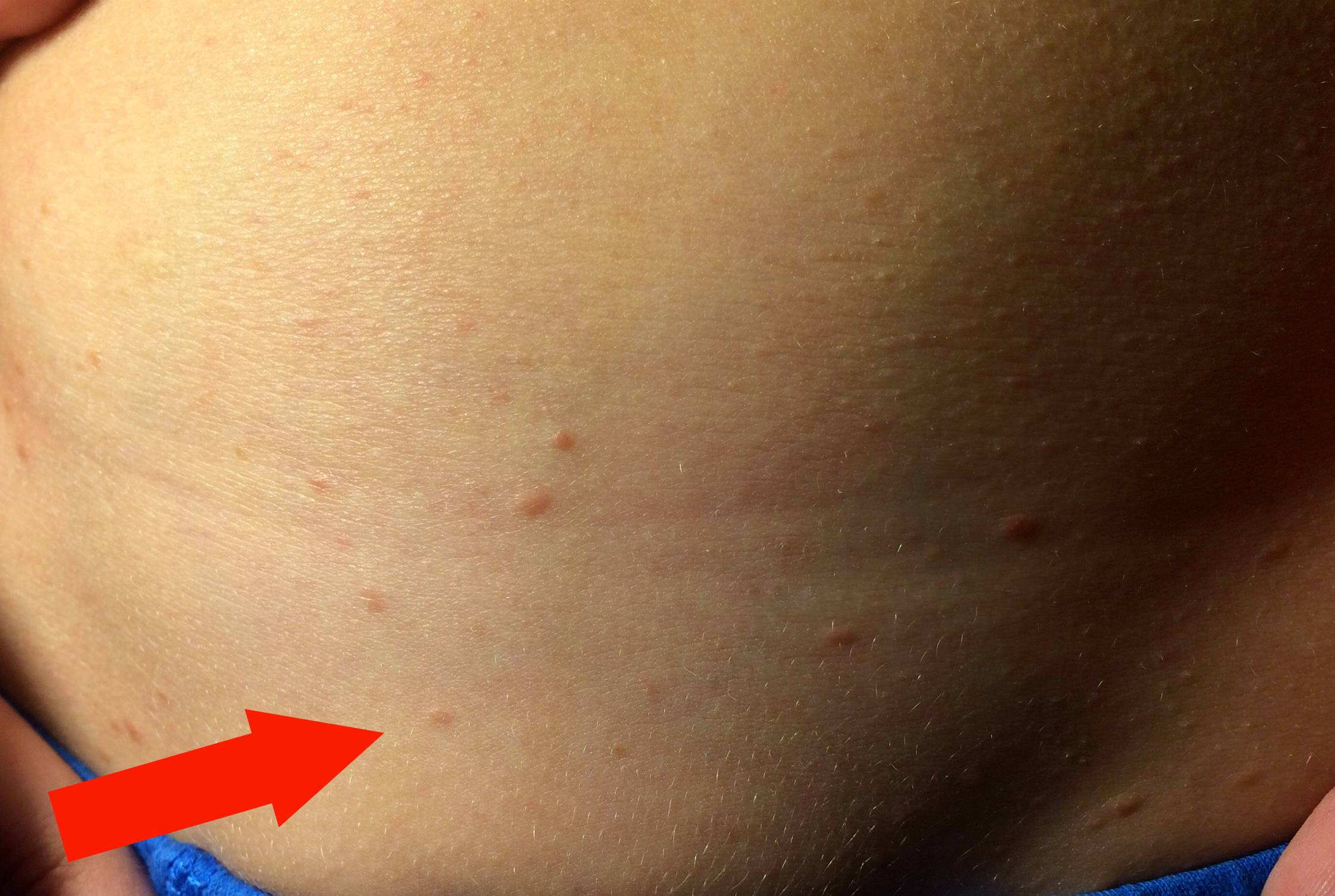
Самки клещей бурят в коже человека туннели (на фото 3 указано стрелкой), в которых откладывают яйца.
За жизнь самка откладывает около 40-50 яиц. Из яиц через 3-4 дня вылупляются личинки, которые становятся взрослыми в течение 10-15 дней. Личинки часто гибнут, из каждых 10 личинок половозрелого состояния достигает одна.
Виды чесотки
Помимо типичной чесотки, существуют атипичные формы болезни, при которых основные симптомы патологии проявляются несколько иначе.
Норвежская чесотка характерна образованием корост
Псевдочесотка передается от животных, не опасна для человека и проходит через несколько часов
Следствие запущенной чесотки
Появляется при инфицировании личинками зудня
Диагностируют у людей часто принимающих душ, так как смывается верхний слой эпидермиса
Разновидности кожного заболевания:
- Норвежская или корковая чесотка – редкая форма патологии, возникает у пожилых людей, лиц с туберкулёзом, ВИЧ, онкологическими болезнями, другими иммунодефицитными состояниями. Заболевание характеризуется образованием корост, пустул, везикул на коже, ногти становятся ломкими, волосы выпадают, зуд отсутствует.
- Чесотка чистоплотных или инкогнито – отмечают у людей, которые часто принимают душ в течение дня, во время водных процедур смываются не только клещи, но и истончается роговой слой эпидермиса. Клиническая картина выражена слабо – незначительный зуд появляется вечером, на теле выявляются одиночные везикулы, чесоточных ходов практически не видно.
- Узелковая чесотка (скабиозная лимфоплазия) – запущенная разновидность болезни, следствие отсутствия правильного лечения типичной формы болезни, злоупотребления противопаразитарными лекарствами. На коже у человека образуются узелки, состоящие из лимфоидной ткани, сверху заметны чесоточные ходы. Основные места локализации сыпи – паховая зона, область анального отверстия, ягодицы, подмышки, на груди вокруг сосков.
- Чесотка без ходов – болезнь диагностируют нечасто, возникает при инфицировании личинками чесоточного зудня. Редкие папулы можно увидеть в межпальцевых складках на руках или ногах, на туловище сыпь проступает редко.
- Псевдочесотка (псевдосаркоптоз) – инфекционное кожное заболевание может появиться от животных, вызывают его мелкие клещи, которые обитают в шерсти. Для людей незаразно, зуд и сыпь исчезает самостоятельно спустя несколько часов.
Нервная чесотка – дерматологическое заболевание, возникает после сильного или продолжительного стресса, чаще всего у детей и беременных женщин, паразитов под кожей нет, чесоточные ходы отсутствуют.
Важно!
У мужчин высыпания чаще всего локализуются на ногах, половых органах.
Прогноз
В случае сохранного иммунного статуса заболевание не представляет непосредственной угрозы для жизни. Своевременное адекватное лечение позволяет полностью устранить симптомы и последствия заболевания. Трудоспособность полностью восстанавливается.
В редких случаях, наблюдаемых в основном в беднейших странах, осложненная чесотка может приводить к постстрептококковому гломерулонефриту и возможно к ревматическому поражению сердца.
У детей чесотка может осложняться тяжёлой пиодермией и сепсисом, вплоть до смерти больного. Прогноз при норвежской чесотке сомнительный, лечение малоэффективно, нередки случаи смерти, наступающей вследствие интоксикации больного, поражения сердечной деятельности.
Галина
Я по моему от кошки прихватила. Съездила в отпуск называется. Мало своих болячек так нате вам до пары. Как раз сейчас и мажусь бензоатом, на спине короста уже. Сын мажет. Жутко чешется. С больничного выписали, но по тому, что там я нащупываю столько бугров появилось и как они умудрились столько там наплодить, с ума сойти. Я думала что у меня просто аллергия, а врач посмотрел и сказал чесотка, я думала со стыда провалюсь. Вас почитала и боюсь, неужели так тяжело вывести чесотку? Я в шоке. На дворе 21 век а у меня чесотка. Чувствую себя как прокажённая, я туда и обратно летела в самолёте, я понять не могу откуда у меня.
Павел
У мамы как-то была чесотка, подхватила непонятно где.
Лечились указанной здесь мазью Бензилбензоат. Использовала на ночь, так как именно ночью клещи самые активные и вылазят наружу рыть свои ходы. Помогло довольно быстро, за 1 день неприятные симптомы чесотки ушли.
Только будьте аккуратны, мазь очень сильно печет, особенно на чувствительных местах вроде лице и шеи. Мажьте по чуть-чуть…
Причины болезни: возбудитель и его особенности
Размер тела самки чесоточного зудня равен 0,3-0,4 мм, он превышает размер самца. Самцы после оплодотворения самки погибают, поэтому основную паразитирующую роль играют самки.
Именно они пробуравливают ходы недалеко от поверхности кожи — под роговым слоем эпидермиса, на его границе с зернистым слоем. Там самки откладывают свои яйца в количестве 2-3 за один день. Из них через 2-3 дня появляются личинки, которые через 14 дней превращаются в имаго (взрослую особь), длительность жизни которой около 1 месяца.
Как выглядят пробуравленные ходы самки в подкожном слое кожи под микроскопом показано на фотографии ниже.
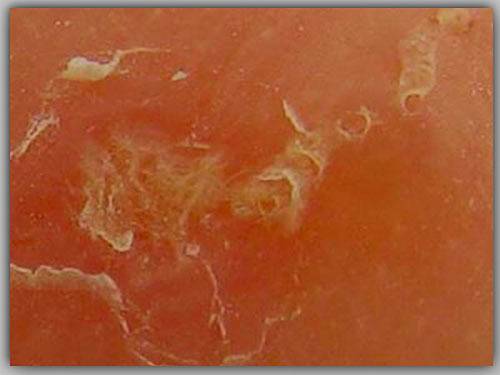
Именно наличие подкожных ходов, выявленных при обследовании под микроскопом, отличают чесотку от других, внешне похожих, кожных заболеваний типа лишая, краснухи, демодекоза, дерматита, экземы, обычной аллергии. Исключение характерно для атипичной чесотки (псевдочесотки, чистоплотного свербежа) — она развивается без подкожных ходов или они невидимы.
Вне организма человека чесоточный клещ может существовать не более 3 суток. Если подвергнуть его воздействию температуры в 60 градусов, то он гибнет в течение одного часа, а при 100 градусной температуре и вовсе сразу лишаются жизни.
Причины чесотки на теле
Заражение может произойти где и когда угодно. Обычно зудень передается здоровому пациенту при прямом контакте с пораженным чесоткой человеком. При половом акте данный риск наиболее высок. Дети также становятся переносчиками паразита, а здоровые в их окружении практически мгновенно заражаются.
Часто источником становится не сам человек, а вещи, с которыми тот контактировал — одежда, дверные ручки, перила и другие предметы обихода.
Обычно сначала поражаются руки, ведь ими мы контактируем с другими людьми и трогаем все предметы.
При этом на теле болезнь появляется впервые очень редко. Зудень локализуется ниже пупка и на бедрах с внутренней стороны. Следует учитывать, что симптомы в первый день не появляются. Когда клещ начнет размножаться и распространяться по эпидермису начнется проявление симптоматики.
Заражение происходит самкой чесоточного зудня. При попадании под кожу она прорывает себе ходы и в конце них откладывает яйца для размножения.
Вскоре молодые особи вырастают и также размножаются. Обычно данный процесс занимает около двух недель.
Лечение чесотки
Стоит помнить о том, что сама по себе болезнь пройти не сможет. Она будет беспокоить человека долгий период, периодически обостряясь. Именно поэтому при обнаружении симптомов чесотки и лечение у взрослых и детей должно быть начато незамедлительно. Это позволит также исключить развитие ее тяжелой формы.
Что сделать для того, чтобы вернуть человеку здоровье? Для этого достаточно предпринять все необходимые меры для уничтожения клеща и его яиц. Этого можно легко достигнуть при использовании местных средств. Однако никогда не следует заниматься самолечением. При возникновении симптомов чесотки необходимо обратиться к дерматологу, который назначит адекватную терапию.
Для лечения этого инфекционного заболевания применяются следующие препараты:
- «Спреагель». Этим спреем обрабатывают пораженные участки кожи на протяжении трех дней. При необходимости терапию повторяют по прошествии 10 суток.
- «Бензилбензоат». Этим препаратом в виде мази или водно-мыльной суспензии обрабатывают кожные покровы на протяжении 2-5 дней.
- Серная мазь. Это средство втирается на пораженные области кожного покрова перед сном на протяжении 5-7 дней.
- «Линдан». Данный препарат представляет собой лосьон. Применяют его однократно, смазывая кожу и оставляя на ней на протяжении 6 часов.
- «Перметрин». Этим средством пропитывают ватный тампон, смазывая пораженные участки на протяжении 3 дней.
- «Кротамитон». Этот препарат представляет собой крем, который используют двое суток, смазывая дважды в день пораженные поверхности.
- «Ивермектин». Данной мазью обрабатывают участки кожи всего один раз. При необходимости лечение повторяют спустя две недели.
Как добиться максимально эффективного результата при лечении чесотки? Для этого понадобится соблюдать определенные правила:
- при установленном диагнозе курс терапии должны пройти все члены семьи или детского коллектива;
- при прохождении лечения пациентам нельзя мыться, а также производить смену постельного белья;
- понадобится подвергнуть дезинфекции одежду и прочие предметы, с которыми непосредственно контактировал зараженный человек;
- следует наносить средства от чесотки не только на область пораженных участков, но и на все тело.
Все мази от чесотки втираются в кожу с особой тщательностью. При их нанесении следует избегать зон в области волос на голове, а также на лице
Особое внимание уделяют кистям рук и пространству, находящемуся между пальцами, так как локализация паразитов происходит, как правило, в этих местах
Детям для того, чтобы чесотка не переросла в гнойную инфекцию, обрабатывают волосяной покров на голове и лицо
При этом важно, чтобы используемое средство не попало малышу в глаза или в рот
Прогноз лечения чесотки, как правило, благоприятный. В том случае, когда симптомы заболевания выявлены своевременно и терапия организована правильно, излечиваются все сто процентов пациентов.
Норвежская чесотка
Названа таким образом, потому что впервые была описана в Норвегии у больных лепрой (проказой) в середине XIX века.
Это наиболее контагиозная и злокачественная по своему течению форма чесотки. Возникает у лиц, имеющих стойкое фоновое угнетение иммунной системы по разным причинам. К примеру, после прохождения химиотерапии при онкологических заболеваниях, при гормонотерапии части тяжелых заболеваний кортикостероидами. Риск возникновения тяжелой формы имеют больные синдромом Дауна, ВИЧ-инфицированные люди. Нарушения чувствительности кожи, наблюдаемые при параличах различной этиологии, некоторых других заболеваниях, врожденные особенности ороговения кожи могут так же способствовать переходу классической формы чесотки в норвежскую.
Характерные признаки:
- Разнообразие элементов сыпи, имеющие сливной характер, от пятен, до волдырей, наличие изъязвленных трещин в коже.
- Появление корок различных оттенков желтого и коричневого цвета. Увеличиваясь в толщине и сливаясь, они могут образовывать своеобразные «панцири» над участками тела.
- В корках, при их изучении, выявляется огромное количество клещей на разных стадиях своего жизненного цикла. Порой, их количество достигает 200 на см².
- Выявить паразита можно и на ногтевых пластинках, которые под влиянием еще и грибковой флоры утолщаются и становятся рыхлыми, удобными для обитания клеща и развития его потомства.
- Присоединение к описанной картине обширных гнойничковых поражений кожи, фурункулеза, вследствие присоединения вторичной инфекции.
- Наблюдается длительный подъем температуры.
Почему появляется сыпь?
На начальных этапах развития чесотки заметно поражение только тонкой, нежной кожи, например, между пальцами, на локтевых сгибах, на животе. Папула, заполненная жидкостью, указывает на место внедрения клеща под кожу. Распространяющаяся сыпь может быть принята за повреждения эпидермиса, ведь клещ буквально прогрызает в нем свои ходы. На самом деле, красные высыпания ― это аллергия на слюну, экскременты и яйца, которые зудень оставляет под кожей. Если пациент сильно чешет пораженную кожу, она может быть повреждена и возникает риск заражения вторичной микробной инфекцией, что приведет к образованию гнойников.
Лечение
Блестящий лишай – это специфическое заболевание из разряда тех, которые имеют доброкачественный характер, не вызывают субъективных ощущений, а их проявления (в данном случае это гранулемы) склонны к исчезновению без какого-либо внешнего вмешательства. Но наличие первичных элементов портит эстетический вид кожи, а поэтому не следует игнорировать лечение, хотя оно и носит симптоматический характер (то есть, направлено на ликвидацию не самого заболевания, а его последствий).
Цель лечения при блестящем лишае это:
- санация (очистка) очагов хронической инфекции;
- укрепление защитных сил организма.
Лечение при этом бывает:
- общее;
- местное.
В основе общего лечения блестящего лишая лежат следующие назначения:
- периодические курсы витаминотерапии;
- иммуностимулирующие препараты;
- препараты железа.
Витаминотерапию проводят с применением витаминов А, В1, С, D2, а также поливитаминов в виде аптечных комплексов. Зачастую употребление – оральное (через рот), но его периодически следует чередовать с инъекционным введением того или иного витаминного препарата. При этом важным остается сбалансированное питание, в результате которого больной одновременно получает достаточное количество витаминов с пищей.
Из иммуностимулирующих препаратов в лечении блестящего лишая хорошо себя зарекомендовали:
- сок эхинацеи;
- экстракт элеутерококка;
- настойка женьшеня.
и некоторые другие препараты.
В качестве местного лечения назначаются:
- физиотерапевтические методы;
- лечебные ванны;
- мази.
Из физиотерапевтических препаратов чаще всего в лечении блестящего лишая применяют УФО (ультрафиолетовое облучение) очагов поражения.
Позитивный эффект наблюдался, когда больные чередовали прием хвойных и ванн с отрубями.
При местном лечении используются мази:
- резорциновая;
- салициловая;
- серная.
Обратите внимание
Если течение болезни принимает особо упорный характер, и гранулемы не исчезают, показано назначение гормональных мазей.
Хорошие результаты наблюдаются при санаторно-курортном лечении в профильных санаториях.
Причины
Чесотка, являясь кожным, заразным заболеванием, провоцируется микроскопическим паразитом именуемым чесоточным зуднем или чесоточным клещом. Это название возбудитель получил с греческого языка, что означает грызть мясо. Сам термин чесотка выступает однокоренным глаголу чесаться. Источником заражения выступает больной чесоткой или его вещи. Зачастую заражение осуществляется напрямую от больного при продолжительном, тесном контакте (пребывание в одной постели и пр.). Это выступает прямым путем инфицирования от человека к человеку. Но возможно заразиться и через вещи (постельное белье, полотенца, спальники, мочалки). Влажная среда благоприятна для чесоточного клеща и в ней он способен выживать 5 суток.
Заболевание чесотка способно протекать эпидемически, а также эндемически. Для развитых стран характерны спорадические вспышки, при которых болезнь локализуется в коллективах (интернаты, воинские казармы, общежития, детские дома, лечебные учреждения, тюрьмы), а также в асоциальной среде. Коллективы, где члены объединяются днем (группы детских садов, высшие учебные заведения, школы, трудовые коллективы), как правило, эпидемиологической опасности не несут. Общий уровень возникновения заболеваемости в процентном соотношении в индустриально-развитых странах невысок. Данные Англии за 1994—2003 года отмечают заболеваемость в соотношении 350 случаев на 100 тысяч в течение года у мужчин, а также 437 женских случаев. Россия, исходя из продаж скабицидных средств, превышает миллион случаев за год, но в некоторых странах процентное соотношение заболеваемости еще выше. Очень много больных встречается среди аборигенов Австралии, народов Субсахарной Африки и Новой Зеландии. Это связывают со строением рогового слоя кожи и особенностями иммунитета. По имеющимся данным, на конец XX века от чесотки страдало более 300 млн. человек, приблизительно 5 % населения планеты. Подмечено, что в мире от чесотки больше страдает детей младшего возраста. Предполагают, что это связано с прямыми контактами и отсутствием у малышей иммунитета к возбудителю. В России основной риск приходится на юношескую возрастную группу, далее идет школьный возраст, потом дошкольный и четвертый зрелый. Отмечено, что чесотка распределяется по социальным группам, согласуясь с возрастными особенностями. Наибольшая заболеваемость среди студентов, гораздо ниже у школьников, затем идут дошкольники. Данная ситуация объясняется половой активностью и особенностью противозудного иммунитета по возрастам.
 фото чесоточного клеща
фото чесоточного клеща
Возбудитель чесотки и пути заражения
Причина заболевания – чесоточный зудень. Передается контактным путем. Существует 2 разновидности особей – мужская и женская. У них различный цикл размножения, особенности жизнедеятельности. Самец погибает после оплодотворения самки на поверхности кожи (преимущественно ночью). Женская особь проникает внутрь кожи, делает ходы на границе между роговым и зернистым слоями эпидермиса, где откладывает яйца. Гибнет через месяц. Из яиц появляются личинки, продолжающие род чесоточного зудня.
Относительно контактного пути передачи (через полотенца, при рукопожатии) дискуссия специалистов существуют до сих пор. Чесоточный клещ выглядит достаточно слабо для устойчивости в окружающей среде (при сравнении с тараканом). Гибнет возбудитель за 1 час при температуре 60 градусов, при влажности меньше 35% зудень погибает за день. В оптимальных для человека условиях жизнь микроорганизма не продолжается более 5 дней. Для сохранения рода каждая самка откладывает 5-7 яиц. Выход на поверхность кожи ночью позволяет совершить соитие в оптимальных условиях среды. Вследствие этого зуд кожи усиливается ночью.
Такие особенности передачи паразитоза объясняются следующими данными о его биологии:
- чесоточный клещ неактивен днём; самки выбираются на поверхность только в поздневечернее и ночное время суток;
- клещу необходимо около 30 мин для проникновения в кожу хозяина;
- во внешней среде клещ быстро погибает (при 21°С и влажности 40-80 % паразит гибнет через 24-36 часов), чем теплее и суше, тем быстрее; активность клещ утрачивает ещё раньше..
В настоящее время все больше руководств и медицинских обзоров включают чесотку наряду с фтириазом в список заболеваний, передающихся половым путём, хотя для передачи этих паразитозов имеет значение не столько сам коитус, сколько длительное соприкосновение телами в постели.
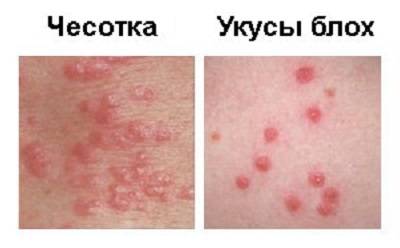
Диагностика чесотки
Точный диагноз заболевания может поставить только врач, поэтому если у вас появились подозрения на заболевание чесоткой и на теле появились высыпания, которые сопровождаются зудом, обязательно обратитесь в больницу. Для уточнения диагноза врач делает соскоб с кожи и рассматривает его детально, для обнаружения клещей или их яиц.
Для определения чесоточных ходов клеща применяют различные методы диагностирования.
Кроме соскоба, для диагностики заболевания используют и другие методы:
- Метод масляной витропрессии. Пораженные участки кожи смазывают минеральным маслом, после чего при надавливании на сыпь видны гранулемы.
- Метод прокрашивания. Высыпания окрашивают йодной настойкой, после чего становятся видны ходы клеща.
- Метод извлечения клеща иглой. Острие иглы продвигают по чесоточному ходу и клещ к ней цепляется.
Системные заболевания, которые могут сопровождаться зудом
Метаболические и эндокринологические нарушения: хроническая почечная недостаточность, заболевания печени, заболевания щитовидной и паращитовидных желез, дефицит железа.
Инфекционные заболевания: ВИЧ-инфекция, паразитозы и глистные инвазии.
Заболевания крови: истинная полицитемия, миелодиспластический синдром, лимфома.
Неврологические заболевания: рассеянный склероз, невропатия, опухоли головного и спинного мозга, постгерпетическая невралгия.
Психосоматические и психиатрические расстройства: д епрессия, нарушения пищевого поведения, биполярные расстройства.
Как можно заразиться?
Заражение чесоткой почти всегда происходит при продолжительном прямом контакте кожа-кожа. Преобладает половой путь передачи. Дети нередко заражаются, когда спят в одной постели с больными родителями. В скученных коллективах реализуются и другие прямые кожные контакты (контактный спорт, возня детей, частые и крепкие рукопожатия и т. п.). Хотя ряд руководств продолжает воспроизводить устаревшие сведения о передаче чесотки через бытовые предметы (предметы обихода, постельные принадлежности и т. п.), специалисты сходятся на мнении, что такой путь заражения крайне маловероятен. Исключением являются случаи норвежской чесотки, когда на теле больного обитает до нескольких миллионов клещей (в типичных случаях это 10-20 клещей).
Ключевой эксперимент, доказавший, что в передаче чесотки доминирующую роль играет прямой контакт с кожей больного, был выполнен в 1940 г. в Великобритании под руководством Mellanby. Из 272 попыток заразить добровольцев, укладывая их в постель, с которой только что поднимались больные с выраженной чесоткой, только 4 попытки привели к заболеванию.
Такие особенности передачи паразитоза объясняются следующими данными о его биологии:
- чесоточный клещ неактивен днём; самки выбираются на поверхность только в поздневечернее и ночное время суток;
- клещу необходимо около 30 мин для проникновения в кожу хозяина;
- во внешней среде клещ быстро погибает (при 21°С и влажности 40-80 % паразит гибнет через 24-36 часов), чем теплее и суше, тем быстрее; активность клещ утрачивает ещё раньше..
В настоящее время все больше руководств и медицинских обзоров включают чесотку наряду с фтириазом в список заболеваний, передающихся половым путём, хотя для передачи этих паразитозов имеет значение не столько сам коитус, сколько длительное соприкосновение телами в постели.